Clear Sky Science · pt
RIPK1 regula o destino das células β via ações sobre expressão gênica e sinalização quinase em um modelo murino de autoreatividade das células β
Por que salvar as células produtoras de insulina importa
O diabetes tipo 1 se desenvolve quando o próprio sistema imunológico do corpo destrói as células beta produtoras de insulina no pâncreas. Uma vez que essas células se perdem, a pessoa depende de injeções de insulina pelo resto da vida. Este estudo investiga um “interruptor” interno chave dentro das células beta, chamado RIPK1, que ajuda a decidir se essas células sobrevivem ou morrem durante os ataques imunes. Entender e controlar esse interruptor pode abrir novas formas de proteger as células beta remanescentes e possivelmente retardar ou atenuar o curso do diabetes tipo 1.
Um interruptor de estresse dentro das células beta
As células beta vivem em um ambiente hostil quando o diabetes tipo 1 está se desenvolvendo. Células imunes liberam sinais inflamatórios — como TNFα e IFNγ — que empurram as células beta para o estresse e a morte. A proteína RIPK1 atua como um decisor central dentro de muitos tipos de células, integrando esses sinais e direcionando as células tanto para a sobrevivência quanto para diferentes formas de morte programada. Neste trabalho, os pesquisadores investigaram se o RIPK1 desempenha o mesmo papel nas células beta sob ataque imune e se reduzir a atividade do RIPK1 poderia ajudar essas células a permanecerem vivas.
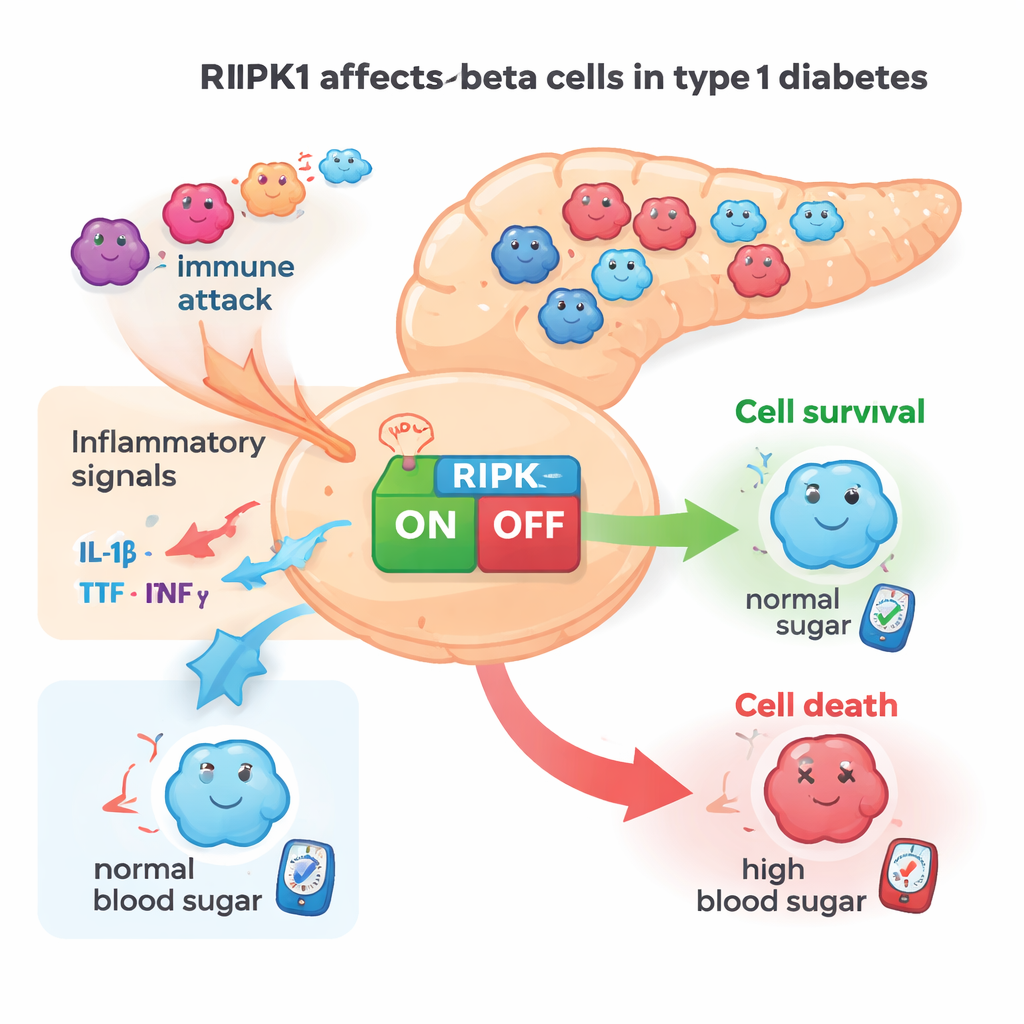
Os níveis de RIPK1 aumentam em células propensas ao diabetes
A equipe primeiro procurou sinais de que o RIPK1 está envolvido no diabetes tipo 1. Eles descobriram que sinais inflamatórios aumentaram a atividade do RIPK1 em linhagens de células beta de camundongos e em células beta humanas cultivadas em laboratório. Em tecido pancreático de camundongos e humanos, o RIPK1 estava claramente presente nas células produtoras de insulina. Importante, ilhotas de camundongos NOD propensos ao diabetes mostraram maior atividade do gene Ripk1 conforme os animais envelheciam e a autoimunidade aumentava. Dados de expressão gênica em célula única de doadores humanos mostraram um padrão semelhante: células beta de pessoas com diabetes tipo 1 apresentaram mais RNA de RIPK1 do que as de doadores não diabéticos. Em conjunto, essas observações apontam para o RIPK1 como uma proteína associada ao estresse que se torna mais ativa justamente quando as células beta estão sob pressão autoimune.
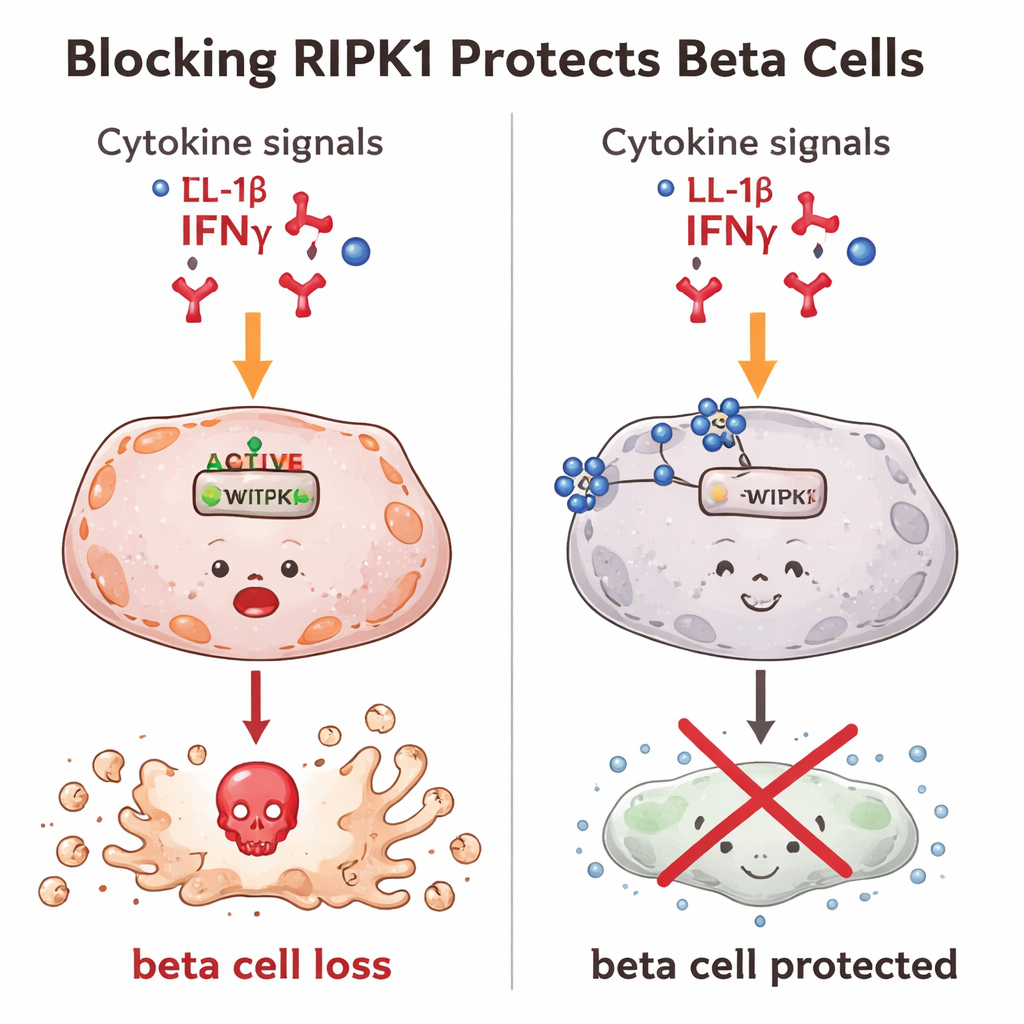
Bloquear o RIPK1 ajuda as células beta a sobreviver
Em seguida, os pesquisadores testaram o que acontece quando o RIPK1 é bloqueado. Em células beta de camundongo expostas a sinais inflamatórios, o RIPK1 normalmente se ativa e a morte celular aumenta. Quando os cientistas usaram pequenas moléculas tipo fármaco para inibir a atividade do RIPK1 ou reduzir sua quantidade dentro da célula, muito menos células beta morreram. Eles então usaram ferramentas de edição gênica para enfraquecer o gene Ripk1, criando células beta com níveis muito mais baixos de RIPK1. Essas células editadas foram notavelmente resistentes tanto à clássica morte celular “programada” quanto a uma forma mais explosiva e inflamatória de morte. Em outras palavras, reduzir o RIPK1 manteve mais células beta vivas, mesmo diante de sinais fortemente danosos.
Mudanças profundas em programas celulares e sinalização
Proteger as células beta não foi apenas uma questão de interromper um caminho de morte. Usando sequenciamento em larga escala de RNA, a equipe descobriu que remover o RIPK1 remodelou muitos programas gênicos dentro das células beta. Genes ligados à inflamação e às respostas imunes inatas foram reduzidos, enquanto vários genes relacionados à identidade das células beta e à produção de insulina foram aumentados. Ao mesmo tempo, uma ampla análise de enzimas ativas mostrou que a perda do RIPK1 reconfigurou múltiplas vias de sinalização, incluindo os sistemas MAPK e JAK que transmitem mensagens de estresse e imunes. Essas alterações sugerem que o RIPK1 influencia não apenas se uma célula beta morre, mas também quão “inflamada”, reconhecível e funcional ela é durante um ataque autoimune.
Resistindo ao ataque imune no organismo
Para ver se essas descobertas importam em um contexto mais realista, os pesquisadores misturaram células imunes causadoras de diabetes de camundongos NOD com células beta normais ou deficientes em RIPK1. Ambos os tipos de células beta ainda podiam ativar as células imunes, mas as células deficientes em RIPK1 foram mortas a apenas cerca de metade da taxa das células normais. Em um modelo murino, a equipe implantou enxertos de células beta normais e deficientes em RIPK1 nos mesmos animais e então desencadeou um ataque autoimune. Com o tempo, os enxertos de células beta comuns quase desapareceram, enquanto os enxertos deficientes em RIPK1 permaneceram dezenas a mais de cem vezes mais brilhantes na imagem bioluminescente, indicando que muito mais células sobreviveram à investida imune.
O que isso pode significar para pessoas com diabetes tipo 1
Este trabalho mostra que o RIPK1 atua como um interruptor central de estresse que ajuda a decidir se as células produtoras de insulina vivem ou morrem durante ataques autoimunes. Quando o RIPK1 é reduzido, as células beta têm menor probabilidade de morrer, menor propensão a emitir sinais inflamatórios e maior probabilidade de manter sua identidade e função. Medicamentos que visam o RIPK1 de forma segura já estão sendo explorados para outras doenças, portanto adaptar estratégias similares para proteger as células beta pode oferecer um novo caminho para prevenir ou desacelerar o diabetes tipo 1, especialmente no início da doença quando algumas células beta ainda estão vivas.
Citação: Contreras, C.J., Mukherjee, N., Harris-Kawano, A. et al. RIPK1 regulates β-cell fate via actions on gene expression and kinase signaling in a mouse model of β-cell self-reactivity. Cell Death Dis 17, 220 (2026). https://doi.org/10.1038/s41419-026-08471-0
Palavras-chave: diabetes tipo 1, células beta, RIPK1, autoimunidade, morte celular