Clear Sky Science · pt
A eficácia da terapia cognitivo-comportamental para insônia no hiperalerta do EEG durante o sono: um estudo polissonográfico multicêntrico
Por que noites sem sono importam para seu cérebro
A insônia crônica é mais do que apenas revirar-se na cama — é um problema 24 horas por dia em que o cérebro tem dificuldade para desligar. Este estudo faz uma pergunta simples, porém importante: quando pessoas completam a Terapia Cognitivo-Comportamental para Insônia (TCC-I), seu cérebro realmente fica mais calmo durante o sono, e não apenas relatam melhora em questionários? Ao observar diretamente as ondas cerebrais durante o sono, os pesquisadores mostram como uma terapia baseada em conversa e comportamento pode acalmar um cérebro “ligado” à noite e o que isso pode significar para ajustar o tratamento a diferentes tipos de maus dormidores.
Olhando por baixo do capô da insônia
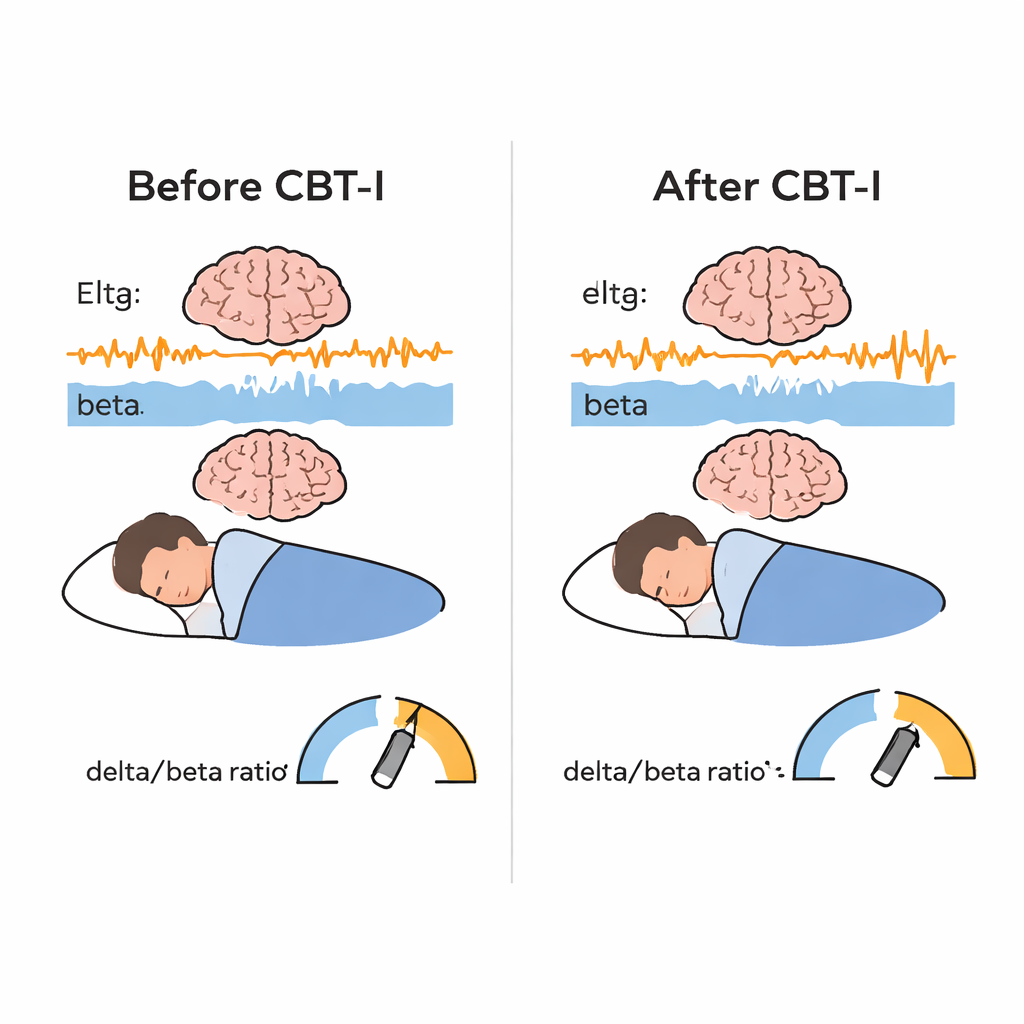
Pessoas com insônia crônica frequentemente vivem num estado de “hiperalerta”: corpo e cérebro permanecem em vigilância ao longo do dia. Isso pode aumentar o risco de depressão, doenças cardíacas, acidentes e problemas no trabalho. A TCC-I é o tratamento de primeira linha recomendado e costuma ajudar as pessoas a adormecerem mais rápido e a manter o sono por mais tempo, segundo seus próprios relatos. Mas a maioria dos estudos para por aí. Eles não investigam se o cérebro durante o sono mudou de fato, ou se diferentes “tipos” de insônia respondem de maneiras distintas. Para preencher essa lacuna, os autores enfocaram a atividade elétrica cerebral medida no sono não REM, usando um índice simples chamado razão delta/beta, que compara ondas lentas de sono profundo (delta) com ondas mais rápidas relacionadas ao estado de alerta (beta). Uma razão mais alta significa um cérebro mais calmo e menos em estado de alerta.
Como o estudo foi conduzido
A equipe combinou dados de 98 adultos com insônia de longa duração, tratados em cinco centros do sono no Canadá, Estados Unidos, República Tcheca e Itália. Todos os participantes completaram um programa padronizado de TCC-I de 6 a 8 semanas que incluiu restrição do sono (passar menos tempo na cama para aumentar a pressão do sono), controle de estímulos (quebrar a associação entre cama e vigília), técnicas cognitivas (desafiar pensamentos inúteis sobre o sono), relaxamento e educação sobre higiene do sono. Antes e depois do tratamento, todos fizeram um estudo do sono noturno com registro completo das ondas cerebrais, preencheram diários de sono por uma semana e completaram o questionário Índice de Gravidade da Insônia. Os pesquisadores então calcularam a razão delta/beta de cada pessoa durante o sono não REM e um índice separado chamado estabilidade do sono, que reflete a probabilidade do cérebro permanecer em estágios de sono mais profundos em vez de alternar entre sono leve, sono profundo e sonho.
O que mudou no sono e na atividade cerebral
Como esperado, a TCC-I levou a fortes melhorias na maneira como os pacientes vivenciaram o sono: relataram adormecer mais rápido, passar menos tempo acordados à noite, reduzir o tempo na cama e ter maior eficiência do sono no geral. Estudos objetivos do sono mostraram ganhos semelhantes, porém menores, no tempo para adormecer, na vigília noturna, no tempo na cama e na eficiência do sono, enquanto o tempo total de sono mudou pouco. A descoberta mais nova veio dos dados das ondas cerebrais. Após a TCC-I, a atividade lenta delta aumentou e a atividade rápida beta diminuiu durante o sono não REM, produzindo um aumento significativo na razão delta/beta. Em termos cotidianos, o cérebro durante o sono parecia menos “em alerta” e mais “em descanso profundo”. Esse efeito apareceu em todos os centros, sugerindo que não estava ligado a uma única clínica ou protocolo. A estabilidade do sono também melhorou: os cérebros das pessoas tinham maior probabilidade de permanecer em sono não REM e REM estáveis em vez de oscilar entre estágios, embora essa mudança de estabilidade não tenha se correlacionado diretamente com a mudança na razão delta/beta.
Diferentes tipos de insônia, respostas diferentes
Nem toda insônia é igual. Os pesquisadores dividiram os participantes em dois grupos com base no tempo total de sono medido: aqueles com curta duração do sono e aqueles cujo tempo total de sono estava em uma faixa mais típica, apesar da sensação de insônia. Ambos os grupos apresentavam gravidade de insônia semelhante no início, mas as respostas cerebrais diferiram. Pessoas com curta duração do sono mostraram uma melhora maior na razão delta/beta, impulsionada principalmente por um aumento mais forte na atividade lenta delta. Também tiveram ganhos maiores em algumas medidas padrão da polissonografia, como menos tempo acordado à noite e melhor eficiência do sono. Isso sugere que indivíduos cuja insônia é marcada por redução real do tempo de sono podem experimentar um acalmar mais pronunciado da hiperativação noturna do cérebro com a TCC-I, mesmo que o tempo total de sono não aumente dramaticamente.
O que isso significa para quem luta para dormir
Para alguém com insônia crônica, esses achados trazem uma notícia tranquilizadora: a TCC-I não é apenas sobre sentir-se melhor — parece alterar o comportamento do cérebro durante o sono, deslocando-o de um estado de alta vigilância para um descanso mais profundo. Ao mesmo tempo, o estudo mostra que o acalmar cerebral e a estabilidade do sono são em parte independentes, e que subtipos diferentes de insônia respondem de modos distintos. Usando marcadores simples das ondas cerebrais, como a razão delta/beta, trabalhos futuros poderão personalizar o tratamento da insônia, identificar quem está em risco de recaída e entender quais partes da TCC-I são mais importantes para quais pacientes.
Citação: Sforza, M., Morin, C.M., Dang-Vu, T.T. et al. The effectiveness of Cognitive behavioral therapy for insomnia on sleep EEG hyperarousal: a multicentric polysomnographic study. Transl Psychiatry 16, 88 (2026). https://doi.org/10.1038/s41398-026-03882-1
Palavras-chave: insônia, terapia cognitivo-comportamental, EEG do sono, hiperalerta, estabilidade do sono