Clear Sky Science · pl
Modelowanie ekonomiczne poligenicznego przewidywania ryzyka choroby wieńcowej w dzieciństwie
Dlaczego zdrowie serca zaczyna się w dzieciństwie
Większość ludzi myśli o zawałach serca jako o problemie w średnim lub późniejszym wieku, ale to badanie dowodzi, że ziarna chorób serca są zasiewane dużo wcześniej — często w dzieciństwie. Naukowcy zbadali, czy prosty test DNA wykonany raz we wczesnym okresie życia może wskazać dzieci, które znacznie częściej będą cierpieć na poważne problemy sercowe w dorosłości. Następnie postawili praktyczne pytanie: jeśli wykorzystamy tę informację do ukierunkowania programów promujących zdrowy styl życia na dzieci z najwyższym ryzykiem, czy będzie to opłacalne dla rodzin i systemów opieki zdrowotnej?
Użycie DNA jako sygnału wczesnego ostrzegania
Badanie koncentruje się na „poligenicznych wynikach ryzyka”, które łączą drobne efekty wielu powszechnych wariantów genetycznych w jedną miarę dziedzicznego ryzyka choroby wieńcowej, głównej przyczyny zawałów serca. W przeciwieństwie do poziomu cholesterolu czy ciśnienia krwi, które zmieniają się w czasie, ten sygnał genetyczny jest stały od narodzin. Wcześniejsze badania u dorosłych wykazały, że osoby z bardzo wysokimi wynikami mają znacznie większe prawdopodobieństwo rozwoju choroby serca, a małe badania u młodych osób sugerują, że wysokie wyniki idą w parze z wczesnymi zmianami w tętnicach, nawet gdy standardowe badania laboratoryjne wyglądają normalnie. Jednak niemal nikt nie zbadał, co oznaczałoby wykorzystanie tych wyników w rutynowej opiece pediatrycznej.
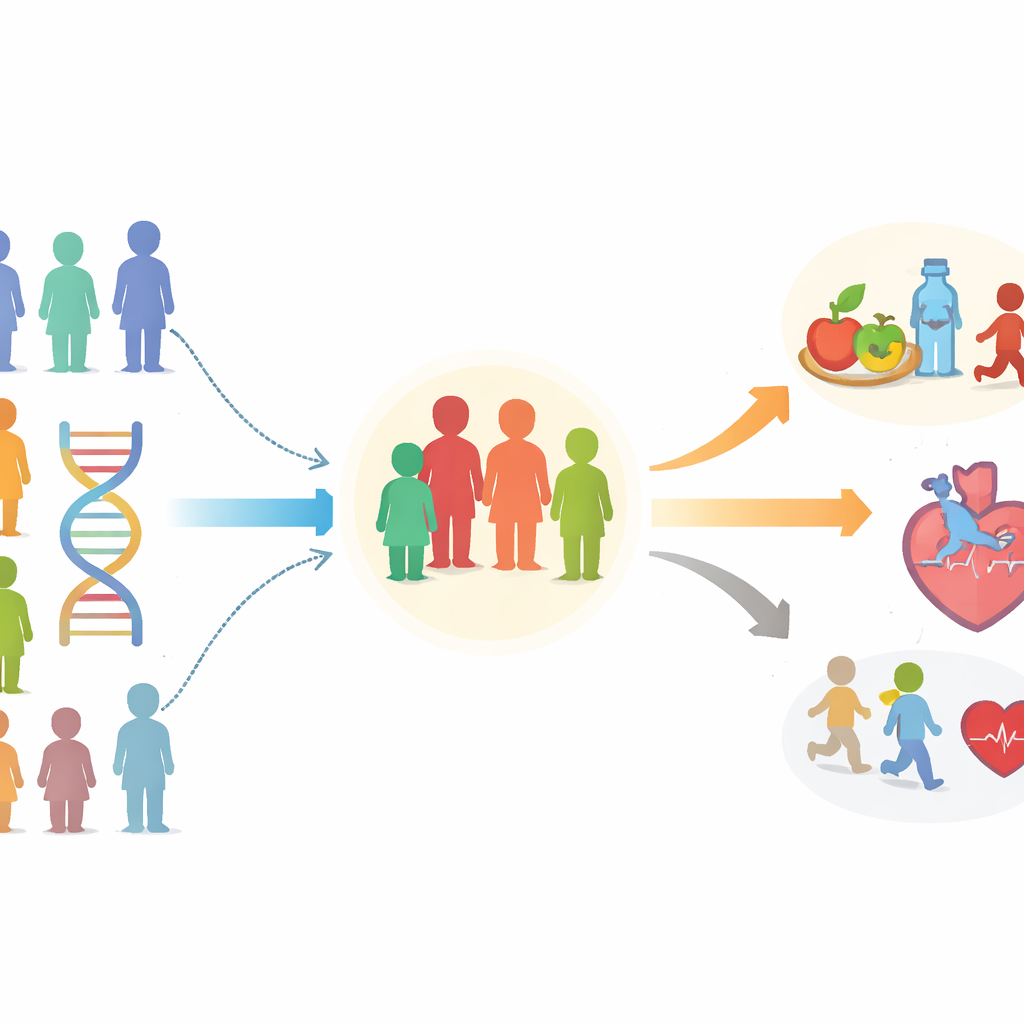
Co badacze zasymulowali
Ponieważ długoterminowe badania u dzieci jeszcze nie istnieją, autorzy zbudowali model komputerowy, aby zasymulować, co mogłoby się stać w ciągu całego życia. Wyobrazili sobie populację 10 000 dzieci rozpoczynających badanie w wieku 10 lat. Wszyscy otrzymywali rutynową opiekę pediatryczną, ale tylko w modelowanym ramieniu „program genetyczny” wszystkie dzieci miały jednorazowy test DNA. Te z najwyższej piątki ryzyka genetycznego — około 2 000 dzieci — otrzymały dodatkowe wsparcie: strukturę porad dotyczących stylu życia obejmującą dietę i aktywność fizyczną, a dla najwyższych 2% o bardzo dużym ryzyku — długotrwałe leki obniżające cholesterol. Model następnie śledził te dzieci w dorosłość, wykorzystując dane dorosłych do oszacowania, jak często będą występować zawały serca, udary i zgony przy i bez tych dodatkowych działań.
Zyski zdrowotne wynikające z ukierunkowanej prewencji
Symulacje sugerowały, że dzieci z bardzo wysokim ryzykiem genetycznym, które nie otrzymały specjalnej prewencji, żyłyby około 10 lat krócej i spędziłyby mniej tych lat w dobrym zdrowiu niż dzieci o niskim ryzyku genetycznym. Miały też znacznie większe szanse na zawał, udar i zgon z powodu chorób serca. Po dodaniu ukierunkowanej prewencji dla dzieci wysokiego ryzyka model przewidywał, że oczekiwana długość życia może się odbudować o około siedem lat, a skorygowane o jakość lata życia — miara łącząca długość i jakość życia — znacząco wzrosną. W całej populacji 10 000 dzieci skoncentrowane interwencje jedynie w górnych 20% ryzyka genetycznego miały zapobiec 72 przypadkom choroby wieńcowej w pierwszej dekadzie dorosłego życia i wielu kolejnym w ciągu całego życia.
Czy inwestycja się opłaca?
Aby ocenić, czy tę strategię warto wdrożyć, zespół porównał koszty testowania genetycznego, poradnictwa i długoterminowego leczenia ze oszczędnościami wynikającymi z unikniętych pobytów szpitalnych, zabiegów i utraconej produktywności. Oszacowano, że przetestowanie 10 000 dzieci i prowadzenie programu kosztowałoby nieco poniżej 5 milionów dolarów, z czego większość stanowiłby jednorazowy test genetyczny. W zamian model przewidywał ponad 30 milionów dolarów bezpośrednich oszczędności medycznych, niemal 96 milionów dolarów dodanej wartości zdrowotnej (wycenionej przy użyciu standardowych metod ekonomiki zdrowia) oraz dodatkowe korzyści wynikające z pozostawania ludzi w sile roboczej. Gdy uwzględniono szersze korzyści uboczne — takie jak niższe wskaźniki cukrzycy i innych chorób dzięki zdrowszym stylom życia — całkowity społeczny zysk osiągnął około 185 milionów dolarów. To przekłada się na mniej więcej 36 dolarów zwrotu za zainwestowany 1 dolar i koszt za dodane zdrowe rok życia znacznie poniżej tego, co zwykle uważa się za dobrą wartość w opiece zdrowotnej.
Wyzwania, zastrzeżenia i dalsze kroki
Autorzy podkreślają, że ich wyniki to projekcje, a nie gwarancje. Ponieważ długoterminowe badania pediatryczne są rzadkie, musieli oprzeć się na danych dorosłych i przyjąć konserwatywne założenia, które prawdopodobnie zaniżają rzeczywiste korzyści płynące z wcześniejszego rozpoczęcia prewencji. Wskazują też na etyczne i praktyczne przeszkody: większość istniejących danych genetycznych pochodzi od osób pochodzenia europejskiego, co oznacza, że wyniki mogą być mniej dokładne dla innych grup; rodziny mogą obawiać się stygmatyzacji lub problemów z ubezpieczeniem; a utrzymanie zaangażowania dzieci i nastolatków w zmiany stylu życia i stosowanie leków przez wiele lat jest trudne. Mimo to analizy wrażliwości pokazały, że strategia pozostaje opłacalna w szerokim zakresie założeń i w kilku krajach o wysokich dochodach. Badanie konkluduje, że użycie poligenicznych wyników ryzyka opartych na DNA do prowadzenia wczesnej prewencji chorób serca u dzieci jest obiecującym, wysoko wartościowym pomysłem — wartym starannie zaprojektowanych programów pilotażowych i długoterminowego monitorowania, aby sprawdzić, jak działa w praktyce.
Cytowanie: Bitar, F., Zareef, R., Ismaeel, H. et al. Economic modeling of polygenic risk prediction of coronary artery disease in childhood. npj Cardiovasc Health 3, 13 (2026). https://doi.org/10.1038/s44325-026-00110-z
Słowa kluczowe: poligeniczny wynik ryzyka, profilaktyka chorób serca w dzieciństwie, choroba wieńcowa, screening genomiczny, modelowanie ekonomiki zdrowia