Clear Sky Science · pl
Wyniki skorygowane o ryzyko na poziomie populacji dla zatrzymania krążenia poza szpitalem
Dlaczego miejsce, w którym tracisz przytomność, może wpłynąć na Twoje szanse
Gdy czyjeś serce nagle przestaje bić poza szpitalem, każda sekunda ma znaczenie. Tymczasem w Stanach Zjednoczonych prawdopodobieństwo przeżycia takiego zdarzenia w dużej mierze zależy od miejsca zamieszkania i od tego, które szpitale obsługują daną społeczność. To badanie analizuje, dlaczego przeżywalność po zatrzymaniu krążenia poza szpitalem różni się między regionami, koncentrując się na osobach starszych objętych Medicare, i bada, jakie systemy opieki zdrowotnej dają ludziom najlepsze szanse na powrót do domu przy życiu.
Nagłe wypadki sercowe przed przybyciem do szpitala
Zatrzymanie krążenia poza szpitalem następuje, gdy serce nagle przestaje bić w domach, na ulicach lub w miejscach publicznych. Występuje rzadziej niż zawały serca czy udary, ale jest znacznie bardziej śmiertelne i wywiera ogromną presję na ratowników i szpitale. Amerykańskie Towarzystwo Kardiologiczne postulowało, by społeczności traktowały te zdarzenia podobnie jak ciężkie urazy lub poważne udary — stany, w których dobrze zorganizowane regionalne systemy opieki już poprawiły przeżywalność. Zamiast działań pojedynczych szpitali, pomysł polega na budowie sieci „ratowania serca”, które łączą dyspozytornie 911, karetki i szpitale w skoordynowany system zdolny dostarczyć szybkie, wysokiej jakości leczenie od chodnika aż po oddział intensywnej terapii.
Ogólnokrajowe spojrzenie na wyniki
Aby sprawdzić, jak radzą sobie różne części kraju, badacze przeanalizowali ponad 200 000 przypadków zatrzymania krążenia wśród pacjentów Medicare w modelu fee-for-service z lat 2013–2015, rozłożonych na 205 empirycznie zdefiniowanych regionów szpitalnych. Połączyli tę ogromną bazę roszczeń z szczegółowym rejestrem przypadków zatrzymania krążenia o nazwie CARES, by zbudować model korekcji ryzyka — inaczej mówiąc metodę oszacowania, ile pacjentów w każdym regionie powinno było przeżyć, biorąc pod uwagę ich wiek, choroby współistniejące i inne czynniki. Porównanie liczby osób, które faktycznie przeżyły, z liczbą oczekiwaną pozwoliło zespołowi obliczyć skorygowany wskaźnik zachorowalności (SIR) dla każdego regionu i wskazać te, które osiągały wyniki lepsze lub gorsze niż przewidywano.
Regiony pozostające w tyle i odnoszące sukcesy
Wyniki były przygnębiające. Ogólnie tylko około 15% tych starszych pacjentów przeżyło do wypisu ze szpitala. Około połowa z 205 regionów miała współczynniki przeżycia istotnie gorsze niż oczekiwane po skorygowaniu o ryzyko pacjentów, podczas gdy tylko dziewięć regionów osiągnęło wyniki lepsze niż przewidywano. Regiony te miały tendencję do mniejszej liczby ludności i większego odsetka mieszkańców w wieku 65 lat i więcej. Miały też więcej dużych szpitali i więcej głównych szpitali dydaktycznych, co sugeruje, że placówki o większych możliwościach oraz instytucje akademickie mogą być lepiej przygotowane do świadczenia złożonej opieki po zatrzymaniu krążenia. Przeciwnie, wiele dużych, gęsto zaludnionych regionów pozostawało w tyle mimo nominalnie większych zasobów.
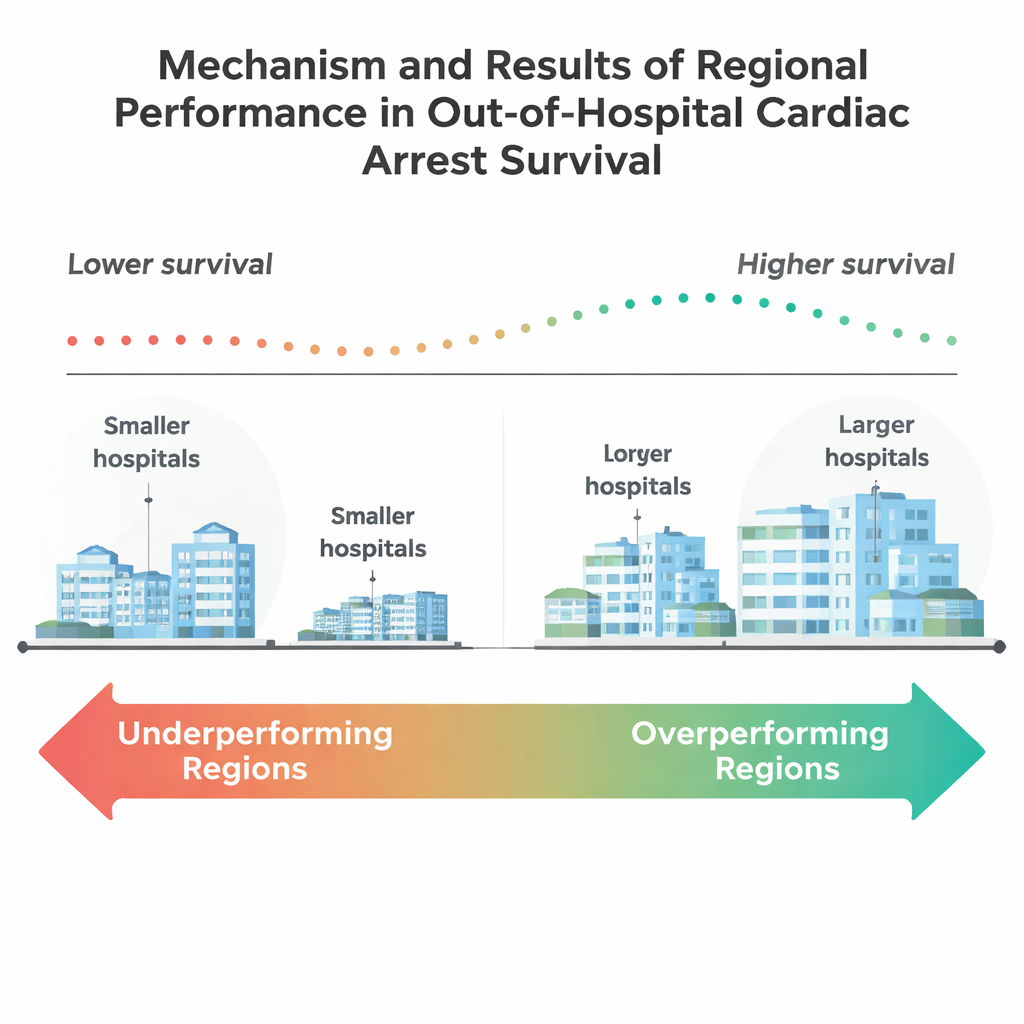
Szpitale, społeczności i ukryte nierówności
Bliższa analiza wykazała, że wielkość szpitali miała znaczenie: regiony z większą liczbą szpitali co najmniej 100-łóżkowych — a zwłaszcza tych z 400 łóżkami lub więcej — częściej osiągały wyniki lepsze niż przewidywano. Zaskakująco, samo posiadanie pracowni hemodynamiki (kardiologii inwazyjnej), która może udrożniać zamknięte tętnice, nie wiązało się samo w sobie z lepszymi wynikami regionalnymi. Sugeruje to, że przeżywalność zależy mniej od jednego wysokospecjalistycznego zabiegu, a bardziej od funkcjonowania całego systemu: jak współpracują EMS, izby przyjęć, oddziały intensywnej terapii i usługi rehabilitacyjne. Zespół stwierdził też uderzające różnice w składzie społeczności. Regiony osiągające lepsze wyniki miały wyższy odsetek mieszkańców białych i niższy odsetek osób czarnoskórych i latynoskich, niższe bezrobocie i nieco wyższy odsetek osób z ukończoną szkołą średnią. Te wzorce odzwierciedlają od dawna wyrażane obawy, że rasa, wykształcenie i warunki sąsiedztwa mogą wpływać na to, kto najbardziej korzysta z postępów w opiece nagłej.
Co te ustalenia znaczą dla pacjentów i decydentów
Dla laika wniosek jest prosty: przeżycie po nagłym zatrzymaniu krążenia to nie tylko kwestia szczęścia czy zdrowia indywidualnego — to także kwestia tego, jak dobrze zorganizowany jest lokalny system opieki zdrowotnej. Wiele regionów w całych Stanach Zjednoczonych radzi sobie gorzej, niż powinno, nawet po uwzględnieniu stopnia chorobowości ich pacjentów. Budowa silniejszych, regionalnych sieci, które kładą nacisk na duże, zdolne szpitale; jasne ścieżki transferu; znormalizowane szkolenia; oraz wsparcie społecznościowe dla resuscytacji i wczesnej opieki, mogłaby pomóc zmniejszyć te różnice. Autorzy argumentują, że decydenci, płatnicy i systemy opieki zdrowotnej powinni odejść od myślenia o pojedynczym szpitalu i inwestować w regionalne „systemy opieki przy zatrzymaniu krążenia”, tak aby miejsce, w którym zatrzyma się Twoje serce, miało mniejsze znaczenie — a Twoje szanse na powrót do domu były większe.
Cytowanie: Abbott, E.E., Buckler, D.G., Petrozzo, K. et al. Population-based risk adjusted outcomes for out-of-hospital cardiac arrest. npj Cardiovasc Health 3, 8 (2026). https://doi.org/10.1038/s44325-026-00108-7
Słowa kluczowe: zatrzymanie krążenia poza szpitalem, systemy medyczne ratunkowe, regionalne dysproporcje zdrowotne, wyniki Medicare, ośrodki resuscytacji serca