Clear Sky Science · pl
Przemyśleć nawrót endometriozy: od wyzwania klinicznego do biologicznej szansy
Dlaczego to ma znaczenie w codziennym życiu
Endometrioza dotyka miliony osób na całym świecie, często powodując silny ból, zmęczenie i problemy z płodnością. Operacja może przynieść prawdziwą ulgę, ale u wielu osób objawy lub ogniska choroby nawracają. Ten przegląd analizuje, dlaczego endometrioza tak często wraca po zabiegu i w jaki sposób ten „nawrót” może być w rzeczywistości wglądem w biologię choroby — oraz okazją do opracowania bardziej spersonalizowanych i trwalszych terapii.
Kiedy „powrót” może znaczyć różne rzeczy
Lekarze i badacze nie uzgodnili jeszcze jednej definicji nawrotu endometriozy. Czasem oznacza to ponowny powrót bólu po okresie ulgi; innym razem stwierdza się nowe lub powiększone zmiany w badaniach obrazowych albo podczas kolejnego zabiegu. Te dwa zdarzenia często się pokrywają, ale nie zawsze. Niektóre osoby doświadczają bolesnych objawów, mimo że nie widać wyraźnych zmian, podczas gdy u innych odrastają zmiany, a one czują się dobrze. Ból może wynikać ze zmian w układzie nerwowym, zrostów lub innych schorzeń miednicy, a nie tylko z wielkości czy liczby ognisk. Ta rozbieżność utrudnia porównywanie badań i dawanie pacjentkom jasnych oczekiwań co do tego, co operacja może, a czego nie może zapewnić.
Jak lekarze śledzą i próbują zapobiegać nawrotom
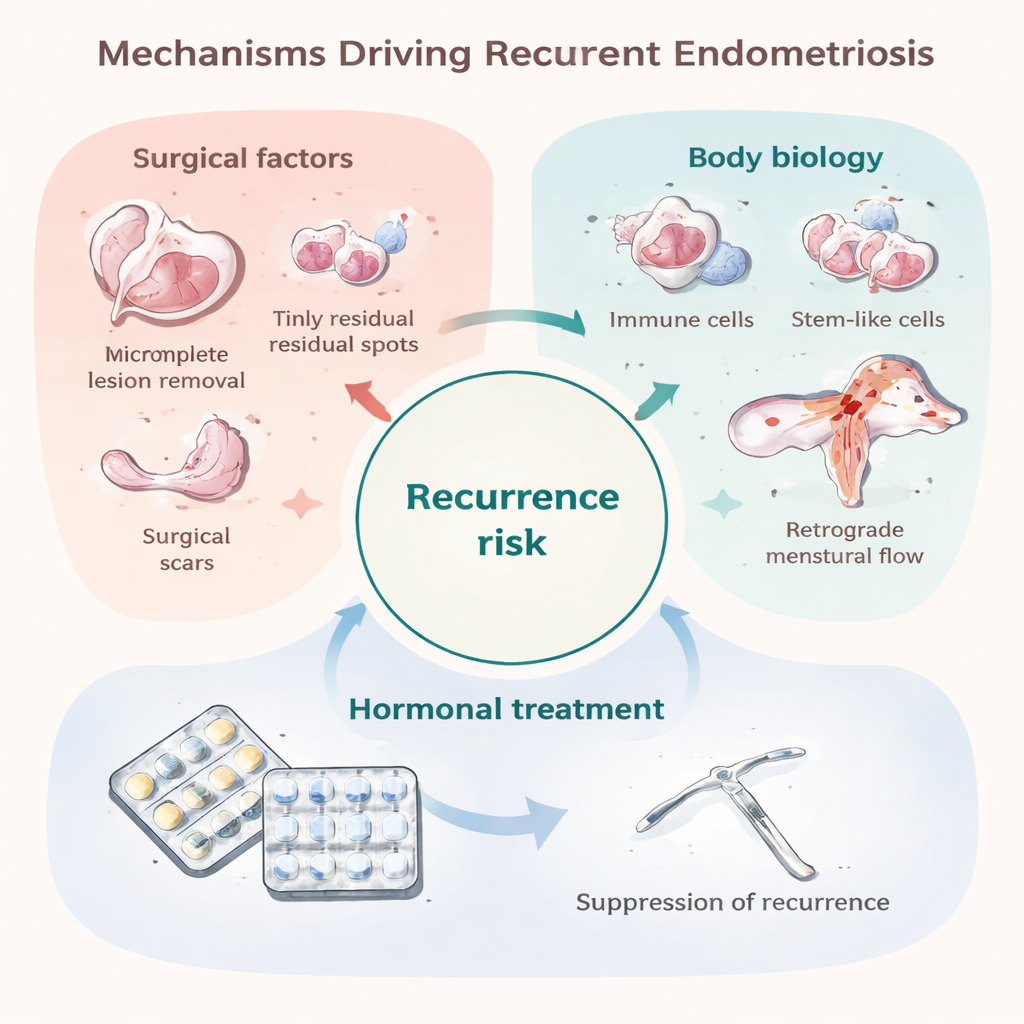
Ponieważ powtórne operacje są inwazyjne i mogą uszkadzać jajniki, większość kontroli opiera się na ultrasonografii lub rezonansie magnetycznym, które dobrze wykrywają duże torbiele jajnika, ale mogą nie dostrzec małych lub ukrytych zmian w innych miejscach. Nie ma prostego badania krwi, które wiarygodnie śledziłoby aktywność endometriozy w czasie. Badacze zaczęli tworzyć narzędzia predykcyjne wykorzystujące czynniki kliniczne — takie jak wiek, zakres choroby podczas operacji i obecność zrostów — oraz eksperymentalne markery tkankowe i krwi. Młodszy wiek, cięższy przebieg choroby, duże torbiele i silny ból przedoperacyjny zwykle zwiększają ryzyko nawrotu, podczas gdy ciąża i długotrwała supresja hormonalna mają tendencję do jego zmniejszania. Jednak obecne modele predykcyjne są umiarkowane i wymagają walidacji w większych, bardziej zróżnicowanych grupach pacjentek.
Hormony pomagają, ale rzadko leczą
Długotrwałe leczenie hormonalne po operacji — na przykład ciągłe stosowanie doustnej antykoncepcji lub wkładki uwalniającej hormon do macicy — może zmniejszyć ryzyko powrotu zmian i bólu mniej więcej o jedną trzecią do dwóch trzecich. Leki te działają głównie przez utrzymywanie niskiego poziomu estrogenu i wyciszenie cykli miesiączkowych, co „głodzi” tkankę endometrialną i łagodzi stan zapalny. Ich ochrona szybko słabnie po zaprzestaniu terapii, a skutki uboczne, preferencje osobiste lub chęć zajścia w ciążę często ograniczają czas ich stosowania. U niektórych pacjentek występuje też biologiczna „oporność” na niektóre hormony, szczególnie progestageny, albo ból napędzany zmianami nerwowymi i mózgowymi, na które hormony nie działają w pełni. W rezultacie wiele osób wciąż doświadcza cyklu zaostrzeń objawów, leczenia i nawrotów.
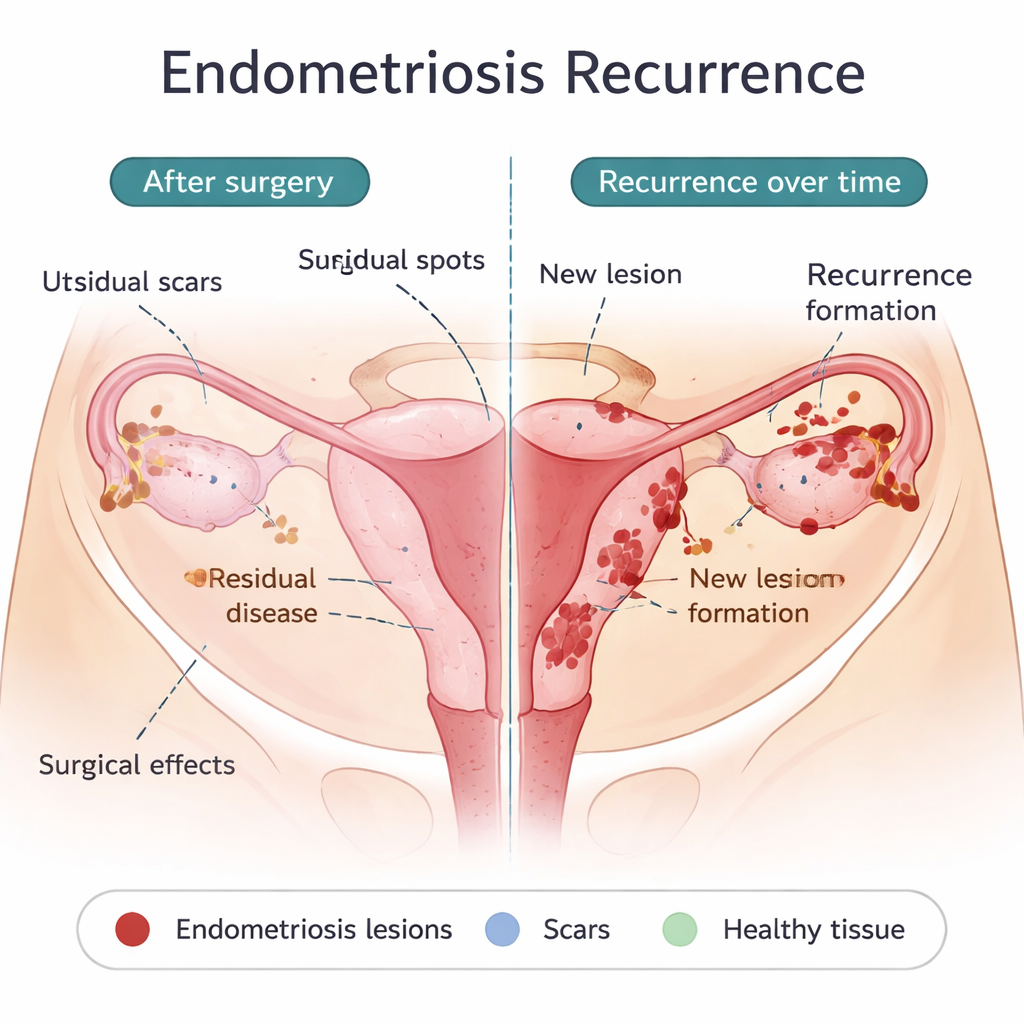
Co operacja może pozostawić — a co może być naprawdę nowe
Jednym z głównych powodów wczesnego nawrotu jest minimalna choroba resztkowa: drobne implanty, które nie zostały lub nie mogły zostać usunięte podczas pierwszej operacji. Mogą być niewidoczne gołym okiem, lecz zdolne do wzrostu, gdy ochronny efekt pooperacyjnych hormonów ustąpi. Niektóre wybory chirurgiczne, jak bardziej oszczędne usuwanie torbieli jajnika, wiążą się z wyższym wskaźnikiem nawrotów, podczas gdy bardziej radykalne wycięcie może go zmniejszyć, ale niesie za sobą własne ryzyko. Sama operacja może też rozsiewać komórki endometrium w jamie brzusznej lub tworzyć blizny, które stanowią „żyzne podłoże” dla nowych ognisk. Równocześnie niektóre nawroty pojawiają się dopiero po latach lub w nowych lokalizacjach, co sugeruje, że u przynajmniej części pacjentek powstają nowe zmiany, a nie tylko odrastają stare. Te same procesy uważane za przyczynę pierwotnej endometriozy — cofanie się krwi miesiączkowej do jamy miednicy, układ odpornościowy nieusuwający zbłąkanych komórek, komórki o cechach macierzystych łatwo się implantujące oraz tolerancyjne, bogate w naczynia środowisko — mogą napędzać także późniejsze nawroty.
Przekształcanie niepowodzenia w biologiczną wskazówkę
Autorzy argumentują, że zamiast postrzegać nawrót jedynie jako porażkę chirurgiczną, należy traktować go jako klucz do zrozumienia samej endometriozy. Osoby, u których choroba wraca pomimo pozornie dokładnej operacji, mogą mieć wyróżniające się cechy immunologiczne, genetyczne lub tkankowe sprawiające, że ich organizmy szczególnie sprzyjają komórkom endometrialnym. Badanie takich osób w czasie — z ustandaryzowanymi sposobami mierzenia objawów, wyników obrazowania i markerów laboratoryjnych — mogłoby ujawnić, które szlaki biologiczne rzeczywiście są istotne dla przetrwania i ponownego wzrostu zmian. Ta wiedza mogłaby doprowadzić do lepszych skali ryzyka, mądrzejszego stosowania i czasu trwania terapii hormonalnej oraz całkowicie nowych leczeń celujących w przyczyny choroby, zamiast jedynie ją tłumić. W ten sposób frustrująca rzeczywistość nawrotu mogłaby stać się potężną szansą na poprawę długoterminowej, spersonalizowanej opieki dla osób żyjących z endometriozą.
Cytowanie: Masferrer-Ferragutcasas, C., Delgado-Gil, R. & Colas, E. Rethinking endometriosis recurrence: from clinical challenge to biological opportunity. npj Womens Health 4, 4 (2026). https://doi.org/10.1038/s44294-026-00128-9
Słowa kluczowe: nawrót endometriozy, pooperacyjna terapia hormonalna, ból miednicy, spersonalizowana ginekologia, zdrowie rozrodcze kobiet