Clear Sky Science · pl
Akceptowalność i wykonalność ujętej kontekstowo grupowej interwencji w zakresie zdrowia psychicznego matek w Kenii
Dlaczego umysł matek ma znaczenie
Ciąża jest często przedstawiana jako radosny okres, ale dla wielu kobiet wiąże się również z lękiem, smutkiem i przytłaczającym stresem. W krajach, gdzie brakuje specjalistów zdrowia psychicznego, te trudności bywają ignorowane, narażając zarówno matki, jak i niemowlęta. Badanie z zachodniej, wiejskiej Kenii sprawdza prosty pomysł o dużym potencjale: czy przeszkoleni pracownicy służby zdrowia w społeczności mogą prowadzić małe sesje grupowe, które pomagają ciężarnym kobietom radzić sobie z emocjonalnym stresem w ramach rutynowej opieki położniczej?
Ukryte obciążenie za brzuszkiem
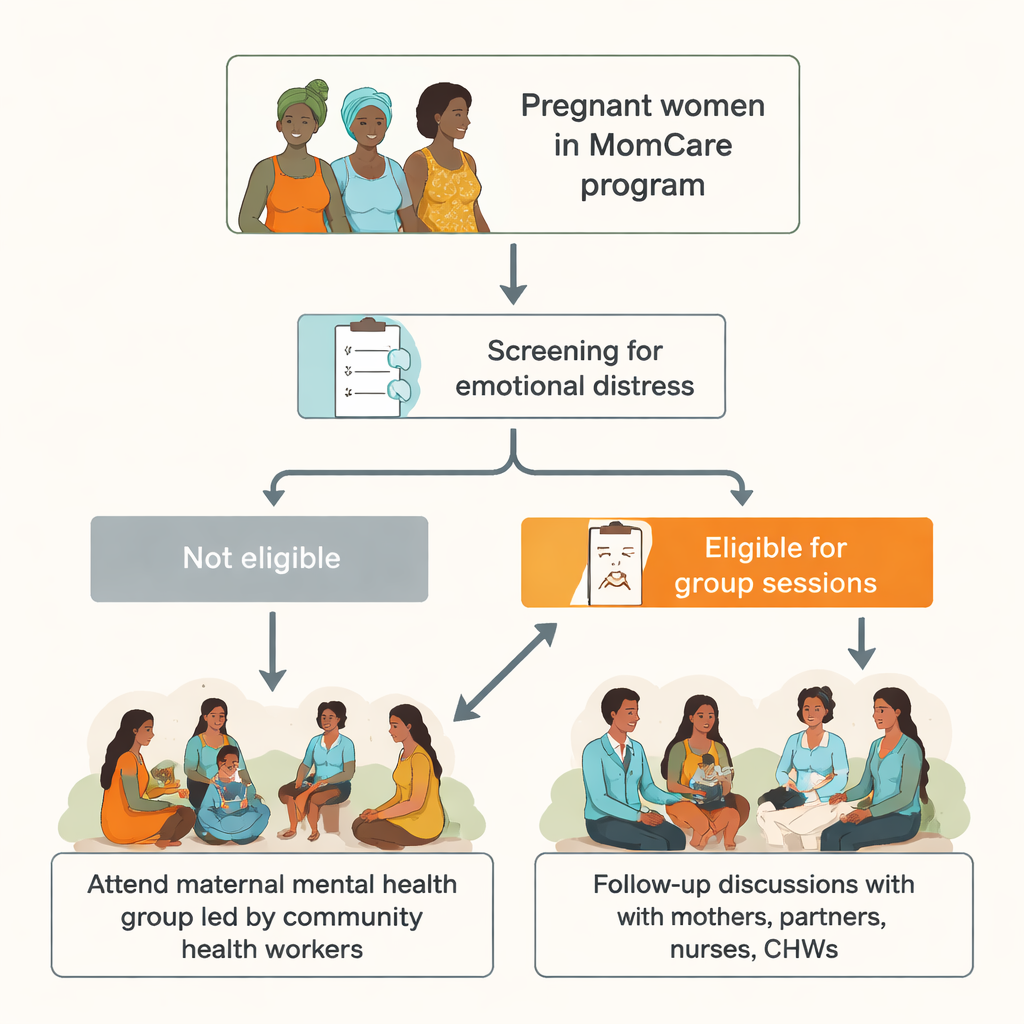
Badacze pracowali w ramach programu MomCare, który wspiera kobiety o niskich dochodach korzystające z publicznych przychodni w hrabstwie Kisumu. Spośród 401 kobiet, które przyszły na pierwszą wizytę prenatalną, ponad jedna na trzy miała wynik przesiewowy wskazujący na objawy depresji — więcej niż wcześniejsze krajowe szacunki. Wiele z nich opisywało łatwe wzruszanie się, napięcie lub urazę, zmartwienia o pieniądze, lęk przed powikłaniami w ciąży oraz brak wsparcia ze strony partnerów. Te emocjonalne trudności nie są jedynie dyskomfortem; jeśli pozostaną bez opieki, mogą zwiększać ryzyko problemów przy porodzie, samobójstwa oraz długotrwałych trudności u dzieci.
Grupowe podejście prowadzone przez sąsiadów
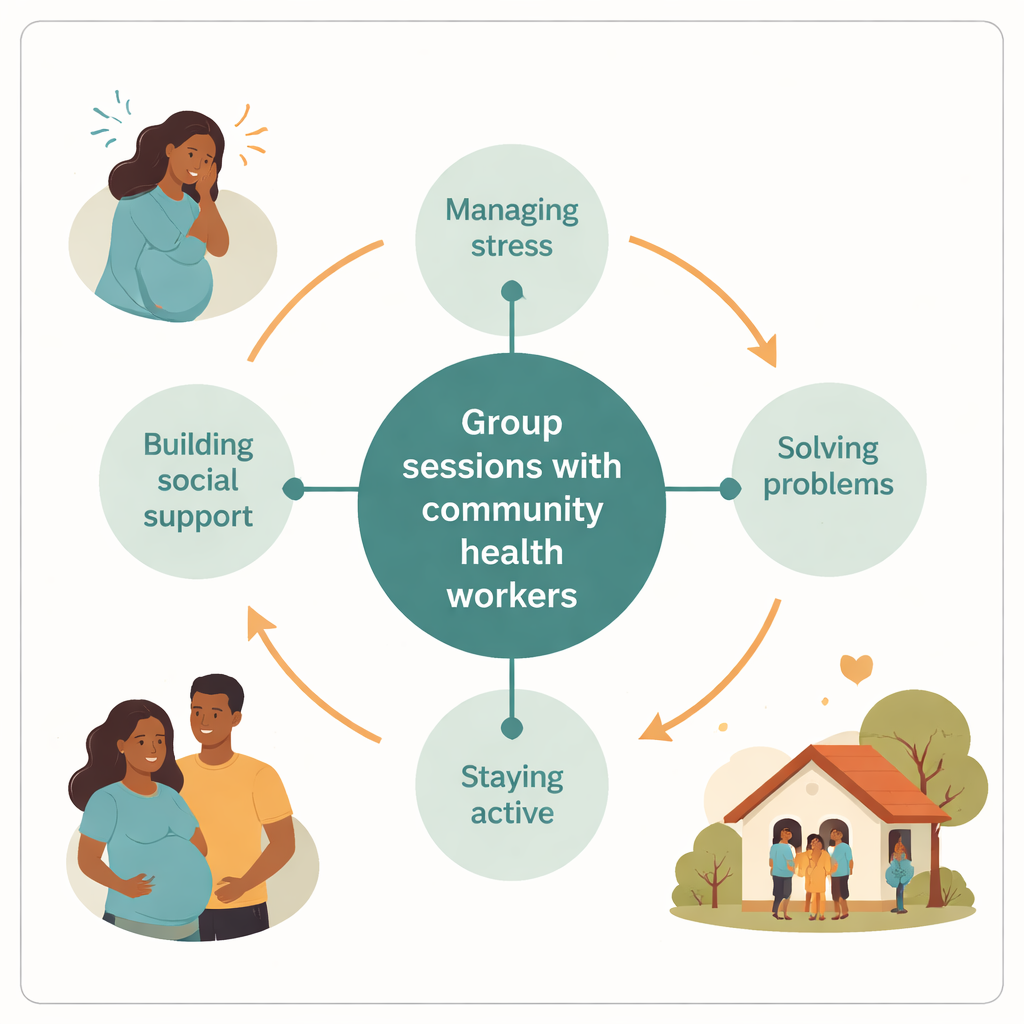
Aby odpowiedzieć na potrzeby, zespół zaadaptował niskokosztowy, pięciosesyjny kurs grupowy oparty na metodzie WHO zwanej Problem Management Plus. Zamiast polegać na nielicznych specjalistach, przeszkolono lokalnych pracowników służby zdrowia w społeczności — osoby już znane i darzone zaufaniem we wsiach — aby pełnili rolę facylitatorów. Małe grupy, do dziesięciu ciężarnych kobiet, spotykały się co dwa tygodnie w przychodni, zwykle w soboty, by nie kolidować z pracą i obowiązkami domowymi. Sesje koncentrowały się na praktycznych umiejętnościach: rozpoznawaniu stresu, rozwiązywaniu codziennych problemów, utrzymywaniu aktywności w znaczących zadaniach oraz budowaniu wspierających relacji. Język, historie, a nawet rysunki użyte w materiałach zostały przekształcone tak, by odpowiadać lokalnym sposobom mówienia o cierpieniu.
Jak wyglądało uczestnictwo
Z 143 kobiet, które przesiewowo wykazały objawy i zostały zaproszone, około 55 procent wzięło udział przynajmniej w jednej sesji, a cztery na dziesięć przyszły na co najmniej cztery z pięciu spotkań. Frekwencja wzrosła, gdy harmonogram przeniesiono na weekendy, zwrócono koszty transportu i wykonywano przypomnienia telefoniczne. Kobiety mówiły, że cenią sobie możliwość przyprowadzania niemowląt, choć wiele z nich chciałoby pomocy w opiece nad dziećmi podczas dyskusji. Narzędzia przesiewowe wykazały, że osoby z bardziej nasilonymi objawami miały mniejszą skłonność do uczestniczenia we wszystkich sesjach — co podkreśla, że kobiety najbardziej potrzebujące mogą napotykać największe bariery, takie jak brak energii, długie odległości do pokonania czy brak wsparcia partnera.
Głosy matek, partnerów i pracowników służby zdrowia
Po pilotażu zespół przeprowadził wywiady grupowe z matkami, ich partnerami, pracownikami służby zdrowia w społeczności i pielęgniarkami z przychodni. Kobiety zgłaszały, że poczuły się mniej samotne i bardziej pełne nadziei, gdy usłyszały, że inne osoby mają podobne zmartwienia. Opisywały stosowanie nowych technik — takich jak zatrzymanie się na chwilę, by odetchnąć podczas kłótni, wybór spokojniejszych słów czy zwrócenie się o pomoc do przyjaciół lub rodziny — aby łagodzić napięcia w domu. Partnerzy zauważali mniej sprzeczek i bardziej otwarte rozmowy, a kilku z nich poprosiło o własne zajęcia, by lepiej zrozumieć, przez co przechodzą ciężarne kobiety. Pracownicy służby zdrowia w społeczności byli dumni z nowej roli i pewniejsi w rozmowach o zdrowiu psychicznym, chociaż prosili o dodatkowe szkolenia w radzeniu sobie z wrażliwymi tematami, takimi jak przemoc. Pielęgniarki silnie popierały pomysł, ale czuły się pominięte, ponieważ brały udział głównie w wstępnym przesiewie, a nie w prowadzeniu grup.
Od projektu pilotażowego do codziennej opieki
Ogólnie badanie wykazało, że kontekstualizowany, grupowy program zdrowia psychicznego może dobrze wpisywać się w rutynową opiekę prenatalną, nawet w miejscach o głęboko zakorzenionej stygmatyzacji związanej z chorobami psychicznymi. Podejście było akceptowalne dla kobiet, ich rodzin i personelu medycznego, i było praktycznie wykonalne, gdy zadbano o transport, harmonogram i dobrą komunikację. Choć pilotaż nie był zaprojektowany, by dowieść długoterminowych korzyści zdrowotnych, wczesne sygnały i relacje uczestniczek sugerują, że takie grupy mogą łagodzić cierpienie, wzmacniać relacje i pomagać matkom odzyskać poczucie kontroli. Dla czytelnika niebędącego specjalistą wniosek jest prosty: przy odpowiednim wsparciu i przemyślanej adaptacji sąsiedzi przeszkoleni na pracowników służby zdrowia w społeczności mogą oferować skuteczne, niskokosztowe wsparcie emocjonalne dla ciężarnych kobiet — poprawiając nie tylko ich zdrowie psychiczne, ale także start życiowy ich dzieci.
Cytowanie: De Sanctis, T., Katuwal, S., Waiyaiya, E. et al. The acceptability and feasibility of a contextualised group-based maternal mental health intervention in Kenya. npj Womens Health 4, 7 (2026). https://doi.org/10.1038/s44294-026-00127-w
Słowa kluczowe: zdrowie psychiczne matek, depresja okołoporodowa, pracownicy służby zdrowia w społeczności, terapia grupowa, Kenia