Clear Sky Science · pl
Ekspresja IL10RB w komórkach nowotworowych wiąże się ze zmianami ewolucyjnymi utrwalającymi oporność na leczenie
Dlaczego niektóre nowotwory nie chcą się poddać
Leczenie raka osiągnęło ogromne postępy, ale wiele guzów nadal nawraca, daje przerzuty lub przestaje reagować na leki. Badanie to analizuje, dlaczego niektóre komórki nowotworowe stają się szczególnie trudne do zlikwidowania i jak mało znana cząsteczka powierzchniowa, oznaczona jako IL10RB, może działać jak ukryty przełącznik pomagający nowotworom opierać się zarówno chemioterapii, jak i nowoczesnej immunoterapii — oraz jak jej zablokowanie mogłoby przechylić szalę z powrotem na korzyść układu odpornościowego.
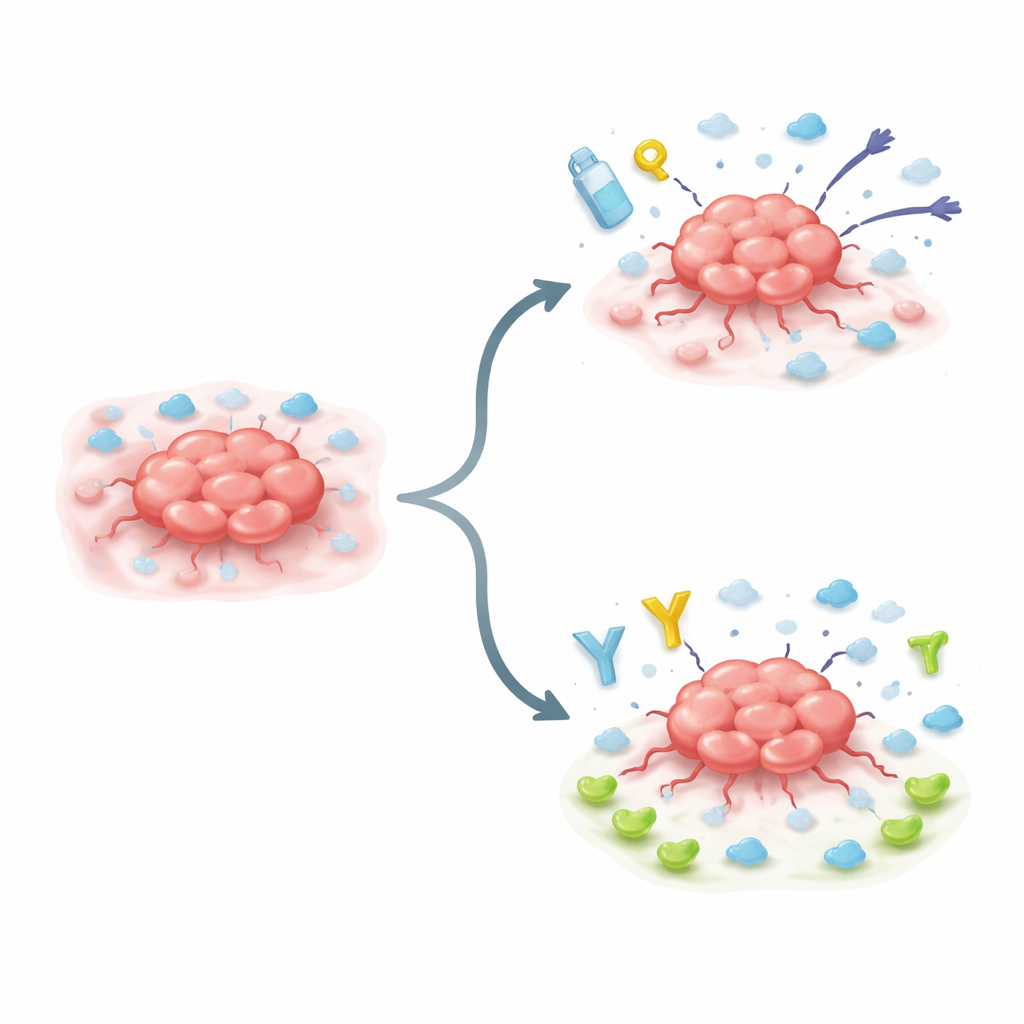
Krok zmieniający kształt w ewolucji guza
Wiele agresywnych nowotworów przechodzi proces zmiany kształtu znany jako przejście epitelialno‑mezenchymalne. Mówiąc prościej, wcześniej dobrze zachowujące się komórki luzują połączenia, stają się bardziej ruchliwe i nabywają cech związanych z komórkami macierzystymi, które są odporniejsze i bardziej plastyczne. Badacze skoncentrowali się na komórkach nowotworowych wprowadzonych w ten stan przez główny regulator — białko Snail. Odkryli, że gdy Snail jest aktywny, silnie zwiększa produkcję IL10RB na powierzchni tych komórek, co oznacza ewolucyjny krok w kierunku bardziej upartego, odporniego na leczenie guza.
Przełącznik, który czyni nowotwór twardszym
Aby sprawdzić, co naprawdę robi IL10RB, zespół zmieniał jego poziomy w liniach komórkowych mysich i ludzkich. Gdy obniżono IL10RB, szybko rosnące, napędzane przez Snail komórki tracą część zdolności do mnożenia się, przylegania do powierzchni i naciekania otaczających tkanek. Gdy zmuszono inne komórki nowotworowe do wytwarzania większej ilości IL10RB, komórki zmieniały kształt, wypuszczając wypustki przypominające macki służące do przecinania pobliskiej tkanki. Komórki bogate w IL10RB stały się bardziej inwazyjne, mocniej przylegały do środowiska i były trudniejsze do zabicia standardowymi lekami chemicznymi, chociaż czasem dzieliły się wolniej. Na poziomie genetycznym nadekspresja IL10RB uruchamiała szeroki program zmian związanych z rozprzestrzenianiem się, przeżywalnością i opornością na leki.
Kiedy leczenie działa na niekorzyść organizmu
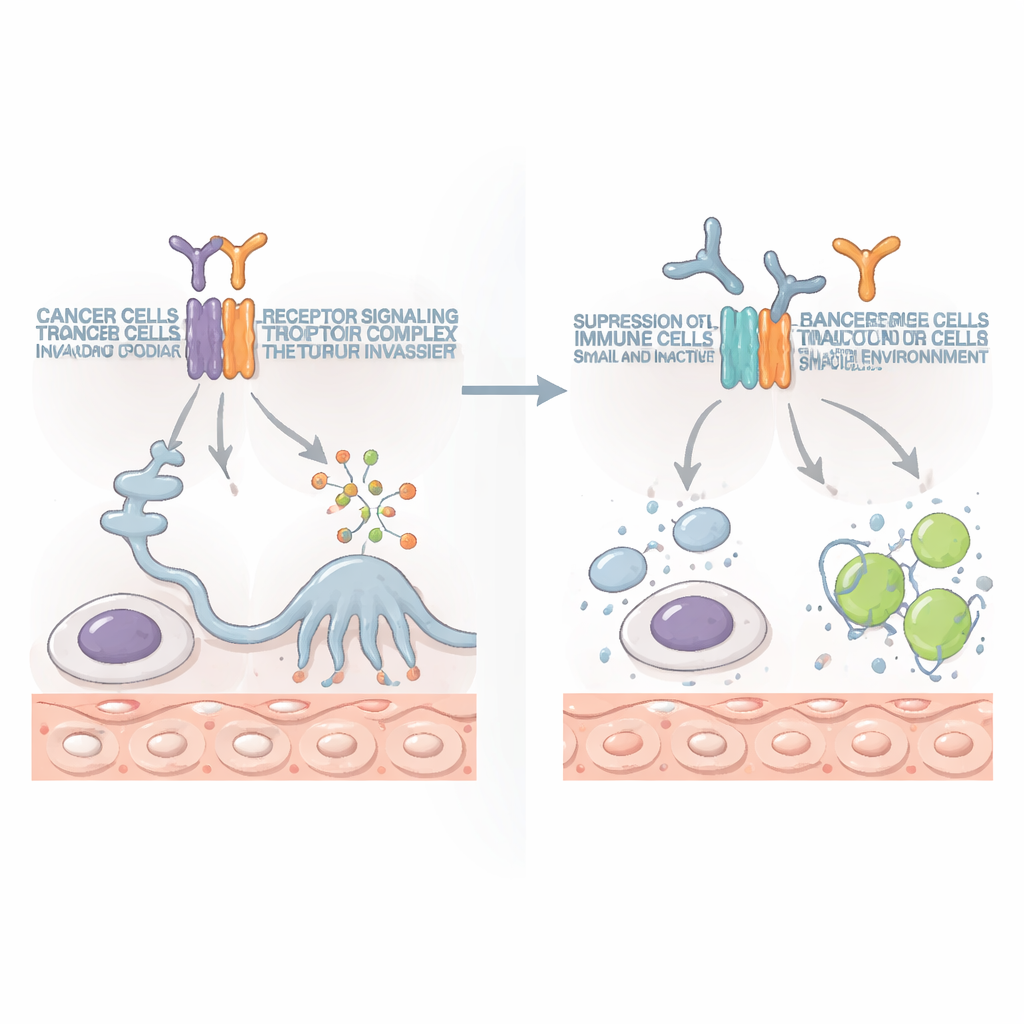
Opowieść stała się jeszcze bardziej niepokojąca w eksperymentach na żywych myszach. Guzy obfitujące w IL10RB nie zawsze rosły najszybciej, ale okazywały się znacznie bardziej niebezpieczne dla gospodarza. Standardowa chemioterapia, która zmniejszała zwykłe guzy, mogła w rzeczywistości pogarszać sytuację guzów bogatych w IL10RB, przyspieszając ich rozsiew do odległych narządów. Te guzy również zakłócały układ odpornościowy zwierząt. W obrębie guzów kluczowe komórki zabójcze układu odpornościowego stawały się wyczerpane i przeciążone, podczas gdy w śledzionie — rezerwuarze immunologicznym organizmu — liczba i funkcja pomocnych limfocytów T i komórek NK gwałtownie spadały. Rak nie tylko unikał leków; potajemnie rozbrajał obronę organizmu.
Odwracanie sytuacji za pomocą przeciwciał celowanych
Ponieważ IL10RB jest też częścią normalnego sygnalizowania immunologicznego, istniała obawa, że jego celowanie może wyrządzić więcej szkody niż pożytku. Aby to sprawdzić, badacze opracowali przeciwciała, które specyficznie blokują IL10RB. W wielu modelach nowotworów u myszy, w tym nowotworów kości i jelita grubego z miejscowymi guzami i szerokimi przerzutami, te przeciwciała zmniejszały guzy i wydłużały przeżycie, często po jednej lub dwóch dawkach. Korzyść zależała w dużym stopniu od konkretnego typu komórek odpornościowych: limfocytów T CD8-dodatnich, wyspecjalizowanych w zabijaniu nieprawidłowych komórek. Gdy te komórki zabójcze usunięto eksperymentalnie, korzyść znikała. Co ważne, blokowanie IL10RB nie niszczyło normalnych komórek odpornościowych, lecz przywracało ich zdolność do ataku na nowotwór i działało w kilku różnych typach guzów.
Nowy partner dla współczesnej immunoterapii
Dziś leki uwalniające „hamulce” układu odpornościowego, takie jak inhibitory PD‑1, zrewolucjonizowały leczenie niektórych nowotworów, ale pomagają tylko mniejszości pacjentów. W tym badaniu przeciwciała blokujące IL10RB same w sobie przewyższały blokadę PD‑1 w określonych modelach. Gdy oba podejścia połączono, wzmacniały się nawzajem: guzy kurczyły się bardziej, rozpowszechnianie było mniejsze, a u niektórych myszy guzy całkowicie znikały. Połączenie zwiększało liczbę i aktywność komórek zabójczych T oraz komórek NK, które produkowały więcej molekuł walczących z rakiem i prowadziły silniejsze ataki na komórki nowotworowe.
Co to oznacza dla przyszłej opieki nad chorymi
W sumie wyniki sugerują, że IL10RB oznacza i wspiera późny, utrwalony etap ewolucji nowotworu — etap mniej związany z szybkim wzrostem, a bardziej z przeżywaniem, rozsiewem i ucieczką przed układem odpornościowym. Poprzez blokowanie IL10RB może być możliwe zdarcie tych zabezpieczeń, zapobieżenie temu, by chemioterapia działała na niekorzyść pacjenta, oraz uczynienie istniejących immunoterapii bardziej skutecznymi. Chociaż potrzebne są dalsze badania na próbkach ludzkich i staranne badania bezpieczeństwa, IL10RB jawi się tutaj jako obiecujący nowy punkt uchwytu w walce z najbardziej odpornymi na leczenie nowotworami.
Cytowanie: Kudo-Saito, C., Ozawa, H., Imazeki, H. et al. IL10RB expression in cancer cells is associated with evolutionary changes to solidify treatment resistance. BJC Rep 4, 11 (2026). https://doi.org/10.1038/s44276-026-00211-3
Słowa kluczowe: oporność na leczenie, ewolucja nowotworu, immunoterapia, mikrośrodowisko guza, IL10RB