Clear Sky Science · pl
Wydzielanie cIAP2 przez komórki hematopoetyczne napędza zapalenie i niewydolność serca po zawale
Dlaczego uspokojenie zapalenia po zawale ma znaczenie
Przeżycie zawału serca to dopiero początek. W dniach i tygodniach po zdarzeniu układ odpornościowy szybko przystępuje do usuwania uszkodzonych tkanek i uruchamiania naprawy. Jeśli jednak odpowiedź zapalna jest zbyt silna lub trwa zbyt długo, pomocne gojenie może przerodzić się w trwałe uszkodzenie serca i niewydolność serca. W tym badaniu odkryto kluczowy molekularny przełącznik w komórkach krwiotwórczych układu odpornościowego, który podtrzymuje ten zapalny pożar — i wykazano, że wyłączenie tego przełącznika może chronić serce w modelach eksperymentalnych.
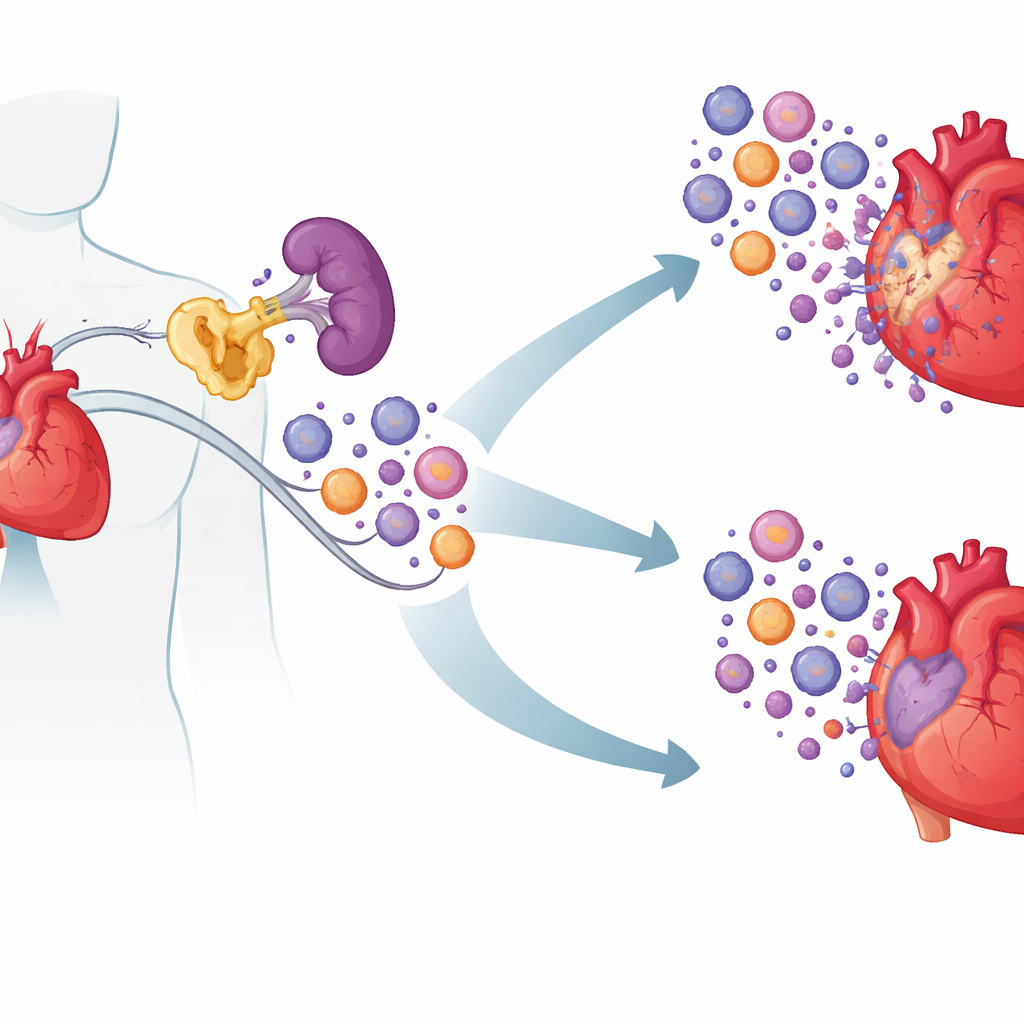
Ukryty winowajca w komórkach odpornościowych
Naukowcy skupili się na białku zwanym cIAP2, najlepiej znanym z roli w pomaganiu komórkom nowotworowym unikać śmierci. Analizując próbki krwi pacjentów z ostrymi problemami sercowymi, stwierdzili, że poziomy cIAP2 były wyższe u osób po niedawnym zawale i przy niedokrwiennej niewydolności serca niż u osób zdrowych lub pacjentów z stabilną chorobą wieńcową. Tkanka serca od ludzi i myszy wykazywała ten sam wzorzec: cIAP2 wzrastał krótko po zawale, podczas gdy bliski krewny cIAP1 tego nie robił. Przeszukując istniejące zbiory danych ekspresji genów, zespół zauważył, że poziomy cIAP2 rosły równolegle z genami powiązanymi z agresywnymi, mieloidalnymi komórkami zapalnymi, co sugeruje, że cIAP2 może wzmacniać odpowiedź immunologiczną po zawale, a nie jedynie odzwierciedlać uszkodzenie.
Mniej cIAP2, mniej uszkodzeń serca
Aby przetestować związek przyczynowy, badacze porównali myszy normalne z myszami genetycznie zmodyfikowanymi tak, by nie miały cIAP2. Po eksperymentalnym zawale zwierzęta bez cIAP2 miały mniejsze blizny, lepszą funkcję skurczową i mniejsze obrzęki płuc — wszystkie te cechy wskazują na zdrowsze serca. Korzyści te występowały zarówno u samców, jak i samic. Mikroskopia wykazała mniej umierających komórek mięśnia sercowego w krytycznych strefach brzeżnych, a analizy molekularne ujawniły niższe poziomy markerów stresu i przebudowy tkanki kilka tygodni później. W przeciwieństwie do tego, usunięcie cIAP1 nie dawało takiej ochrony, a w pewnych warunkach mogło nawet pogarszać wyniki, co wskazuje na unikalną, szkodliwą rolę cIAP2 w tym kontekście.
Rola śledziony jako rezerwuaru zapalnego
Klucz okazał się zależeć od miejsca działania cIAP2. Poprzez wymianę szpiku między myszami normalnymi a pozbawionymi cIAP2, badacze wykazali, że to cIAP2 w komórkach krwiotwórczych (hematopoetycznych) napędzało większość uszkodzeń. Gdy komórki odpornościowe nie miały cIAP2, ale reszta organizmu była normalna, serca były lepiej chronione; odwrotna wymiana pogarszała uszkodzenia. Zagłębiając się w narządy odpornościowe, odkryli, że po zawale śledziona działała jako rezerwuar produkujący komórki mieloidalne — neutrofile, zapalne monocyty i komórki dendrytyczne — które następnie napływały do serca. U myszy pozbawionych cIAP2 te śledzionowe komórki mieloidalne było mniej i były bardziej podatne na obumieranie, podczas gdy limfocyty były w dużej mierze niezmienione. Szlaki sygnałowe związane z zapaleniem zostały stłumione, co sugeruje, że cIAP2 normalnie pomaga komórkom mieloidalnym przetrwać i utrzymywać reakcję na sygnały zagrożenia.
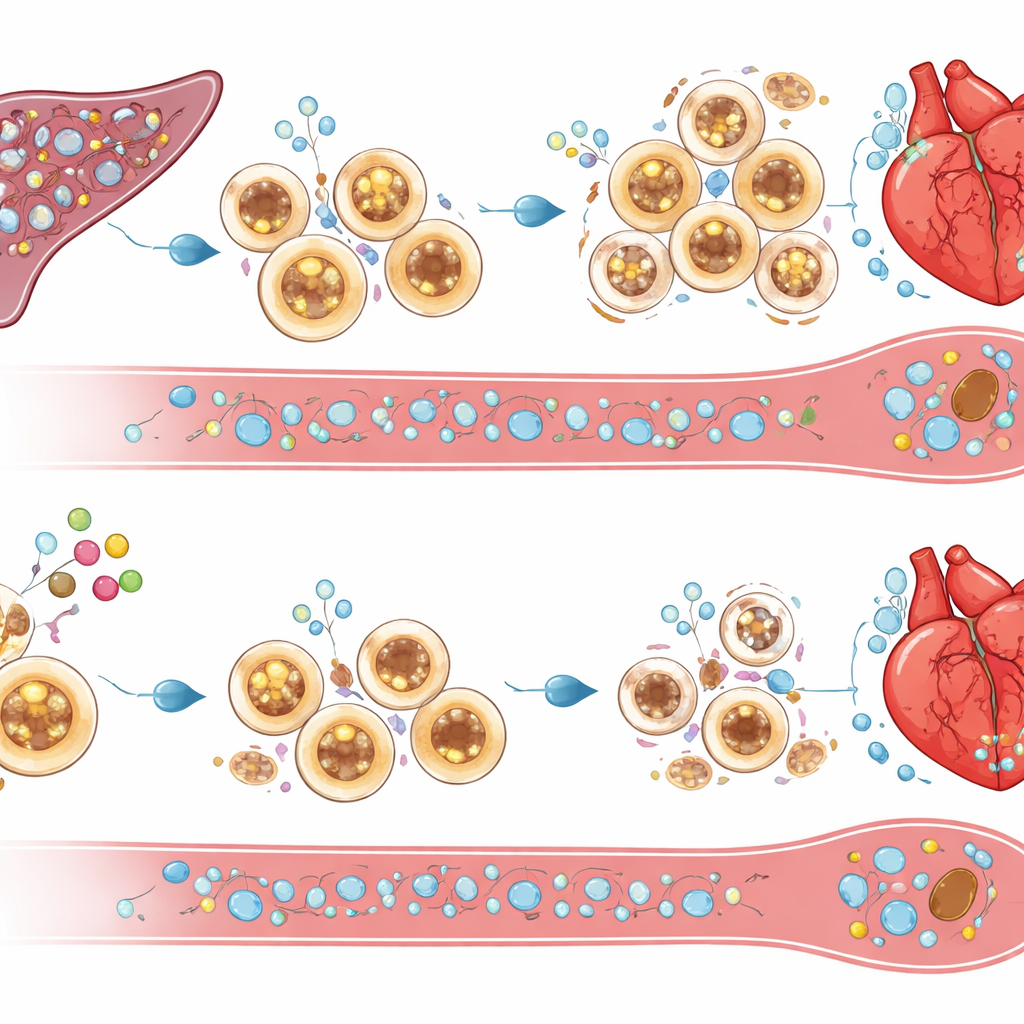
Przełączanie sygnałów przeżycia w ograniczone sprzątanie
Co zabija nadmiar komórek zapalnych, gdy brakuje cIAP2? Badanie wskazuje na cząsteczki wywołujące śmierć, takie jak TRAIL i jego receptor DR5, wraz z sygnałami powiązanymi z TNF, które były podwyższone w śledzionach i szpiku kostnym myszy pozbawionych cIAP2 po zawale. Eksperymentalne zablokowanie TRAIL ratowało komórki śledziony przed obumieraniem, przywracało masywne nacieki komórek odpornościowych w sercu i znosiło korzyści funkcjonalne wynikające z braku cIAP2. To sugeruje, że cIAP2 normalnie chroni komórki mieloidalne przed tymi sygnałami śmierci, pozwalając im gromadzić się i przedłużać stan zapalny. Bez cIAP2 te same sygnały przerzedzają rezerwuar śledzionowy, ograniczając dopływ agresywnych komórek, które w przeciwnym razie zalałyby uszkodzone serce.
Leki celujące w przełącznik jako przyszłe terapie
Co ważne, zespół pokazał, że tę ścieżkę można zaadresować istniejącą klasą małych cząsteczek znanych jako mimetyki Smac, obecnie badanych w onkologii. Stosując związek LCL161, selektywnie wywołali rozkład białek cIAP w komórkach odpornościowych śledziony krótko po zawale, nie pozbawiając jednocześnie ochronnych białek w samej tkance serca. Leczone myszy miały mniej krążących komórek zapalnych, mniejsze blizny, lepszą funkcję serca i lepsze przeżycie w porównaniu z nieleczonymi zwierzętami. Jednorazowe podanie niskiej dawki jeden dzień po zawale wystarczyło, by wywołać kontrolowaną śmierć śledzionowych komórek mieloidalnych, podnieść lokalnie poziomy TRAIL i zmniejszyć zapalenie serca, przy jednoczesnym odbudowaniu całkowitej liczby komórek odpornościowych w ciągu czterech tygodni. Razem te obserwacje lokują cIAP2 jako centralny czynnik przeżycia komórek zapalnych po uszkodzeniu serca i sugerują, że krótkotrwała, ukierunkowana inhibicja cIAP2 mogłaby stanowić nową, typu immunoterapii strategiê zapobiegania niewydolności serca po zawale.
Cytowanie: Smyth, D., Zhang, L., Al-Khalaf, M. et al. Hematopoietic expression of cIAP2 drives inflammation and heart failure after myocardial infarction. Nat Cardiovasc Res 5, 246–261 (2026). https://doi.org/10.1038/s44161-026-00782-x
Słowa kluczowe: zawał mięśnia sercowego, zapalenie, komórki układu odpornościowego, niewydolność serca, mimetyk Smac