Clear Sky Science · pl
Tau jest niezbędny do zaburzeń bariery krew–mózg wywołanych przez Pseudomonas aeruginosa
Kiedy infekcje płuc docierają do mózgu
Zapalenie płuc zwykle postrzegane jest jako choroba płuc, ale wiele osób, które przeżywają poważne infekcje płuc, później boryka się z problemami z pamięcią i myśleniem, a niekiedy rozwija u nich demencja. W tym badaniu postawiono pozornie proste pytanie o duże implikacje: w jaki sposób infekcja w płucach może szybko zaburzyć ochronną barierę krew–mózg i stworzyć warunki do długotrwałego uszkodzenia? Skupiając się na białku zwanym tau — najbardziej znanym z badań nad chorobą Alzheimera — autorzy odkrywają zaskakujące ogniwo między zapaleniem płuc, naczyniami krwionośnymi mózgu i zmianami związanymi z demencją.
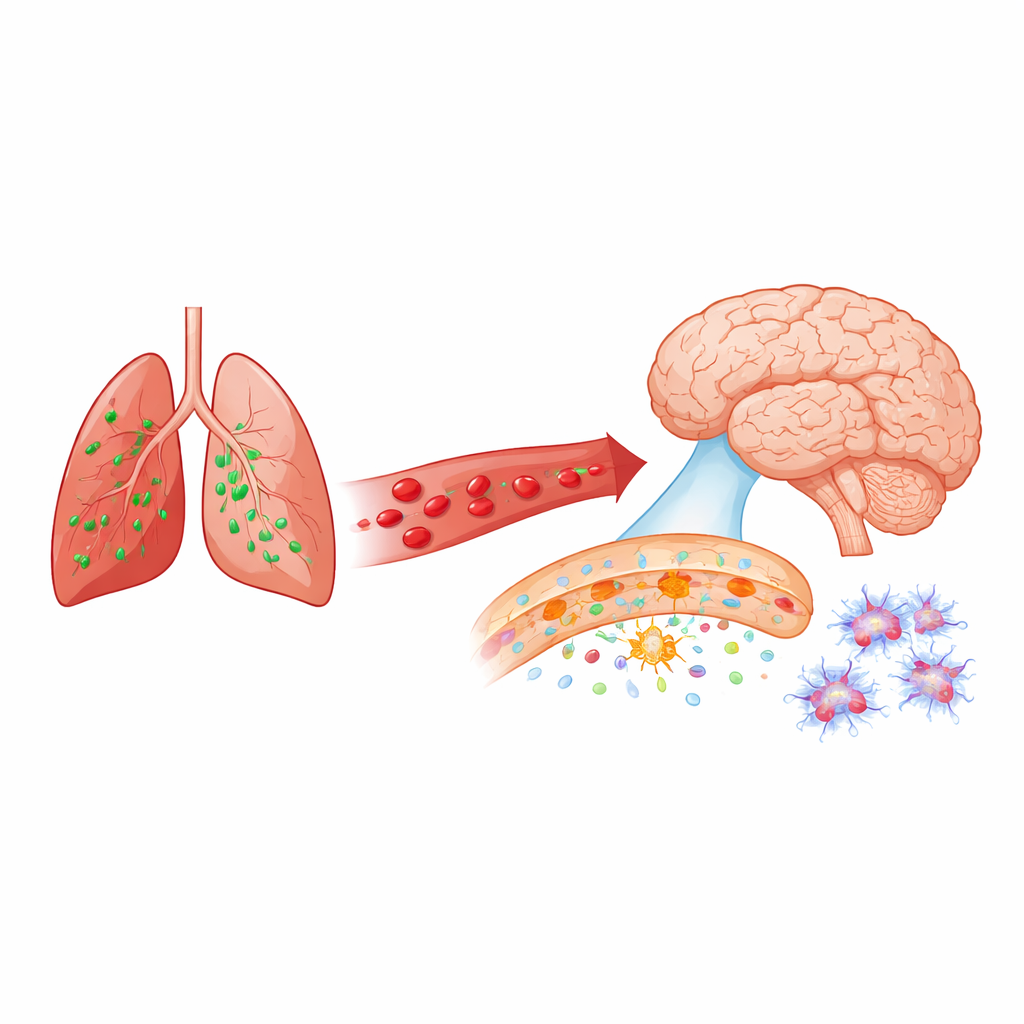
Brama mózgu pod presją
Mózg jest odizolowany od reszty ciała przez barierę krew–mózg, szczelnie zamkniętą sieć komórek wyściełających drobne naczynia krwionośne. Ta bariera precyzyjnie kontroluje, co może przeniknąć do tkanki mózgowej i z niej wyjść. W wielu chorobach mózgu, od choroby Alzheimera po udar, ten „strażnik” staje się nieszczelny już we wczesnych stadiach. Badacze użyli modelu myszy z bakteryjnym zapaleniem płuc wywołanym przez Pseudomonas aeruginosa, drobnoustrój często wywołujący poważne zakażenia szpitalne płuc. Zastanawiali się, czy taka infekcja, zlokalizowana daleko od głowy, może szybko osłabić barierę krew–mózg i aktywować komórki wspierające w mózgu.
Tau: od molekuły pamięci do pierwszorzędnego reagenta
Tau to białko, które pomaga stabilizować wewnętrzne „szyny” w komórkach nerwowych. W chorobie Alzheimera i schorzeniach pokrewnych tau ulega nieprawidłowym modyfikacjom i tworzy splątania, które ściśle korelują z utratą pamięci. Wcześniejsze prace tej grupy wykazały, że infekcje płuc mogą powodować uwalnianie uszkodzonego, toksycznego tau z naczyń krwionośnych płuc i że ten materiał może szkodzić neuronem. W oparciu o to, obecne badanie sprawdzało, czy tau wewnątrz mózgu zmienia się po zapaleniu płuc i czy samo tau jest konieczne, by infekcja zaburzyła barierę krew–mózg.
Co dzieje się w mózgu po zapaleniu płuc
U normalnych myszy pojedyncza infekcja płuc wywołała szybkie, ale selektywne otwarcie bariery krew–mózg w ciągu 24 godzin. Duże białka odpornościowe z krwi przedostały się do hipokampa i kory — obszarów ważnych dla uczenia się i pamięci — podczas gdy bardzo duże cząsteczki nadal pozostawały poza mózgiem. Równocześnie gwiaździste komórki wspierające zwane astrocytami stały się bardziej reaktywne, a komórki odpornościowe mózgu (mikroglej) przybrały bardziej aktywowane kształty w ciągu następnych dwóch dni. Tau w mózgu również uległ zmianom: kilka form tau związanych z patologią Alzheimera stało się silniej zmodyfikowanych, a klasyczny marker Alzheimera znany jako AT8 gwałtownie wzrósł, szczególnie po 48 godzinach. Zmiany te zaszły równolegle ze zmianami w kinazach i innych enzymach sygnalizacyjnych, które znane są z działania na tau, co sugeruje, że infekcja szybko przestroiła biologię tau w mózgu.
Usunięcie tau zmienia wynik
Najbardziej uderzające wyniki pochodziły od myszy genetycznie pozbawionych tau. Zwierzęta te przeżyły tę samą infekcję płuc i wykazały podobne wzrosty zapalnych cząsteczek sygnałowych we krwi i mózgu. Jednak mimo tej burzy zapalnej ich bariera krew–mózg pozostała nienaruszona, a astrocyty nie stały się reaktywne. Mikroglej nadal reagował, a niektóre sygnały zapalne w mózgu nawet wzrosły bardziej u myszy bez tau, ale kluczowe strukturalne uszkodzenie bariery nie wystąpiło. Enzymy, które normalnie modyfikują tau, zmieniły aktywność u tych myszy tak samo jak u myszy normalnych, co wskazuje, że kaskady sygnalizacyjne wciąż działały — jednak bez tau bariera i astrocyty były w dużej mierze chronione.
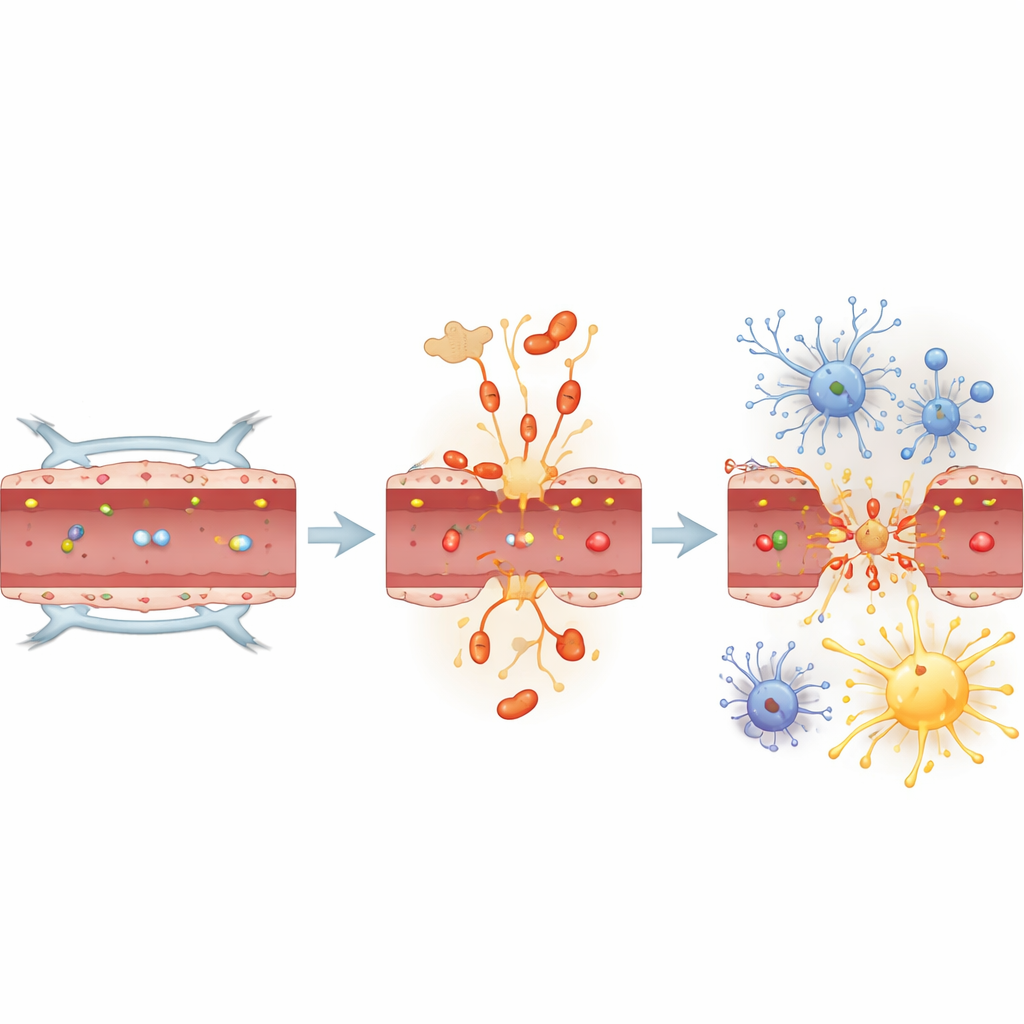
Dlaczego to ma znaczenie dla demencji
Podsumowując, wyniki sugerują, że tau nie jest jedynie bierną ofiarą w chorobach mózgu, lecz aktywnym ogniwem łączącym infekcję płuc z wczesnymi zmianami mózgu. W tym modelu myszy zapalenie płuc szybko uczyniło barierę krew–mózg nieszczelną, aktywowało komórki wspierające i zwiększyło formy tau związane z demencją — ale tylko gdy tau było obecne. W jego braku same sygnały zapalne nie wystarczyły, by wywołać rozpad bariery. Dla osoby niezwiązanej z nauką przekaz jest taki, że białko długo kojarzone z Alzheimerem może także działać jako cząsteczka reakcji wrodzonej podczas ciężkich infekcji, wpływając na to, czy przejściowa choroba pozostawi trwałe ślady w mózgu. Celowanie w infekcyjnie indukowane, toksyczne formy tau mogłoby w przyszłości pomóc chronić ochronną ścianę mózgu u pacjentów z ciężkim zapaleniem płuc i potencjalnie zmniejszyć ich późniejsze ryzyko spadku funkcji poznawczych.
Cytowanie: Chaney, S.D., Bauman, A.J., Butlig, EA.R. et al. Tau is necessary for Pseudomonas aeruginosa-induced blood-brain barrier dysfunction. Commun Biol 9, 427 (2026). https://doi.org/10.1038/s42003-026-09703-x
Słowa kluczowe: zapalenie płuc, bariera krew–mózg, białko tau, neurozapalenie, ryzyko demencji