Clear Sky Science · pl
Sygnatura radiopatomiczna oparta na uczeniu głębokim przewiduje ryzyko nawrotu raka wątrobowokomórkowego po resekcji
Dlaczego to ważne dla osób z rakiem wątroby
Rak wątroby należy do najbardziej śmiertelnych nowotworów na świecie, a nawet po usunięciu widocznego guza wielu pacjentów doświadcza nawrotu choroby w ciągu zaledwie kilku lat. W tym badaniu przedstawiono narzędzie sztucznej inteligencji, które łączy dane ze skanów medycznych i obrazy mikroskopowe guza, aby lepiej przewidywać, kto jest podatny na nawrot raka wątrobowokomórkowego, najczęstszej postaci raka wątroby. Tego typu prognozy mogą pomóc lekarzom dostosować opiekę kontrolną i dodatkowe leczenie, z celem zapobiegania nawrotom i wydłużenia życia pacjentów.
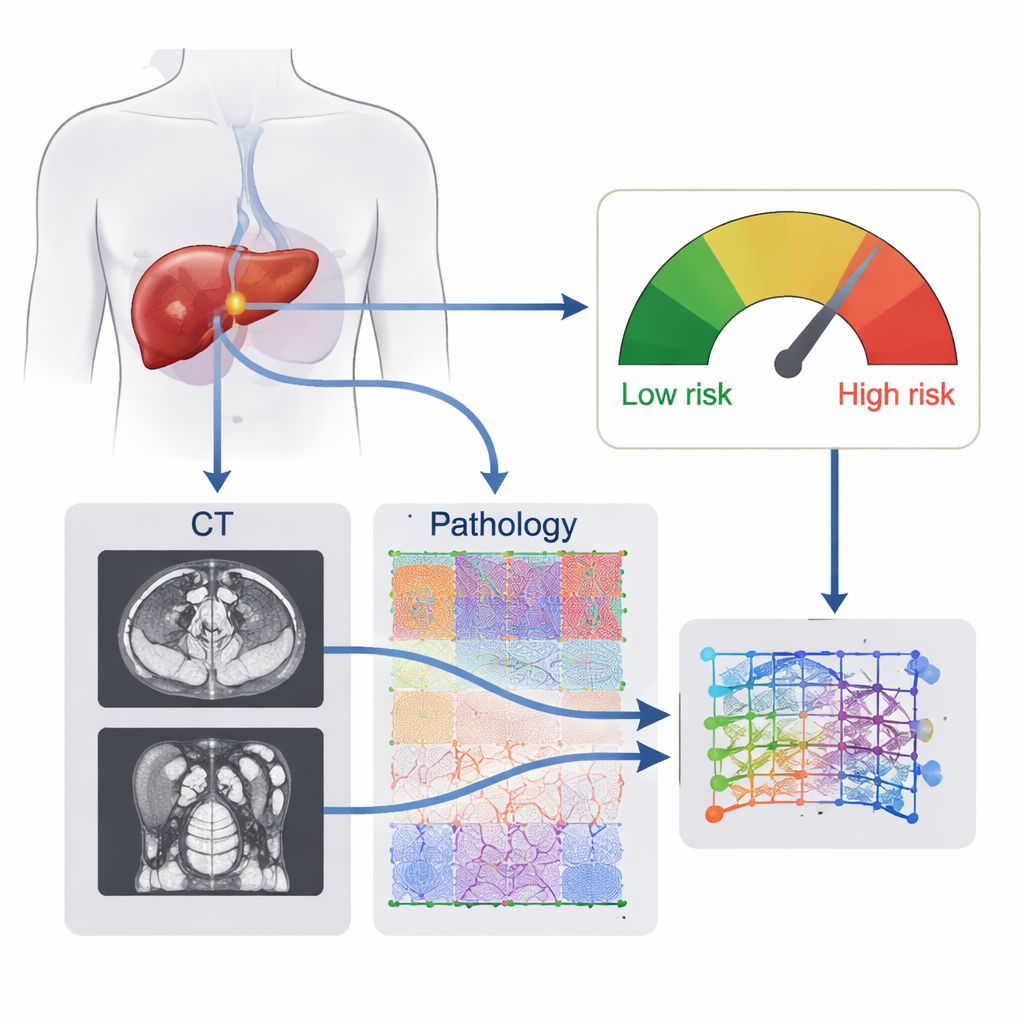
Widzieć guz w całości — wewnątrz i na zewnątrz
Lekarze zazwyczaj opierają ocenę ryzyka nawrotu po operacji wątroby na tomografiach komputerowych, badaniach krwi i podstawowych raportach patologicznych. Każde z tych źródeł przedstawia guz z innej perspektywy, ale żadne nie oddaje jego pełnej złożoności. Obrazy CT pokazują ogólny kształt guza, jego ukrwienie i relacje z wątrobą, podczas gdy preparaty mikroskopowe ujawniają, jak agresywne są komórki nowotworowe i jak wchodzą w interakcje z tkanką otaczającą. Badacze założyli, że system komputerowy, który „patrzy” jednocześnie na oba poziomy — obrazowanie narządowe i obrazy komórkowe — może rozpoznać wzorce niewidoczne dla człowieka i dzięki temu dokładniej przewidzieć, czy nowotwór powróci.
Połączony cyfrowy odcisk guza
Zespół opracował tzw. sygnaturę radiopatomiczną opartą na uczeniu głębokim (DLRP), będącą cyfrowym odciskiem każdego guza zbudowanym z dwóch źródeł danych. Po pierwsze, sieć neuronowa automatycznie wyznaczała obszary guza na przedoperacyjnych skanach CT i uczyła się subtelnych cech obrazowych powiązanych z nawrotem. Po drugie, inna sieć analizowała całe preparaty barwione hematoksyliną i eozyną, dzieląc je na tysiące małych fragmentów i identyfikując, które mikroskopowe wzorce mają największe znaczenie. Moduł fuzji następnie łączył cechy z CT i z patologii w pojedynczy wynik ryzyka, który odzwierciedla zachowanie guza, a nie jedynie pojedynczą widoczną cechę.
Testowanie wyniku na rzeczywistych pacjentach
Badacze zastosowali ten system u 599 osób poddanych zabiegowi chirurgicznemu z powodu raka wątrobowokomórkowego w czterech szpitalach, dzieląc je na grupy treningowe i niezależne zestawy testowe. We wszystkich zestawach testowych sygnatura DLRP przewidywała przeżycie bez nawrotu lepiej niż modele wykorzystujące wyłącznie CT, wyłącznie patologię, standardowe zmienne kliniczne takie jak rozmiar guza i markery we krwi czy powszechnie stosowana klasyfikacja Barcelona Clinic Liver Cancer. Pacjenci z wysokimi wynikami DLRP mieli wyraźnie większe prawdopodobieństwo nawrotu oraz krótsze całkowite przeżycie. Co ważne, obserwacja ta utrzymywała się w wielu podgrupach, w tym przy małych i dużych guzach, pojedynczych i mnogich zmianach oraz z marskością wątroby i bez niej, co sugeruje, że wskaźnik wychwytuje istotne aspekty złośliwości guza.
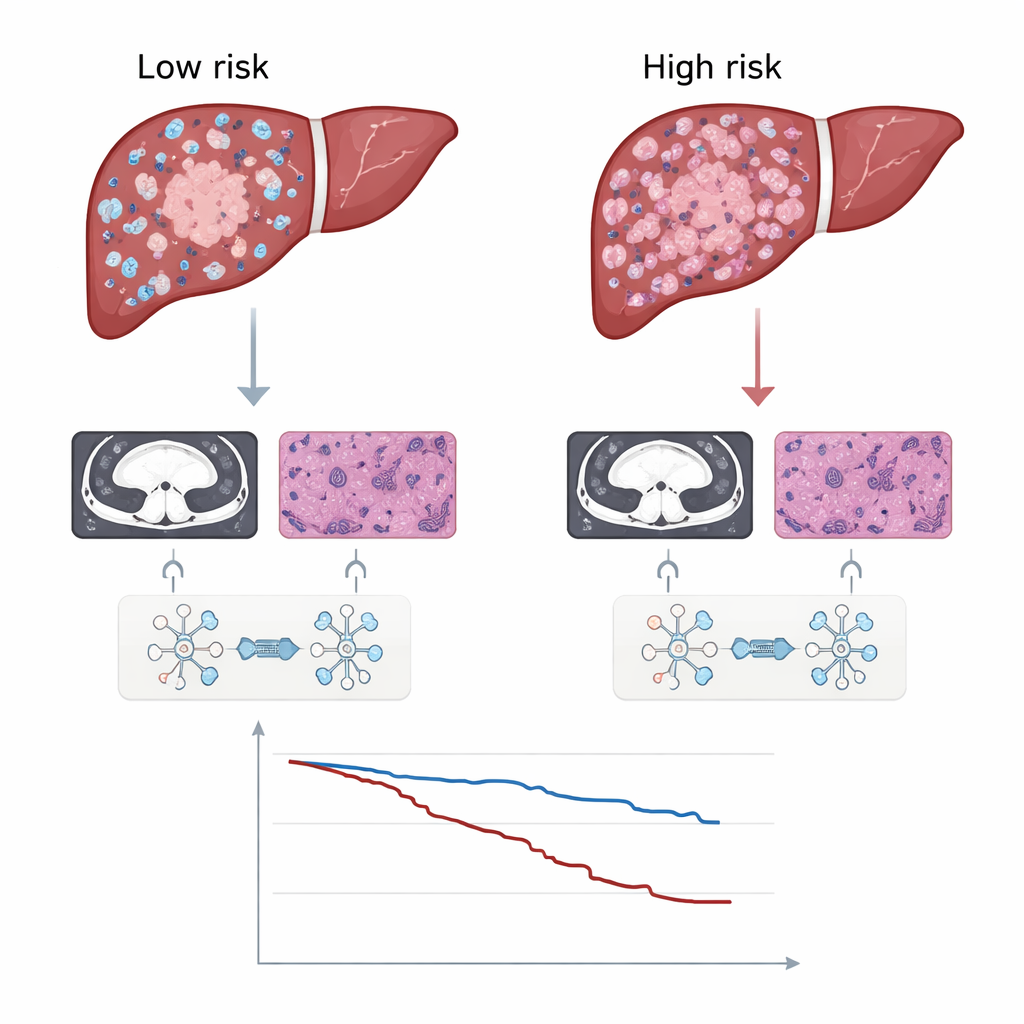
Wskazywanie na dodatkowe leczenie i ujawnianie biologii
Poza funkcją prognostyczną, wynik pomógł zidentyfikować pacjentów, którzy mogliby odnieść korzyść z dodatkowego zabiegu zwanego pooperacyjną adiuwantową chemoembolizacją przez tętnicę (PA-TACE), polegającego na podaniu do naczyń wątroby chemioterapeutyku zmieszanego z oleistym środkiem kontrastowym. W całej kohorcie osoby, które otrzymały PA-TACE, miały tendencję do dłuższego czasu wolnego od nawrotu. Jednak po podziale grupy według sygnatury DLRP korzyść skoncentrowała się niemal wyłącznie wśród pacjentów o wysokim ryzyku; pacjenci o niskim ryzyku nie wykazali wyraźnej korzyści, co sugeruje, że mogą bezpiecznie unikać obciążeń związanych z dodatkową terapią. Zespół badał także, dlaczego guzy o wysokim ryzyku zachowują się gorzej, łącząc wyniki DLRP z danymi genetycznymi z The Cancer Genome Atlas. Wysokie wyniki wiązały się z aktywacją ścieżki Wnt/β-kateniny, znanej z napędzania wzrostu guza i oporności na immunoterapię, oraz z mniejszą obecnością komórek odpornościowych zwalczających nowotwór, zwłaszcza limfocytów CD8, penetrujących guz.
Co to oznacza dla przyszłej opieki nad rakiem wątroby
Dla osoby niebędącej specjalistą kluczowy wniosek jest taki, że komputery potrafią obecnie połączyć obrazy przypominające zdjęcia rentgenowskie z widokami mikroskopowymi, aby wygenerować jedną liczbę określającą prawdopodobieństwo nawrotu raka wątroby po operacji. Badanie wykazuje, że taka liczba może przewyższać tradycyjne systemy stadializacji i może pomóc w decyzji, kto faktycznie potrzebuje dodatkowego leczenia i intensywniejszej kontroli. Choć narzędzie wymaga jeszcze prospektywnych testów w szerszych populacjach pacjentów, w tym u osób, których choroba wątroby nie była spowodowana wirusem zapalenia wątroby typu B, wskazuje na przyszłość, w której plany leczenia będą kształtowane przez bogate, wielowarstwowe portrety każdego guza zamiast samego rozmiaru i stadium.
Cytowanie: Wang, G., Chen, W., Liang, Z. et al. A deep learning radiopathomic signature predicts recurrence risk of hepatocellular carcinoma after hepatectomy. Commun Biol 9, 295 (2026). https://doi.org/10.1038/s42003-026-09571-5
Słowa kluczowe: rak wątrobowokomórkowy, nawroty raka wątroby, uczenie głębokie, obrazowanie medyczne, mikrośrodowisko guza