Clear Sky Science · pl
Nadekspresja IL-15 wspiera program pamięci i aktywność przeciwnowotworową limfocytów CAR T skierowanych na CD64 w przedklinicznym modelu AML
Dlaczego te badania są ważne
Dla dorosłych chorych na trudno uleczalny nowotwór krwi zwany ostrą białaczką szpikową (AML), zwłaszcza po nawrocie choroby, dostępne terapie często zawodzą, a wskaźniki przeżycia są niskie. W pracy tej badano ulepszoną formę zaawansowanej terapii — limfocytów CAR T — przeprojektowaną tak, by skuteczniej wykrywać komórki białaczkowe i utrzymywać się dłużej w organizmie. Poprzez dodanie naturalnego sygnału wzmacniającego odporność, IL-15, do CAR T celujących w AML, badacze dążą do stworzenia „żywego leku” bardziej inteligentnego i trwalszego dla pacjentów, którzy obecnie mają niewiele opcji.
Uporczywa forma nowotworu krwi
AML to nowotwór szpiku, w którym niedojrzałe białe krwinki rozmnażają się w sposób niekontrolowany, wypierając prawidłową produkcję krwi. Rokowania są szczególnie złe u starszych dorosłych oraz u pacjentów, u których choroba nawraca po chemioterapii lub przeszczepie komórek macierzystych. Terapia CAR T zrewolucjonizowała leczenie niektórych nowotworów z linii B, ale w AML nie przyniosła jeszcze porównywalnych rezultatów. Jednym z problemów jest znalezienie celów obecnych na komórkach białaczkowych, które oszczędzają zdrowe komórki macierzyste; innym—że limfocyty CAR T zbyt szybko gasną w nieprzyjaznym środowisku AML. Zespół wcześniej zidentyfikował marker powierzchniowy CD64, obfity w niektórych podtypach AML (M4/M5), jako obiecujący cel o ograniczonym wpływie na krwiotwórcze komórki macierzyste — jednak wczesne wersje CAR T wykorzystujące CD64 nie utrzymywały kontroli nad chorobą przez długi czas.
Projektowanie trwalszego łowcy nowotworu
Aby wzmocnić te limfocyty CAR T skierowane przeciw CD64, badacze zaprojektowali je tak, by nadmiernie produkowały IL-15, naturalny przekaźnik odpornościowy, który pomaga limfocytom T przetrwać, dzielić się i rozwijać w długotrwałe komórki „pamięci”. Porównali trzy układy in vitro: standardowe limfocyty CAR T przeciw CD64, te same komórki hodowane z dodatkiem zewnętrznej IL-15 oraz limfocyty CAR T stale wytwarzające własną IL-15. W krótkoterminowych testach zabijania przeciw kilku liniom białaczkowym CD64-dodatnim, CAR T uzbrojone w IL-15 były bardziej efektywne w niszczeniu komórek nowotworowych, szczególnie przy niższych stosunkach limfocyt–nowotwór. Komórki te także wydzielały więcej kluczowych mediatorów odporności, takich jak IL-2 i interferon gamma, podczas kontaktu z białaczką, bez ogólnoustrojowego wzrostu sygnałów zapalnych.
Budowanie trwałej pamięci odpornościowej
Następnie zespół przetestował, jak różne limfocyty CAR T potrafią się rozrastać i przetrwać przy wielokrotnym narażeniu na komórki białaczkowe w hodowli. CAR T produkujące IL-15 wykazywały około dwukrotnie większą ekspansję niż standardowe CAR T i sprzyjały fenotypowi przypominającemu centralne komórki pamięci CD8-dodatnich — typom komórek znanym z dłuższego trwania i silniejszej reakcji przy ponownym spotkaniu z nowotworem. Wskaźniki apoptozy były zmniejszone, a białka związane z „wyczerpaniem” limfocytów, takie jak LAG-3 i TIM-3, występowały w niższym stopniu na CAR T z IL-15. Analiza ekspresji genów ujawniła, że te komórki uaktywniły programy związane z proliferacją, przeżywalnością, metabolizmem energetycznym i tworzeniem centralnej pamięci, zwłaszcza poprzez ścieżki takie jak PI3K–AKT i funkcję mitochondriów. Co ważne, samo dodanie IL-15 z zewnątrz nie odtworzyło tego trwałego przeprogramowania, podkreślając zaletę wewnętrznej produkcji IL-15.
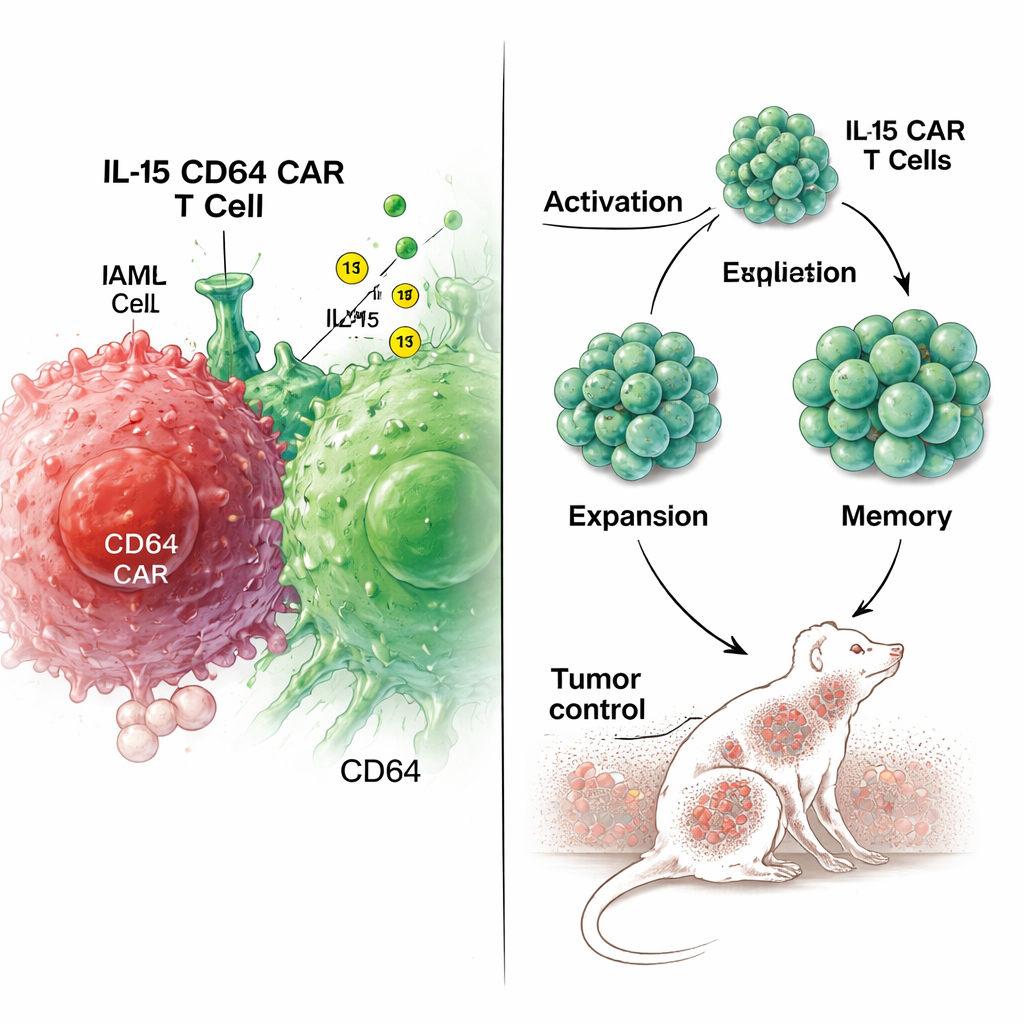
Mocniejsza kontrola guza w modelach mysich
Prawdziwy test przeprowadzono na myszach przeszczepionych ludzkimi komórkami AML. Po terapii standardowymi CAR T przeciw CD64 lub CAR T z nadekspresją IL-15, obie grupy początkowo spowolniły wzrost guza w porównaniu z kontrolnymi limfocytami T. Jednak zwierzęta otrzymujące CAR T z IL-15 szybciej oczyszczały białaczkę, dłużej pozostawały w remisji i przeżywały ponad dwa razy dłużej niż te leczone konwencjonalnymi CAR T. Badania krwi wykazały, że CAR T z IL-15 lepiej się rozrastały i dłużej utrzymywały w krążeniu. Wydzielały też więcej niektórych białek zabijających komórki, takich jak perforyna, co sugeruje zwiększony bezpośredni atak na komórki nowotworowe, podczas gdy poziomy wielu cytokin zapalnych pozostały podobne lub uległy tylko umiarkowanym zmianom. Badanie tkanek na zakończenie eksperymentów nie wykazało istotnych uszkodzeń narządów, zaobserwowano jedynie łagodne zmiany w płucach w obu grupach leczonych CAR T, co wskazuje na brak oczywistej dodatkowej toksyczności związanej z IL-15.
Co to może znaczyć dla pacjentów
Przedkliniczne wyniki sugerują, że wyposażenie CAR T celujących w CD64 w IL-15 może przekształcić je w bardziej wytrzymałych, dłużej utrzymujących się „bojowników” przeciwnowotworowych, lepiej przystosowanych do wymagającego środowiska nawrotowej lub opornej AML. Poprzez promowanie stanu podobnego do pamięci, zmniejszanie wyczerpania i zwiększanie ekspansji bez wyraźnego dodatkowego uszkodzenia narządów u myszy, nadekspresja IL-15 oferuje obiecującą strategię poprawy przyszłych terapii CAR T. Chociaż potrzebne są dalsze badania bezpieczeństwa — w tym w modelach lepiej naśladujących ludzkie komórki macierzyste krwi i reakcje odpornościowe — praca ta kładzie podstawy pod badania kliniczne, które mogłyby w przyszłości dać nową opcję leczenia pacjentom z agresywną AML, mającym obecnie ograniczone możliwości terapii.
Cytowanie: Shan, L., Li, C., Li, T. et al. IL-15 overexpression promotes memory program and anti-tumor activity of CD64 CAR T cells in a preclinical AML model. Commun Biol 9, 251 (2026). https://doi.org/10.1038/s42003-026-09528-8
Słowa kluczowe: ostra białaczka szpikowa, limfocyty CAR T, CD64, interleukina-15, immunoterapia