Clear Sky Science · pl
Różnorodność wrodzonych limfoidalnych komórek i etiologia‑swoiste przeprogramowanie w raku wątrobowokomórkowym
Dlaczego znaczenie ukrytych obrońców w wątrobie ma znaczenie
Rak wątrobowokomórkowy, najczęstsza postać pierwotnego raka wątroby, zabija setki tysięcy ludzi każdego roku. Nowotwory jednak nie rozwijają się w izolacji: są otoczone komórkami układu odpornościowego, które mogą albo zwalczać raka, albo mimowolnie mu pomagać. W badaniu skupiono się na mało znanej grupie komórek odpornościowych, zwanych wrodzonymi komórkami limfoidalnymi (ILC), i sprawdzono, jak zachowują się one inaczej w raku wątroby wywołanym przewlekłym wirusem zapalenia wątroby typu B w porównaniu z nowotworami powstałymi z przyczyn niewirusowych, takich jak stłuszczenie wątroby czy alkohol. Zrozumienie tych różnic może wskazać drogę do naprawdę spersonalizowanych immunoterapii dla chorych na raka wątroby.
Bliższe spojrzenie na ciche rezydentne komórki odpornościowe
Wrodzone komórki limfoidalne (ILC) to rzadkie strażniczki zamieszkujące tkanki na stałe, w tym wątrobę. Reagują szybko na uszkodzenie lub infekcję, wydzielając silne sygnały chemiczne, ale w przeciwieństwie do klasycznych komórek T nie rozpoznają specyficznych patogenów. Ponieważ są nieliczne i dzielą markery z innymi komórkami odpornościowymi, ILC są niemal niewidoczne w standardowych analizach genetycznych wykonywanych na dużą skalę. Badacze obejrzeli to, łącząc sekwencjonowanie RNA pojedynczych komórek (scRNA‑seq), wysokowymiarowe profilowanie białek (CyTOF) oraz sekwencjonowanie RNA z próbek masowych z tkanek nowotworowych i sąsiedniej tkanki pozanowotworowej od 50 pacjentów. Pozwoliło to wyróżnić ILC pojedynczo i określić, jakie podtypy występują oraz co robi każda komórka.
Wiele odmian tej samej komórki odpornościowej
Zespół odkrył, że ILC w wątrobie są dalekie od jednorodności. Zidentyfikowano kilka podgrup, w tym proliferującą, podobną do komórek macierzystych wersję grupy 1 ILC (ILC1p), silnie cytotoksyczną wersję (ILC1c), klasyczne, związane z alergią komórki grupy 2 (ILC2) oraz rzadszy, przypominający grupę 3 podtyp (ILC3). Grupy te rozróżniały wzorce genów związanych z wzrostem, zapaleniem i cytotoksycznymi „zabawkami” takimi jak perforyna i granzymy. W zdrowej tkance przyległej, zarówno u pacjentów z HBV, jak i z przyczynami niewirusowymi, równowaga tych podtypów wyglądała w przybliżeniu podobnie, co sugeruje, że podstawowy zestaw narzędzi ILC jest wspólny. Jednak w tkance nowotworowej mieszanina podtypów i ich aktywność zmieniły się dramatycznie.
Nowotwory wirusowe i niewirusowe kształtują ILC w przeciwny sposób
W guzach napędzanych przyczynami niewirusowymi dominowały proliferujące komórki ILC1p, które miały tendencję do dojrzewania w wysoce cytotoksyczne komórki ILC1c i komórki ILC2. Te ILC2 produkowały więcej IL‑13 i innych czynników związanych z bliznowaceniem oraz rozwojem naczyń krwionośnych, co sugeruje, że mogą pomagać w tworzeniu włóknistego, wspierającego guza mikrośrodowiska. Jednocześnie komórki ILC1c w nowotworach niewirusowych wykazywały silne programy zapalne i zabójcze oraz reagowały na wysokie poziomy cytokin IL‑12 i IL‑15 w mikrośrodowisku guza. Testy funkcjonalne potwierdziły, że te komórki częściej zawierały jednocześnie interferon‑gamma i granzym B — znamienne cechy aktywnych komórek atakujących guz.
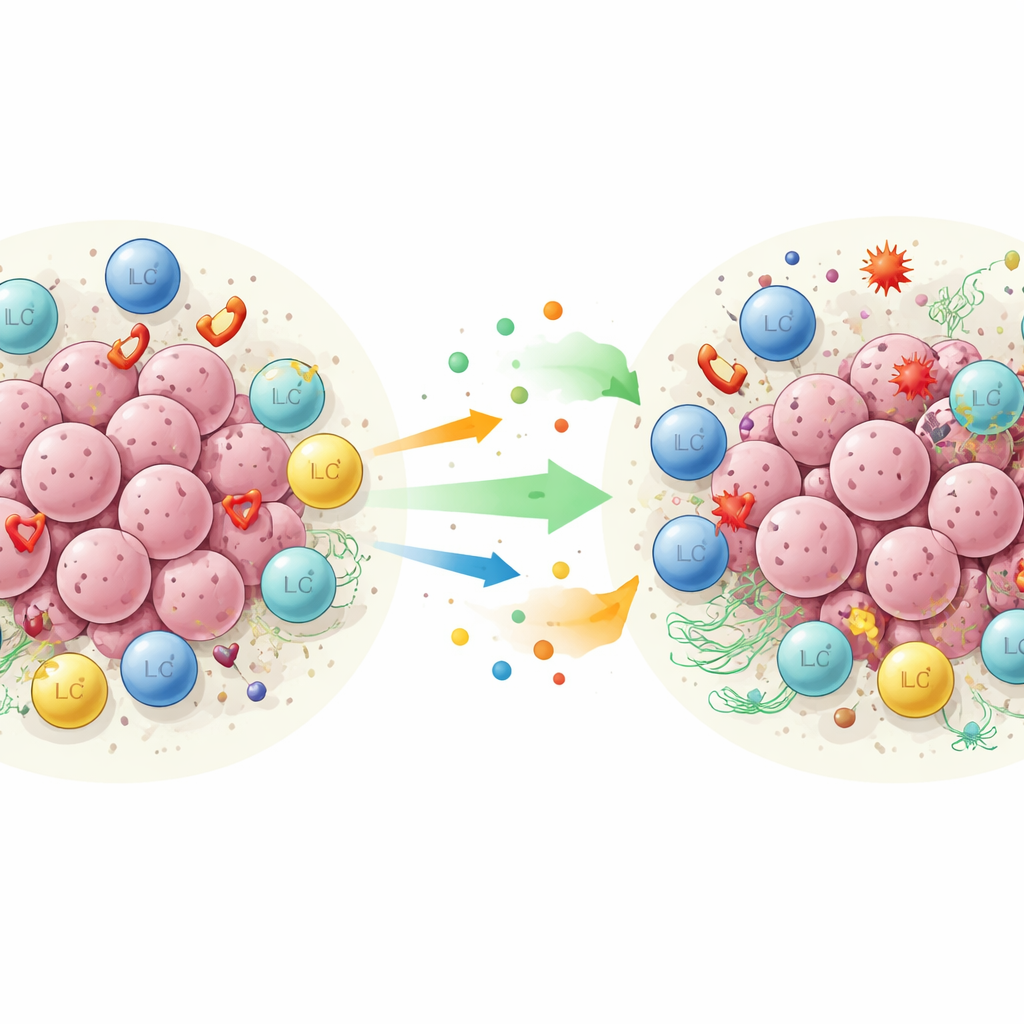
Wyczerpani obrońcy w nowotworze związanym z HBV
Obraz był inny w guzach związanych z wirusem zapalenia wątroby typu B. Tam komórki ILC1c wykazywały więcej receptorów hamujących, takich jak TIGIT i CD96, oraz sygnatur genowych zgodnych z wyczerpaniem, a nie z energicznym atakiem. Ich komunikacja z innymi komórkami odpornościowymi również się zmieniła. Zamiast nawiązywać aktywujące kontakty z komórkami CD8 T, komórki ILC1c w guzach wirusowych częściej oddziaływały przez ścieżkę przypominającą hamulec, obejmującą cząsteczkę HLA‑E i receptor CD94:NKG2A, znany z osłabiania aktywności komórek T i komórek NK. Produkowały także chemokiny przyciągające komórki regulatorowe T i wspierające wzrost guza. Razem te sygnały wskazują na bardziej immunosupresyjne środowisko w raku wątroby związanym z HBV.
Co to oznacza dla przyszłej opieki nad rakiem wątroby
Dla osoby niebędącej specjalistą kluczowy przekaz jest taki, że nie wszystkie raki wątroby są takie same pod względem tego, jak przebudowują szybko reagujące komórki odpornościowe. Nowotwory niewirusowe wydają się sprzyjać mieszance ILC, które zarówno napędzają włóknienie, jak i — przy odpowiednich sygnałach — mogą przeprowadzać silne ataki przeciwnowotworowe. Guzy związane z HBV natomiast kierują ILC w stronę stanu zmęczenia i hamowania, który tłumi obronę immunologiczną. Wyniki te sugerują, że w przyszłości pacjenci mogliby otrzymywać różne leki pobudzające układ odpornościowy w zależności od etiologii nowotworu — na przykład terapie oparte na IL‑15 w celu wzmocnienia aktywnych komórek ILC1c w chorobie niewirusowej lub inhibitory punktów kontrolnych celujące w receptory hamujące w raku związanym z HBV. Mapując tę ukrytą warstwę różnorodności immunologicznej, badanie przybliża dziedzinę do precyzyjnej immunoterapii dla raka wątroby.
Cytowanie: Lee, Y.H., Chuah, S., Leow, W.Q. et al. Innate lymphoid cell heterogeneity and etiology-specific reprogramming in hepatocellular carcinoma. npj Precis. Onc. 10, 122 (2026). https://doi.org/10.1038/s41698-026-01282-8
Słowa kluczowe: rak wątroby, wrodzone komórki limfoidalne, zapalenie wątroby typu B, mikrośrodowisko nowotworu, immunoterapia