Clear Sky Science · pl
Ocena biomarkerów immuno-onkologicznych i ekspresji β-kateniny w odpowiedzi raków wątrobokomórkowych na immunoterapię
Dlaczego to badanie raka wątroby ma znaczenie
Leki immunoterapeutyczne zrewolucjonizowały leczenie kilku nowotworów, ale w przypadku raka wątroby — a konkretnie raka wątrobokomórkowego (HCC) — pomagają tylko części pacjentów, a lekarze wciąż nie mają niezawodnych testów, które przewidziałyby, kto skorzysta. To badanie analizuje próbki guzów od ponad 1 300 osób z HCC, aby sprawdzić, czy popularne markery laboratoryjne, już stosowane do kierowania immunoterapią w innych nowotworach, wreszcie mogą dostarczyć takiej wskazówki w raku wątroby.
Poszukiwanie użytecznych wskaźników ostrzegawczych
Naukowcy skupili się na grupie sygnałów występujących na powierzchni lub wewnątrz komórek nowotworowych, które mogą wpływać na reakcję układu odpornościowego. Jednym z kluczowych sygnałów jest PD-L1, białko na komórkach nowotworowych, które może działać jak hamulec dla atakujących komórek odpornościowych; wysokie poziomy PD-L1 w raku płuca i żołądka często przewidują lepsze odpowiedzi na niektóre leki immunoterapeutyczne. Zbadano także obciążenie mutacyjne guza (liczbę zmian w DNA), formę niewydolności naprawy DNA zwaną deficytem naprawy niezgodności (mismatch repair deficiency) oraz aktywność ścieżki wzrostu skupionej wokół białka β-kateniny, kodowanego przez gen CTNNB1. Korzystając z kompleksowego profilowania DNA i RNA na przechowywanych próbkach guza, badacze zapytali, czy którakolwiek z tych cech koreluje z czasem, przez jaki pacjenci pozostawali na inhibitorach punktów kontrolnych immunologicznych, lub z ich przeżyciem.
Popularne testy, rzadkie wskazania
Pierwszym zaskoczeniem było to, jak niewiele guzów wątroby nosiło te same markery immunoterapeutyczne, które obserwuje się w innych nowotworach. Tylko około 6 procent pacjentów miało guzy z wysokim poziomem PD-L1, a kolejne 12 procent miało poziom niski; ponad cztery na pięć guzów było ujemnych pod względem PD-L1. Guzy z niezwykle wysoką liczbą mutacji lub z problemami naprawy niezgodności — cechami, które często przewidują silne odpowiedzi na immunoterapię w innych nowotworach — również były rzadkie, każda z tych cech występowała w około 5 procentach przypadków lub rzadziej. Gdy zespół porównał te markery z czasem pozostawania pacjentów na immunoterapii oraz z ich całkowitym przeżyciem, poziomy PD-L1, obciążenie mutacyjne i status naprawy niezgodności nie rozróżniały w istotny sposób dobrych reagujących od słabo reagujących.
Ruchliwe immunologiczne sąsiedztwo, które wciąż nie wystarcza
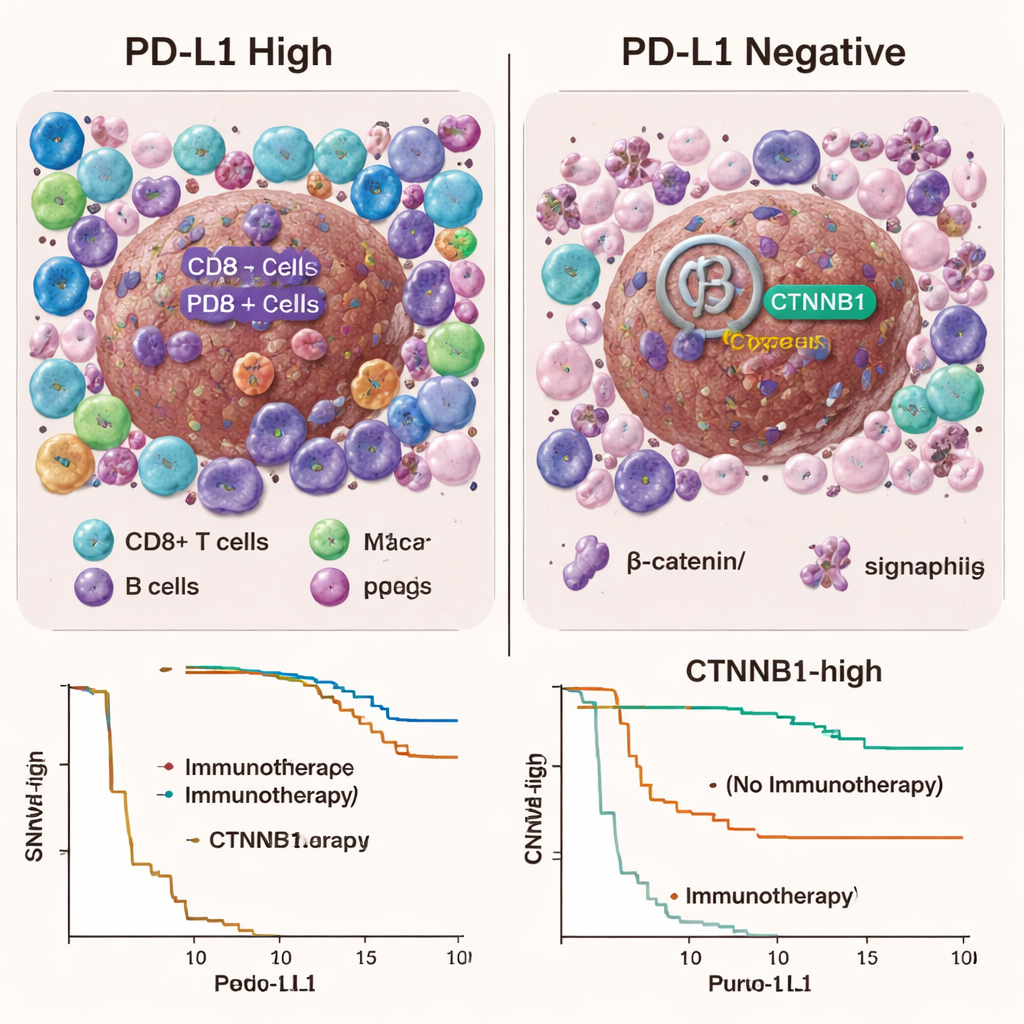
Chociaż samo PD-L1 nie okazało się przydatne jako test typu tak/nie, korelowało z bardziej zapalnym mikrośrodowiskiem guza. Guzy z wyższym poziomem PD-L1 miały tendencję do otaczania przez więcej komórek odpornościowych, takich jak cytotoksyczne limfocyty T, limfocyty T regulatorowe, komórki B i określone makrofagi, oraz wykazywały silniejszą aktywność w szlakach genowych związanych z zapaleniem. Innymi słowy, guzy PD-L1–wysokie wyglądały bardziej jak klasyczne „gorące” guzy rozpoznawane przez układ odpornościowy. Jednak w tej kohorcie raka wątroby to immunologiczne ożywienie nie przekładało się na wyraźnie lepsze wyniki po immunoterapii, co sugeruje, że inne bariery w unikalnym środowisku wątroby mogą nadal tłumić działanie tych leków.
Zagadnienie β-kateniny
Badanie przyjrzało się również szlakowi Wnt/β-katenina, który uważa się za pomagający guzom ukrywać się przed atakiem immunologicznym. Mutacje w CTNNB1, genie będącym sercem tej ścieżki, były częstsze w guzach PD-L1–ujemnych niż w PD-L1–wysokich. Gdy badacze przeanalizowali pacjentów leczonych immunoterapią, wysoka aktywność CTNNB1 nie przewidywała wyraźnie, kto radził sobie lepiej lub gorzej. Niespodziewanie, wśród pacjentów, którzy nigdy nie otrzymali immunoterapii, osoby z wyższą ekspresją CTNNB1 w guzach wykazywały nieco lepsze całkowite przeżycie, chociaż to odkrycie wymaga potwierdzenia. Inne zmiany genetyczne — takie jak modyfikacje w TP53 i kilku genach sygnalizacyjnych — również różniły się między grupami PD-L1, lecz żadna nie wyłoniła się jako prosty, gotowy do zastosowania w praktyce klinicznej test przewidujący sukces immunoterapii.
Co to oznacza dla pacjentów i lekarzy
Dla osób z rakiem wątroby i ich klinicystów przekaz jest zarówno trzeźwiący, jak i wyjaśniający. Testy, które są teraz standardowymi narzędziami dopasowującymi immunoterapię do pacjentów w raku płuca czy żołądka — barwienie PD-L1, obciążenie mutacyjne i status naprawy niezgodności — nie przewidują wiarygodnie korzyści z immunoterapii w raku wątrobokomórkowym. Guzy wątroby często funkcjonują w złożonym, immunologicznie specyficznym środowisku, a to badanie pokazuje, że znane markery uchwycają tylko część tej historii. Wyniki sugerują, że opieka nad HCC nie może po prostu zapożyczyć reguł biomarkerów z innych nowotworów; zamiast tego potrzebne będą nowe, specyficzne dla wątroby sygnatury immunologiczne oraz strategie terapii skojarzonej, aby lepiej przewidywać — i poprawiać — kto rzeczywiście odnosi korzyść z immunoterapii.
Cytowanie: Sharma, G., Baca, Y., Goel, S. et al. Evaluation of immuno-oncologic biomarkers and β-catenin expression in response of hepatocellular carcinomas to immunotherapy. npj Precis. Onc. 10, 86 (2026). https://doi.org/10.1038/s41698-026-01275-7
Słowa kluczowe: rak wątrobokomórkowy, biomarkery immunoterapii, PD-L1, beta-katenina, mikrośrodowisko nowotworu