Clear Sky Science · pl
Zarządzanie hemodynamiczne kierowane rzutem serca vs. ciśnieniem tętniczym średnim u pacjentów poddawanych kraniotomii z chorobami układu krążenia: randomizowane badanie
Dlaczego to ma znaczenie dla pacjentów poddawanych operacjom mózgu
Osoby przechodzące operację guza mózgu są już w stresującej sytuacji, a stawka rośnie, gdy mają też choroby serca. W czasie zabiegu lekarze muszą precyzyjnie kontrolować przepływ krwi i ciśnienie, by chronić mózg. To badanie stawia proste, ale ważne pytanie: czy lepiej prowadzić leczenie w oparciu o to, jak mocno serce tłoczy krew, czy o ciśnienie w tętnicach? Odpowiedź może zmienić sposób opieki anestezjologicznej u niektórych z najbardziej wrażliwych pacjentów na sali operacyjnej.
Dwa różne sposoby sterowania krążeniem
Gdy ktoś jest znieczulony do operacji mózgu, zespół medyczny nieustannie obserwuje monitory pokazujące funkcję serca i ciśnienie krwi. Tradycyjnie większość zespołów koncentrowała się na średnim ciśnieniu tętniczym jako wskaźniku, jak dobrze mózg jest zaopatrywany w krew. Jednak u osób z długotrwałym nadciśnieniem lub chorobą serca ta zależność może być zawodna. W tym badaniu porównano zwyczajowe podejście skupione na ciśnieniu z nowszą strategią opartą na rzucie serca, czyli rzeczywistej objętości krwi pompowanej przez serce na minutę. W grupie kierowanej rzutem serca lekarze dostosowywali płyny i leki tak, by utrzymać przepływ powyżej ustalonego poziomu i blisko wyjściowej wartości każdego pacjenta; w grupie kierowanej ciśnieniem dążyli do utrzymania ciśnienia krwi w bezpiecznym zakresie wokół wartości wyjściowej.
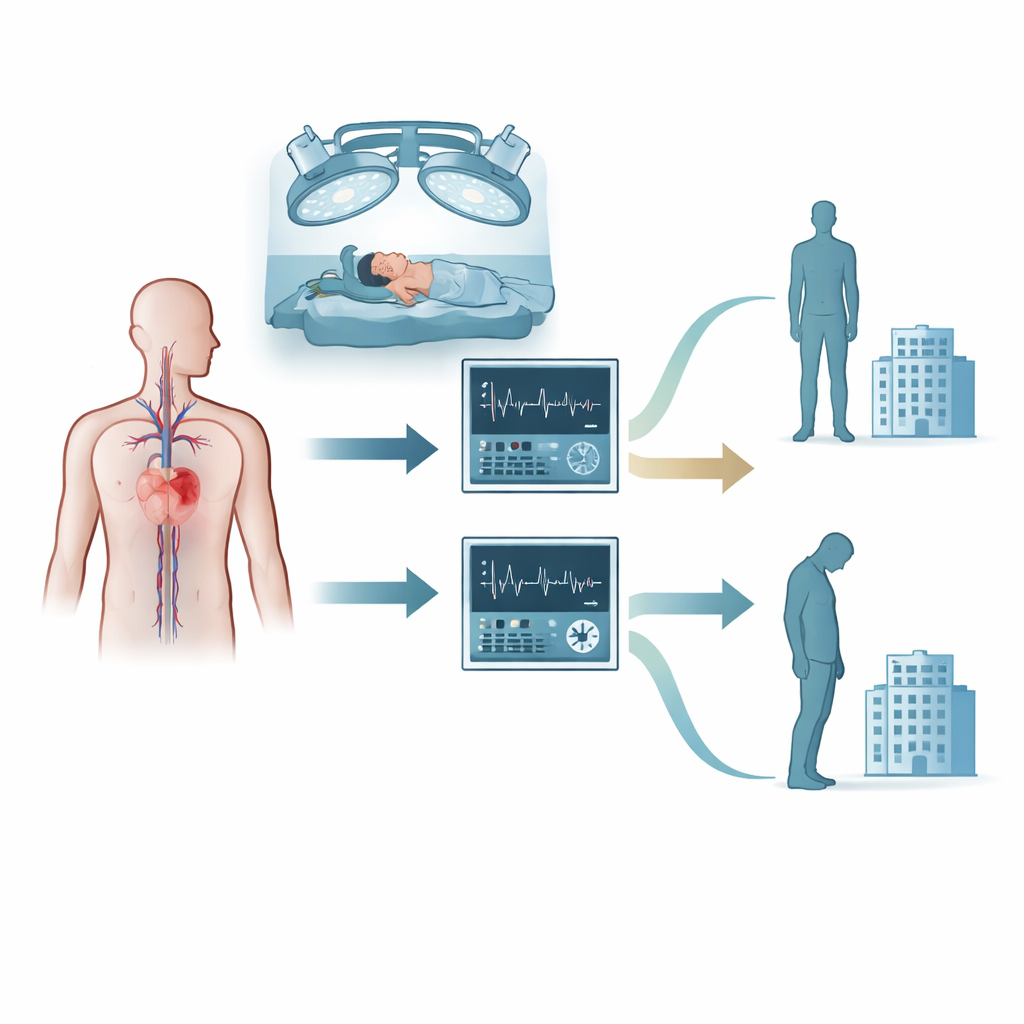
Jak przeprowadzono badanie
Naukowcy zrekrutowali 202 dorosłe osoby planowane do usunięcia guzów z górnych partii mózgu, które jednocześnie miały rozpoznane choroby serca lub naczyń, takie jak nadciśnienie, choroba wieńcowa czy osłabienie mięśnia sercowego. Wszyscy otrzymali standardowe znieczulenie i opiekę neurochirurgiczną, a podczas zabiegu zostali losowo przydzieleni do jednej z dwóch strategii monitorowania. W grupie kierowanej rzutem serca specjalny monitor analizował falę tętna z linii tętniczej, by oszacować, ile krwi serce przepompowuje. Klinicyści korzystali wtedy z ustrukturyzowanego planu decyzyjnego, by określić, kiedy podać płyny dożylnie, kiedy stosować leki wzmacniające czynność serca i kiedy modyfikować głębokość znieczulenia. W grupie kierowanej ciśnieniem ten sam monitor był zasłonięty, więc widoczne były tylko rutynowe pomiary, takie jak ciśnienie i zapis EKG, a decyzje podejmowano na podstawie tradycyjnych celów.
Co działo się podczas i po zabiegu
Obie strategie generowały w sali operacyjnej istotnie różne wzorce postępowania. Pacjenci leczeni zgodnie z wskazaniami rzutu serca otrzymali nieco więcej płynów dożylnych oraz więcej wsparcia farmakologicznego poprawiającego krążenie. W efekcie ich serca pompowały średnio więcej krwi, a epizody niskiego przepływu zostały niemal wyeliminowane, podczas gdy ciśnienie krwi pozostało w zbliżonym zakresie do grupy prowadzonej według ciśnienia. Po operacji pacjentów uważnie obserwowano. Głównym miernikiem był powszechnie stosowany pięciopunktowy skalowany wynik oceniający niezależność i funkcję trzy miesiące po urazie mózgu lub zabiegu. Monitorowano też obrzęk mózgu na obrazach, nowe problemy neurologiczne jak osłabienie czy drgawki, powikłania sercowe oraz długość pobytu w szpitalu.
Obiecujące korzyści, ale nie ostateczny werdykt
W ocenie dużego wyniku po trzech miesiącach obie metody nie różniły się w sposób statystycznie przekonujący. Mniej osób w grupie kierowanej rzutem serca miało niekorzystny wynik rekonwalescencji, ale różnica ta mogła być wynikiem przypadku przy wielkości próby zastosowanej w tym badaniu. Bardziej bezpośrednie obserwacje były jednak uderzające. Tylko niewielka część pacjentów w grupie kierowanej rzutem serca rozwinęła nowy obrzęk mózgu na wczesnych obrazach pooperacyjnych, w porównaniu z około jednym na dziesięciu w grupie kierowanej ciśnieniem. Nowe problemy neurologiczne, takie jak osłabienie, zdezorientowanie czy trudności z mową, również występowały rzadziej. Pacjenci prowadzeni według strategii rzutowej zazwyczaj opuszczali szpital około dnia wcześniej. Te ulepszenia pojawiły się w wielu podgrupach pacjentów, co sugeruje, że lepsza kontrola ogólnego przepływu krwi podczas zabiegu może ułatwiać regenerację mózgu, nawet jeśli długoterminowe korzyści funkcjonalne trudniej wykazać w skromnym badaniu.
Co to oznacza na przyszłość
Dla czytelników kluczowy przekaz jest taki, że sposób, w jaki lekarze kierują krążeniem podczas złożonych operacji mózgu, może wpływać na wczesne gojenie się mózgu. Zwracanie uwagi na to, ile krwi serce rzeczywiście dostarcza, a nie tylko na to, jak wysokie jest ciśnienie, wydaje się zmniejszać obrzęk mózgu i krótkoterminowe powikłania u pacjentów, których serca są już obciążone. Jednocześnie badanie przeprowadzono w jednym ośrodku i na ograniczonej liczbie uczestników, więc wyniki należy traktować raczej jako obiecujące wskazówki niż dowód ostateczny. Potrzebne będą większe, wieloośrodkowe badania, aby potwierdzić, czy opieka prowadzona według rzutu serca rzeczywiście poprawia długoterminowy powrót do zdrowia i aby dopracować najlepsze cele terapeutyczne. Mimo to praca ta podkreśla zmianę w myśleniu: dla wrażliwego mózgu równomierny i wystarczający przepływ krwi może mieć większe znaczenie niż samo ciśnienie.
Cytowanie: Chen, N., Yang, M., Li, R. et al. Cardiac output-guided vs. mean arterial pressure-guided hemodynamic management in craniotomy patients with cardiovascular disease: a randomized trial. Sci Rep 16, 9789 (2026). https://doi.org/10.1038/s41598-026-40615-2
Słowa kluczowe: operacja guza mózgu, rzut serca, kontrola ciśnienia krwi, powrót neurologiczny, monitorowanie hemodynamiczne