Clear Sky Science · pl
Komórkowy czynnik adhezji 1 jest nadekspresjonowany w mastocytach tkanki łącznej i potencjalnie przyczynia się do degranulacji zależnej od IgE
Dlaczego uciszenie komórek alergicznych ma znaczenie
Każdy, kto doświadczył nagłego swędzenia, pokrzywki lub obrzęku, poczuł siłę mastocytów — komórek odpornościowych, które tkwią w skórze, aż uczulający czynnik je pobudzi. Kiedy te komórki nadmiernie reagują, mogą powodować takie schorzenia jak pokrzywka czy atopowe zapalenie skóry. W tym badaniu zbadano mało znany białkowy marker powierzchniowy mastocytów, zwany CADM1, i pokazano, że jego osłabienie za pomocą specyficznego przeciwciała może w sposób umiarkowany, lecz mierzalny złagodzić alergiczne reakcje skórne u myszy. Praca sugeruje nowy sposób precyzyjnego modulowania reakcji alergicznych bez całkowitego wyłączania układu odpornościowego.
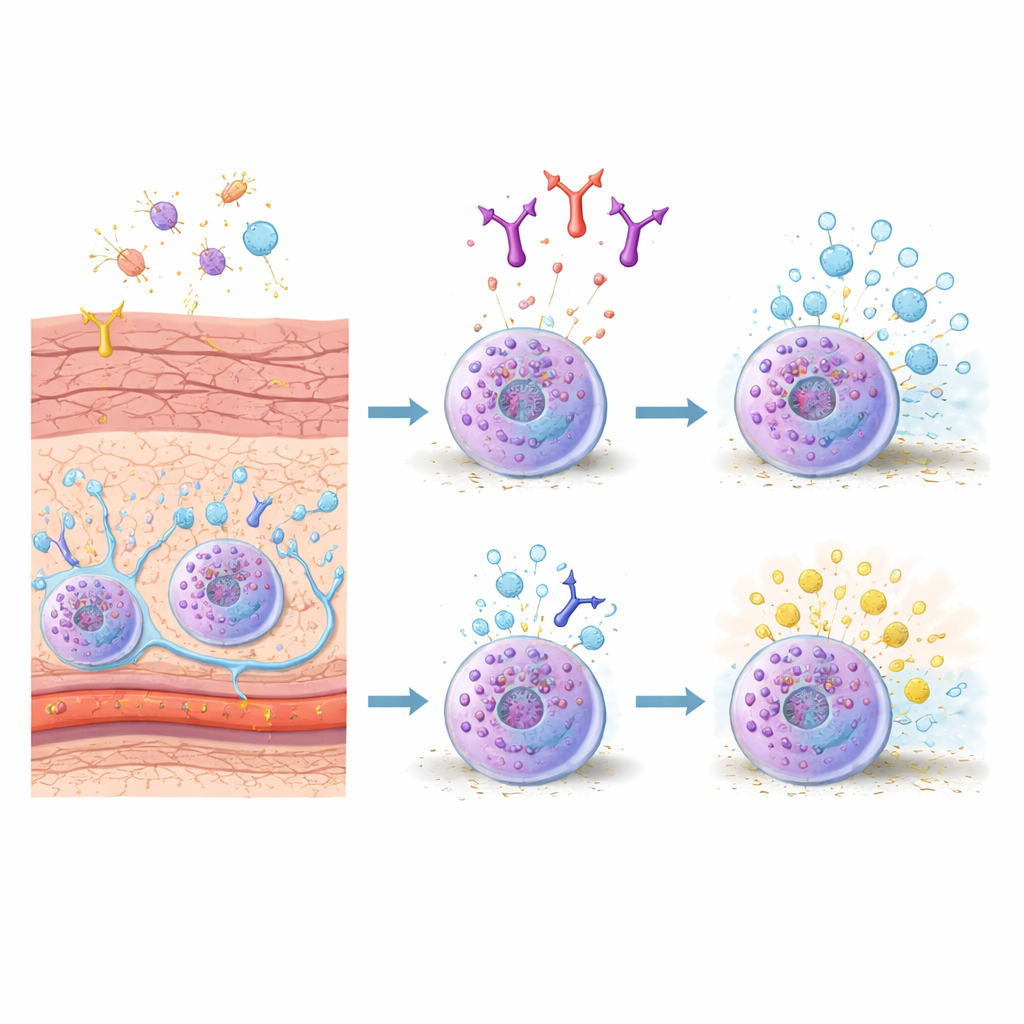
Poznaj komórki alarmowe skóry
Mastocyty stacjonują w tkankach narażonych na kontakt ze światem zewnętrznym, takich jak skóra i jelito, gdzie działają jak alarmowe zapadki. U myszy jeden główny podtyp — mastocyty tkanki łącznej — zamieszkuje skórę i głębsze warstwy tkanek i silnie reaguje na alergeny. Gdy receptory powierzchniowe wiążą przeciwciała IgE rozpoznające alergen, komórki te szybko uwalniają pakiety chemikaliów — ziarnistości wypełnione histaminą, enzymami i mediatorami sygnałowymi — co powoduje przeciekanie naczyń, obrzęk tkanek i pobudzenie nerwów. Ponieważ te komórki są kluczowe zarówno w nagłych napadach alergii, jak i w przewlekłym zapaleniu, naukowcy szukają sposobów bardziej precyzyjnego ograniczania ich aktywności.
Na scenę wchodzi lepkie białko powierzchniowe
Autorzy skupili się na cząsteczce zwanej CADM1, znanej przede wszystkim jako „klej”, który pomaga komórkom przylegać do sąsiadów, w tym włókien nerwowych i komórek podporowych w skórze. Wcześniejsze badania wykazały, że CADM1 na mastocytach wzmacnia ich kontakty z włóknami nerwowymi i może pogarszać przewlekłe swędzenie w modelach atopowego zapalenia skóry. Nie było jednak jasne, czy CADM1 kształtuje również wewnętrzną reakcję mastocytów podczas szybkich, zależnych od IgE reakcji alergicznych w skórze. Aby to sprawdzić, zespół wytworzył w laboratorium mastocyty przypominające te z tkanki łącznej, hodując komórki szpikowe razem z fibroblastami, naśladując mikrośrodowisko skóry. Stwierdzili, że te mastocyty tkanki łącznej znacząco zwiększyły poziom CADM1 w porównaniu z ich odpowiednikami pochodzącymi ze szpiku kostnego, co sugeruje, że CADM1 jest cechą charakterystyczną mastocytów typu skórnego.
Przeciwciało, które tłumi komórkowy wybuch
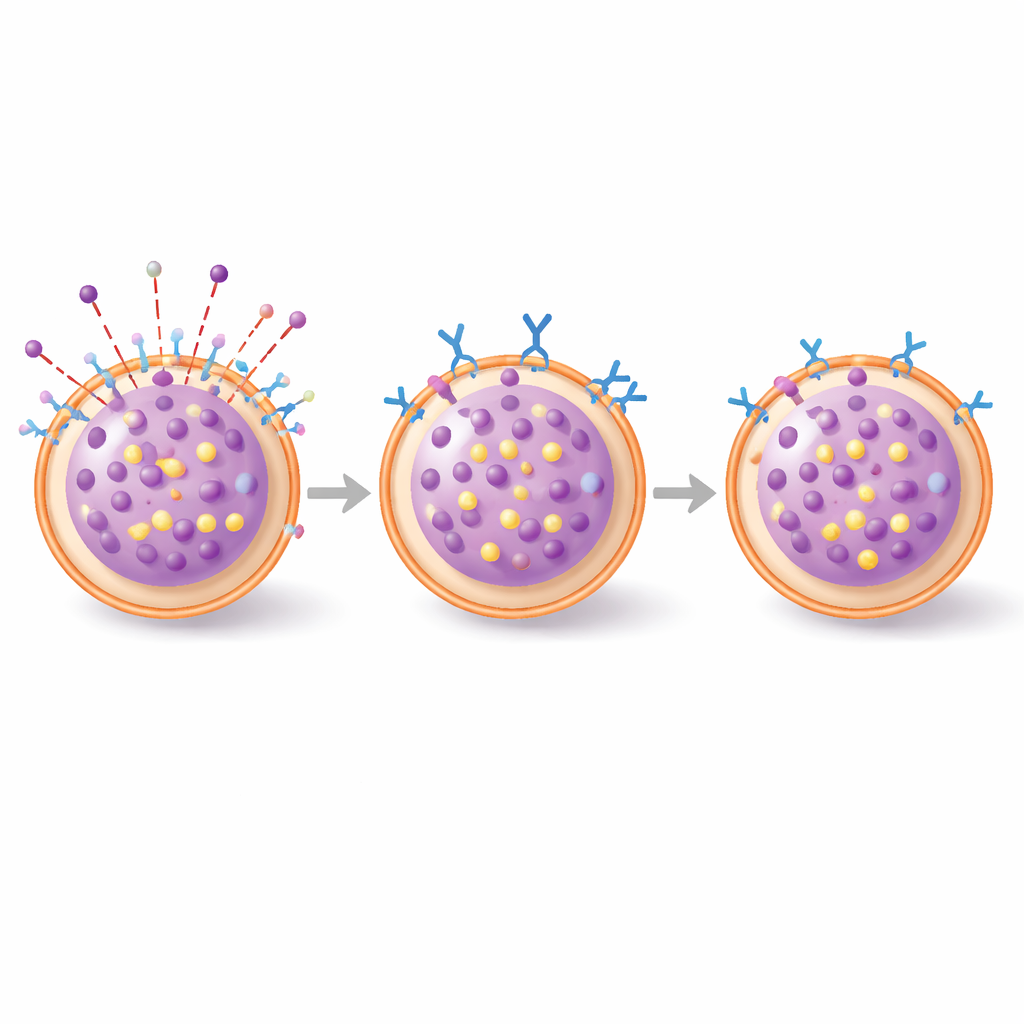
Następnie badacze użyli specjalnie zaprojektowanego przeciwciała o nazwie 3E1, które wiąże z zewnętrzną częścią CADM1. W hodowlach mastocytów tkanki łącznej krótkie działanie 3E1 ostro zmniejszyło ilość CADM1 na powierzchni komórki, nie wpływając na inne kluczowe cząsteczki. Gdy te komórki zostały uprzednio „uzbrojone” IgE i następnie wystawione na modelowy alergen, komórki kontrolne uwolniły duże ilości enzymu ziarnistego, będącego wskaźnikiem degranulacji. Komórki wstępnie traktowane 3E1 uwolniły znacznie mniej — około jednej piątej mniej ziarnistości. Co ważne, to samo przeciwciało nie osłabiało reakcji mastocytów ze szpiku ani nie wpływało na aktywację wywołaną sygnałem związanym z nerwami (substancja P), co wskazuje na wybiórczy wpływ na szlak IgE w komórkach typu skórnego.
Wewnątrz komórki: przekształcanie szkieletu i ziarnistości
Aby zrozumieć, jak CADM1 wpływa na ten wybuch aktywności, zespół obserwował kluczowe zdarzenia wewnątrz komórek za pomocą mikroskopii fluorescencyjnej. W kontrolnych mastocytach tkanki łącznej ekspozycja na alergen szybko wywoływała formowanie się i przemieszczanie ziarnistości wydzielniczych oraz dramatyczną reorganizację „szkieletu” zbudowanego z aktyny tuż pod błoną komórkową — zmiany, które pomagają ziarnistościom dotrzeć do powierzchni i zlać się z nią. Przy leczeniu 3E1 wczesne sygnały związane z ziarnistościami były znacznie słabsze, a zwyczajowa przebudowa aktyny była silnie stłumiona. Innymi słowy, obniżenie CADM1 nie powstrzymało alergenu przed związaniem się z receptorem, lecz uniemożliwiło komórce przearanżowanie wewnętrznego rusztowania i systemu transportowego, które normalnie umożliwiają pełne uwolnienie zawartości.
Z naczynia do żywej skóry
Naukowcy następnie przeszli do modelu mysiego obrzęku skóry zwanego bierną anafilaksją skórną, w którym zwierzęta uczulone IgE otrzymują mały chemiczny alergen na ucho. Myszy podane dożylnie przeciwciało 3E1 przed wyzwaniem nadal rozwijały obrzęk, ale analiza mikroskopowa wykazała, że mniejszy odsetek mastocytów skórnych był w trakcie wypływu ziarnistości w porównaniu z kontrolnymi zwierzętami. Marker tkankowy aktywacji mastocytów, tryptaza, również miał tendencję do niższych wartości. Efekt tłumiący był umiarkowany, szczególnie we wczesnych punktach czasowych, ale stał się wyraźniejszy po kilku godzinach od początku reakcji, co jest zgodne z częściowym hamowaniem trwającej degranulacji raczej niż całkowitym zablokowaniem inicjalnego bodźca.
Co to oznacza dla przyszłej opieki nad alergiami
Podsumowując, badanie sugeruje, że CADM1 to coś więcej niż tylko komórkowy pasek rzepa: w mastocytach typu skórnego wspiera także wewnętrzną przebudowę i ruch ziarnistości, które napędzają alergiczne wybuchy zależne od IgE. Poprzez wiązanie CADM1 przeciwciałem 3E1 i usuwanie go z powierzchni komórki badacze byli w stanie osłabić degranulację w hodowlach i zmniejszyć aktywację mastocytów w alergicznych reakcjach skórnych u myszy. Choć efekty były umiarkowane, a prace prowadzone były na zwierzętach, wyniki otwierają możliwość terapii celujących w CADM1 w celu wybiórczego złagodzenia szkodliwych reakcji mastocytów w skórze — potencjalnie łagodząc ostre wysypki alergiczne lub, po dalszych badaniach, przewlekłe schorzenia takie jak atopowe zapalenie skóry — bez szerokiego tłumienia układu odpornościowego.
Cytowanie: Hagiyama, M., Yoneshige, A., Takeuchi, F. et al. Cell adhesion molecule 1 is upregulated in connective tissue mast cells and potentially contributes in IgE-mediated degranulation. Sci Rep 16, 9432 (2026). https://doi.org/10.1038/s41598-026-40526-2
Słowa kluczowe: mastocyty, alergiczne reakcje skórne, degranulacja zależna od IgE, komórkowy czynnik adhezji 1, celowana terapia przeciwciałami