Clear Sky Science · pl
Inteligentne podejmowanie decyzji terapeutycznych przez MDT w raku płuca w stadium III z użyciem osadzeń dwupoziomowych i trzypoziomowych wyjaśnień
Mądrzejsza pomoc przy złożonych wyborach w raku płuca
U osób z rozległą postacią raka płuca wybory terapeutyczne mogą być przytłaczająco skomplikowane — często obejmują zabieg chirurgiczny, radioterapię, chemioterapię, immunoterapię lub ich kombinacje. W idealnym scenariuszu przypadkiem zajmuje się zespół specjalistów zwany zespołem wielodyscyplinarnym (MDT), który omawia każdy przypadek i opracowuje plan dostosowany do pacjenta. Jednak w wielu szpitalach, zwłaszcza tam, gdzie zasoby są ograniczone, większość pacjentów nigdy nie otrzymuje takiej uwagi. W tym badaniu opisano system sztucznej inteligencji (AI) zaprojektowany do naśladowania — i wyjaśniania — rozumowania takich zespołów eksperckich, z celem udostępnienia rad na poziomie MDT znacznie większej liczbie pacjentów.
Dlaczego decyzje terapeutyczne są tak trudne
Nie-drobnokomórkowy rak płuca (NSCLC) to najczęstszy typ raka płuca na świecie, a około jedna na trzy osoby ma już stadium III w chwili rozpoznania. Na tym etapie guzy i węzły chłonne mogą być zaatakowane w różny sposób, co sprawia, że obraz choroby u każdego pacjenta jest unikalny. W efekcie nie ma prostego, uniwersalnego schematu leczenia. MDT gromadzą chirurgów, onkologów, radiologów i innych specjalistów, którzy uwzględniają wszystkie szczegóły dokumentacji pacjenta i wspólnie ustalają plan. Badania pokazują, że takie podejście zespołowe może poprawić przeżywalność i jakość życia, ale spotkania MDT są czasochłonne i zależą od rzadkich zasobów eksperckich, więc w praktyce z korzyści korzysta tylko mniejszość pacjentów.
Przekształcanie dokumentacji medycznej w uczące się wzorce
Aby zmniejszyć tę lukę, badacze zbudowali model AI, który uczy się na przypadkach ocenionych przez MDT, a następnie proponuje rekomendacje dla nowych pacjentów. Zebrali elektroniczne dokumentacje medyczne (EMR) od 2 876 osób z NSCLC w stadium III leczonych w dwóch dużych szpitalach w Chinach. Z tego zestawu skupili się na 2 521 pacjentach, których leczenie mieściło się w sześciu powszechnych kategoriach, takich jak zabieg chirurgiczny, chemioradioterapia czy chemioterapia w połączeniu z immunoterapią lub terapią celowaną. Zamiast polegać na kilku ręcznie wybranych zmiennych, system analizuje bogate, swobodne notatki postępów zawierające opisy badań obrazowych, wyników badań laboratoryjnych, objawów i wrażeń klinicznych, wraz z podstawowymi danymi jak wiek i stadium choroby. 
Analiza słów i zdań, nie tylko liczb
Sednem podejścia jest sposób, w jaki tekst zostaje przekształcony w formę zrozumiałą dla komputera. Model stosuje strategię „osadzeń dwupoziomowych”: reprezentuje szczegóły na poziomie słów, jednocześnie uchwytując szersze znaczenie całych zdań. Dla słów wykorzystuje model językowy dostrojony do chińskich tekstów medycznych i wzbogacony o medyczny graf wiedzy, który koduje związki między chorobami, lekami, objawami i procedurami. Dla zdań używa innego modelu wyszkolonego do rozpoznawania, które zdania są semantycznie ze sobą powiązane. Mechanizm uwagi uczy się następnie, jak ważone są i łączone te dwa poziomy, tworząc zwarte streszczenie rekordu pacjenta, które trafia do sieci neuronowej klasyfikatora przewidującej, którą z sześciu opcji leczenia zespół MDT prawdopodobnie wybierze.
Ujawnianie rozumowania AI
Ponieważ lekarze muszą móc ufać i poddawać krytyce zalecenia algorytmu, zespół zaprojektował system tak, by był wyjaśnialny na trzech poziomach: słowa, frazy i zdania. Wartości uwagi wskazują, które słowa i zdania w dokumentacji najbardziej wpłynęły na rekomendację — na przykład opisy rozsiewu guza, zajęcia węzłów chłonnych lub kluczowych biomarkerów. Technika zwana przepływem uwagi (attention flow) śledzi, jak grupy słów przez warstwy modelu łączą się w znaczące frazy, na przykład wskazując dowody wspierające zabieg chirurgiczny lub odwrotnie — przemawiające za podejściami opartymi na lekach. Takie wielopoziomowe wyjaśnienia pozwalają klinicystom sprawdzić, czy punkt ciężkości AI pokrywa się z ich własną interpretacją przypadku, zamiast otrzymywać odpowiedź z „czarnej skrzynki”. 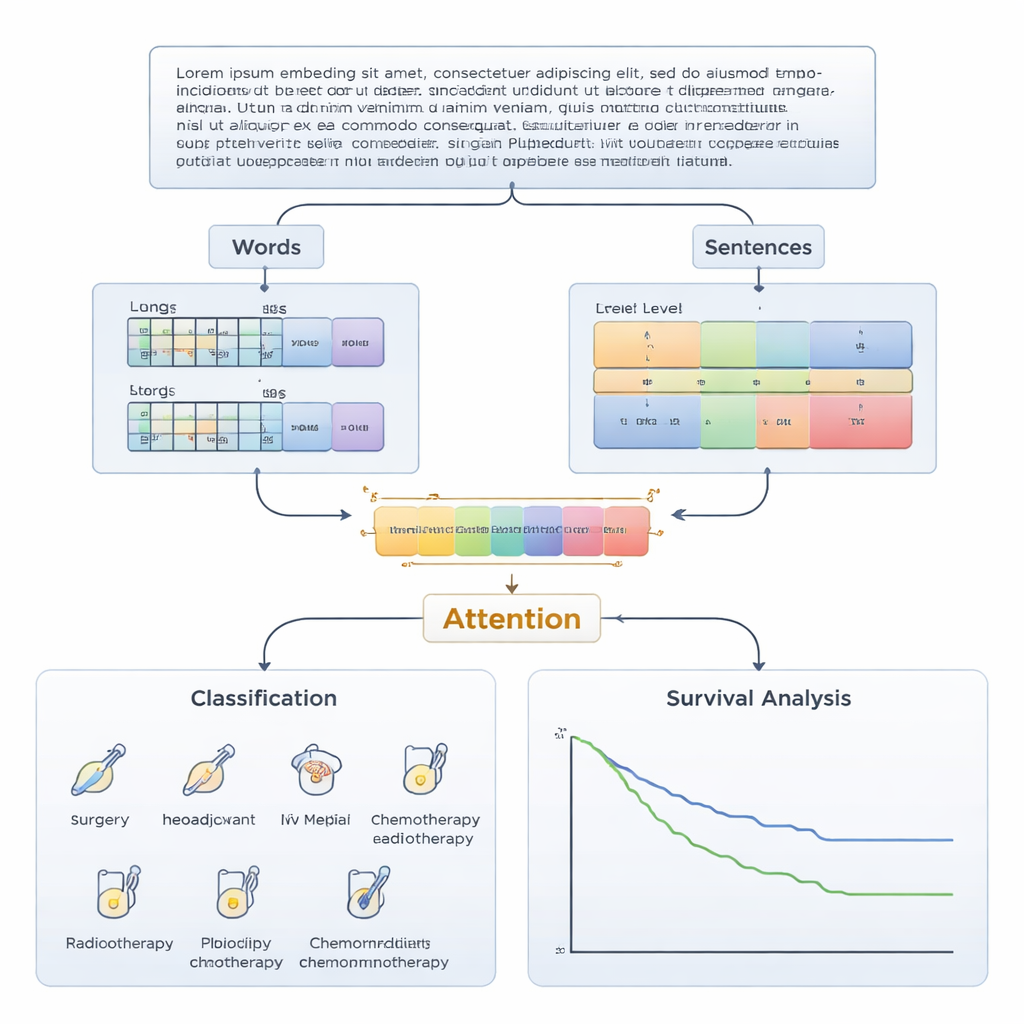
Od przewidywań do rzeczywistego przeżycia
W przypadkach ocenionych przez MDT model osiągnął ponad 85% dokładności, precyzji, czułości i miary F1, co oznacza, że proponowane przez niego leczenia były bliskie decyzjom ekspertów. Badacze następnie zbadali, co się działo z pacjentami, którzy nigdy nie mieli konsultacji MDT. Oznaczyli każdy przypadek jako „zgodny z modelem”, jeśli zastosowane leczenie odpowiadało temu, co AI by zaleciła, oraz jako „niezgodny z modelem” w przeciwnym wypadku. Pacjenci z grupy zgodnej z modelem mieli istotnie lepsze przeżycie, z wyższymi wskaźnikami przeżycia po jednym, trzech i pięciu latach oraz wyraźnie rozdzielonymi krzywymi przeżycia Kaplana–Meiera. Nawet po skorygowaniu o wiek, płeć, stadium choroby oraz to, czy rak był nowo rozpoznany czy nawrotowy, otrzymanie leczenia zgodnego z modelem wiązało się ze znacząco niższym ryzykiem zgonu.
Co to może oznaczać dla pacjentów
Mówiąc prosto, system AI nauczył się naśladować wybory ekspertów wielodyscyplinarnych i wskazywać kluczowe fakty w dokumentacji każdego pacjenta, które determinują te wybory. W szpitalach, gdzie pełne spotkania MDT nie są możliwe dla każdego przypadku, takie narzędzie mogłoby pełnić rolę drugiej opinii w skali: wyróżniać szczegóły istotne dla pacjenta, sugerować prawdopodobnie najlepsze terapie i sygnalizować przypadki wymagające dokładniejszej oceny zespołowej. Choć badanie ogranicza się do NSCLC w stadium III w dwóch centrach i wymaga szerszego testowania, sugeruje, że starannie zaprojektowana, interpretowalna AI może pomóc przenieść wsparcie decyzyjne na poziomie specjalistów do znacznie większej liczby osób stojących przed złożoną opieką onkologiczną.
Cytowanie: Chen, Z., Chai, N., Wang, J. et al. Intelligent MDT treatment decision making for stage III NSCLC using dual level embedding and three level explanation. Sci Rep 16, 7807 (2026). https://doi.org/10.1038/s41598-026-39658-2
Słowa kluczowe: rak płuca, rekomendacja leczenia, zespół wielodyscyplinarny, medyczna sztuczna inteligencja, wyniki przeżycia