Clear Sky Science · pl
Wentylacja prowadzona według ciśnienia napędowego z użyciem ultrasonografii płuc zmniejsza powikłania płucne po operacjach nadbrzusza na dużej wysokości
Oddychanie bezpiecznie na dachu świata
Operacja jest już wystarczająco stresująca, ale dla osób mieszkających wysoko w górach samo uzyskanie odpowiedniej ilości tlenu może stanowić dodatkowe wyzwanie. Na dużej wysokości powietrze jest rzadsze, co sprawia, że płuca są bardziej podatne na uszkodzenie, gdy podczas zabiegu przejmuje je respirator. W tym badaniu śledzono pacjentów na Wyżynie Tybetańskiej, aby sprawdzić inteligentniejszy sposób ustawiania respiratora, wykorzystujący sygnały z samych płuc w czasie rzeczywistym, i ocenić, czy może to zmniejszyć często występujące problemy z oddychaniem po operacji górnej części jamy brzusznej.
Dlaczego duża wysokość zwiększa ryzyko operacji
Osoby żyjące na kilka tysięcy metrów nad poziomem morza stale oddychają powietrzem o niższej zawartości tlenu. Z biegiem lat ich płuca i naczynia krwionośne się adaptują, ale jednym ze skutków jest większa „sztywność” płuc i mniejsza rezerwa oddechowa. Podczas większych zabiegów w okolicy nadbrzusza znieczulenie i zwiotczenie mięśni sprzyjają zapadaniu się części płuc, co dodatkowo ogranicza wymianę gazową. Na poziomie morza organizm często toleruje takie zmiany; na wysokości nawet umiarkowana utrata funkcji płuc może decydować o różnicy między łagodnym powrotem do zdrowia a poważnymi problemami oddechowymi, określanymi jako pooperacyjne powikłania płucne (PPC).
Wentylator dopasowany do pacjenta
Badający porównali dwa sposoby prowadzenia wentylacji u 152 dorosłych pacjentów poddawanych otwartej operacji nadbrzusza na wysokości powyżej 3 500 metrów. Obie grupy otrzymywały tę samą łagodną, „ochronną” objętość oddechową. W grupie standardowej stosowano jednolite, niskie ciśnienie utrzymujące płuca nieco otwarte oraz jednorazowy, krótki manewr głębokiego oddechu. W grupie eksperymentalnej ciśnienie końcowowydechowe (PEEP) było stopniowo dostosowywane dla każdego pacjenta, poszukując poziomu, przy którym wymagany napęd (siła potrzebna do dostarczenia oddechu) był najniższy. To tzw. ciśnienie napędowe jest prostym wskaźnikiem, jak „sztywne” lub rozluźnione są płuca. Zespół dodatkowo używał przyłóżkowej ultrasonografii płuc do wykrywania ukrytych obszarów zapadnięcia i powtarzał manewry głębokiego oddechu tylko wtedy, gdy obraz USG tego wymagał. 
Co wykazało badanie na sali operacyjnej
Mimo podobnego wieku, czasu operacji i ogólnego ryzyka, obie grupy wykazywały bardzo różne zachowanie płuc pod respiratorem. Przy podejściu spersonalizowanym pacjenci zwykle mieli nieco wyższe ciśnienie bazowe utrzymujące płuca otwarte, ale znacznie niższe ciśnienie napędowe, co oznaczało, że płuca były łatwiejsze do napompowania. Obrazy ultrasonograficzne w tej grupie wykazały mniej obszarów zapadniętych w trakcie i po operacji, a pomiary gazometrii krwi wskazywały na lepszą wymianę tlenu. Chociaż całkowita mechaniczna „energia” dostarczona przez respirator była nieco wyższa, pochodziła głównie ze stałego podparcia utrzymującego pęcherzyki płucne otwarte, a nie z powtarzanego rozciągania, które może uszkadzać delikatną tkankę. Tętno i ciśnienie krwi pozostały stabilne, co sugeruje, że ta strategia była bezpieczna dla krążenia.
Mniej powikłań oddechowych i krótszy pobyt w szpitalu
Prawdziwy test to, co wydarzyło się po opuszczeniu sali operacyjnej. Zespół śledził problemy związane z płucami — takie jak niska saturacja, obszary zapadnięcia płuca i płyn w jamie opłucnej — w ciągu pierwszego tygodnia po zabiegu, używając ustandaryzowanego systemu punktacji. W grupie standardowej ponad połowa pacjentów rozwinęła umiarkowane lub cięższe powikłania. W grupie spersonalizowanej odsetek ten spadł do około jednej piątej. Ciężkość powikłań również była niższa, a częstość widocznych zapadnięć w obrazowaniu zmniejszyła się. Pacjenci, których wentylacja była prowadzona na podstawie ciśnienia napędowego i USG, opuścili szpital średnio około półtora dnia wcześniej, co odzwierciedlało łagodniejszy przebieg rekonwalescencji. 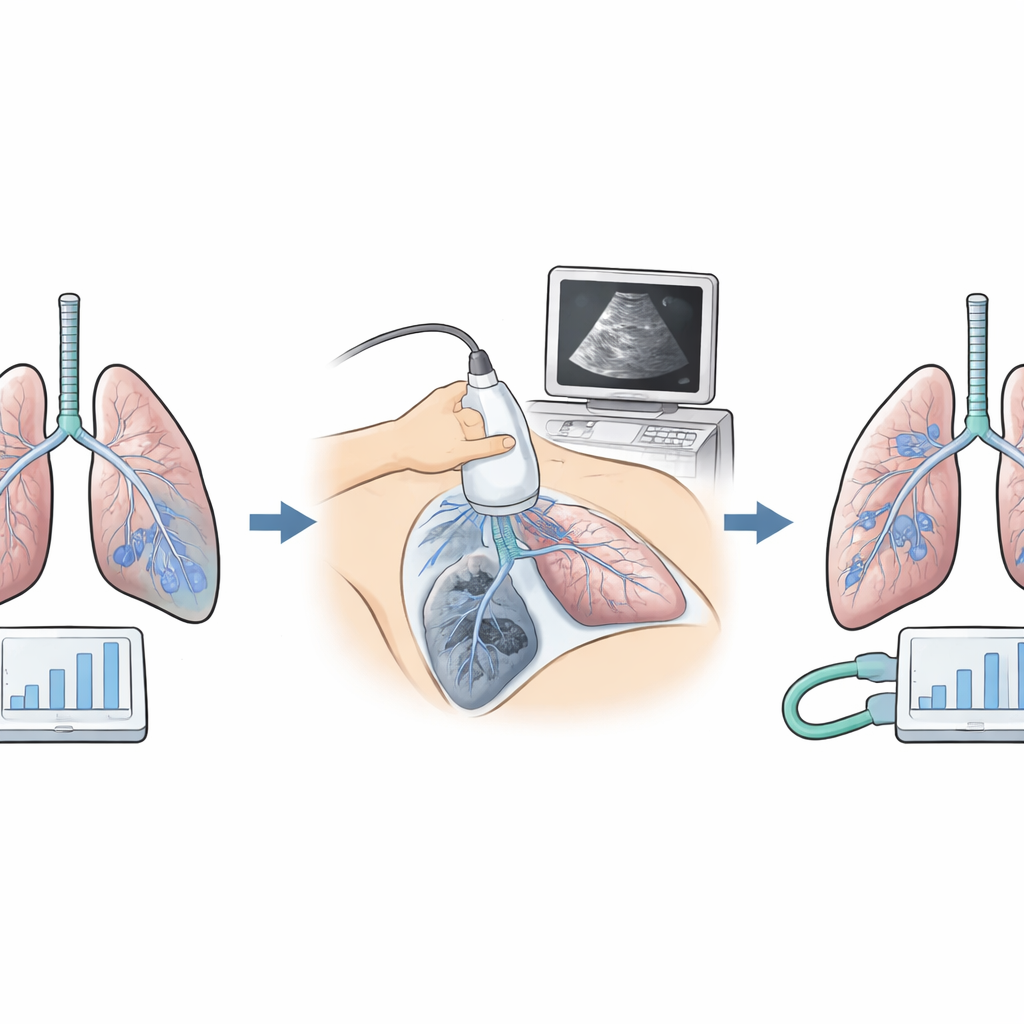
Co to oznacza dla pacjentów na wysokości
Dla osób mieszkających i poddawanych zabiegom na dużej wysokości badanie sugeruje, że „słuchanie” płuc — obserwowanie, ile ciśnienia potrzebują, oraz bezpośrednie obrazowanie ich za pomocą ultradźwięków — może uczynić wentylację mechaniczną łagodniejszą i bezpieczniejszą. Zamiast stosować te same ustawienia dla wszystkich, respirator dostrajany jest do indywidualnego zachowania płuc pacjenta, pomagając utrzymać delikatne pęcherzyki płucne otwarte bez ich nadmiernego rozpierania. Choć to jednorodowe badanie przeprowadzone w jednym szpitalu i potrzebne są większe próby, wyniki wskazują na przyszłość, w której zespoły anestezjologiczne rutynowo łączą proste pomiary ciśnienia i przyłóżkowe USG, aby zmniejszać powikłania płucne, szczególnie tam, gdzie powietrze jest rzadkie i każdy oddech ma znaczenie.
Cytowanie: Xu, Z., Dou, C., Chen, R. et al. Driving pressure guided ventilation with lung ultrasound reduces pulmonary complications after epigastric surgery at high altitude. Sci Rep 16, 8581 (2026). https://doi.org/10.1038/s41598-026-39549-6
Słowa kluczowe: chirurgia na dużej wysokości, ultrasonografia płuc, wentylacja mechaniczna, pooperacyjne powikłania płucne, indywidualne PEEP