Clear Sky Science · pl
Profilowanie proteomiczne płukania oskrzelowo‑pęcherzykowego po segmentalnym wyzwaniu endotoksyną u ludzi — potencjalny model zaostrzenia
Dlaczego krótki epizod zapalenia płuc ma znaczenie
Przewlekłe choroby płuc, takie jak przewlekła obturacyjna choroba płuc (POChP), często nagle się zaostrzają, gdy drogi oddechowe ulegają ostremu zapaleniu, zwykle w następstwie infekcji. Te epizody, nazywane zaostrzeniami, kierują wielu pacjentów do szpitala i mogą trwale pogorszyć wydolność oddechową. Badanie ich bezpośrednio u chorych jest trudne i ryzykowne. W tym badaniu zastosowano starannie kontrolowane, krótkotrwałe podrażnienie płuca u zdrowych ochotników, aby naśladować niektóre cechy tych zaostrzeń, a następnie zmierzono setki białek w płynie płucnym, aby zobaczyć, które sygnały zostają uruchomione. Wyniki pomagają naukowcom zrozumieć chemię zapalenia płuc i mogą przyspieszyć poszukiwanie nowych terapii.
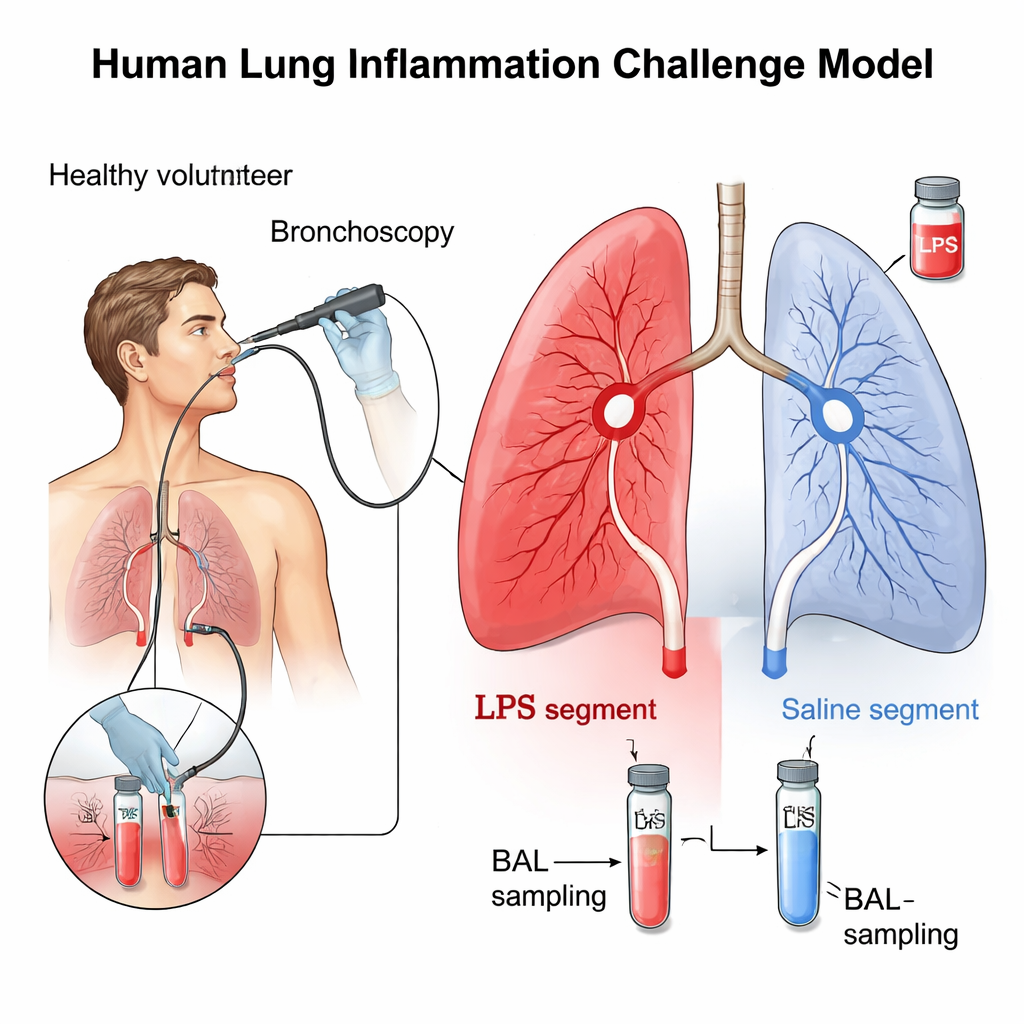
Tworzenie bezpiecznego mini „zaostrzenia płuc”
Naukowcy wykorzystali dobrze znaną technikę, która krótko i lokalnie podrażnia mały obszar płuca. Dziesięć zdrowych, niepalących osób przeszło bronchoskopię, podczas której cienka, elastyczna rurka jest wprowadzana do dróg oddechowych. Przez tę rurkę zespół umieścił niewielką dawkę bakteryjnej endotoksyny, znanej jako lipopolisacharyd (LPS), w jednym segmencie płuca, a w odpowiadającym segmencie po drugiej stronie — sól fizjologiczną jako kontrolę. LPS jest naturalnym składnikiem niektórych bakterii, który silnie aktywuje mechanizmy obronne organizmu. Po 24 godzinach te same obszary zostały przepłukane roztworem soli — procedura zwana płukaniem oskrzelowo‑pęcherzykowym (BAL) — aby zebrać płyn i komórki z głębi płuc do szczegółowej analizy.
Spis białek w płynie płucnym
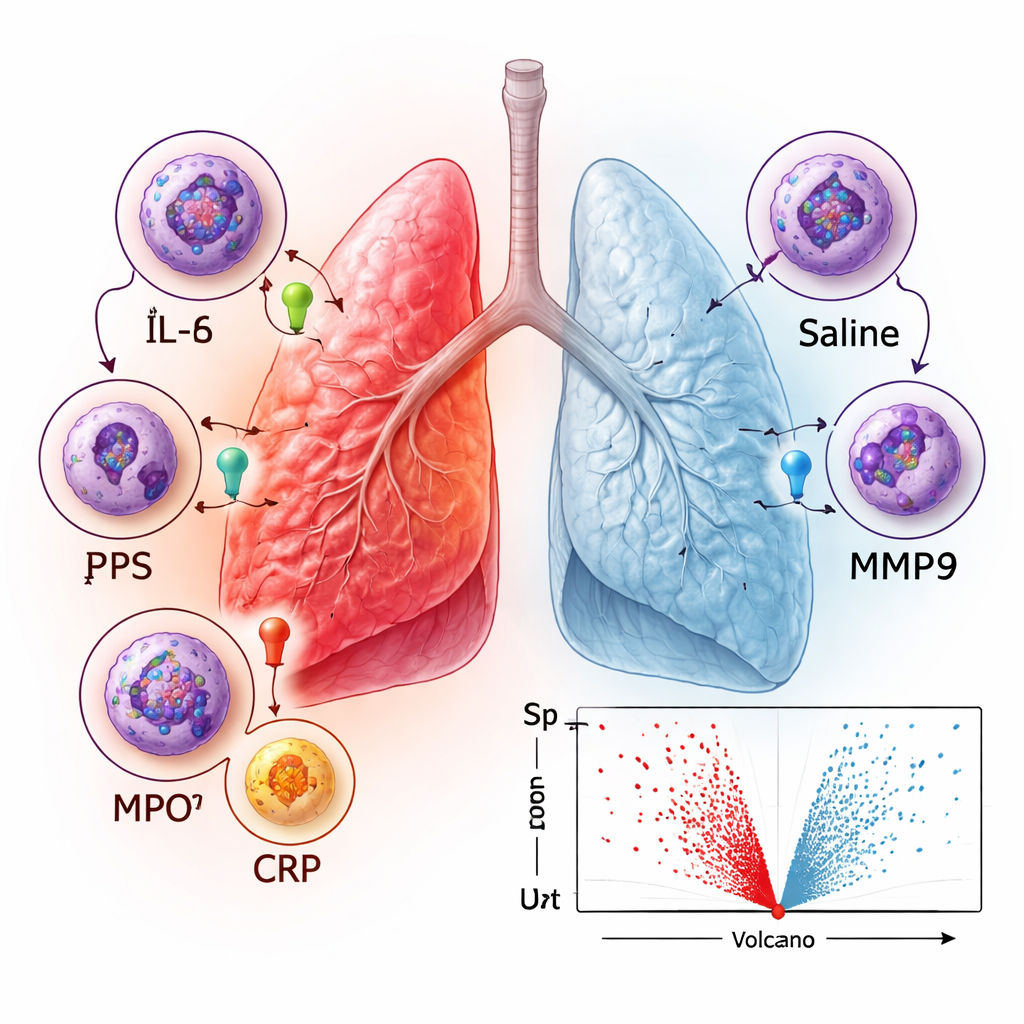
Zamiast ograniczać się do kilku znanych markerów, zespół zastosował technologię wysokoprzepustową (platforma SomaScan), która może zmierzyć około 1 500 różnych białek jednocześnie w płynie BAL. Porównali próbki pobrane przed jakimkolwiek wyzwaniem, po samej soli i po LPS. Jak można było się spodziewać, próbki przed wyzwaniem i po soli wyglądały bardzo podobnie, co potwierdza, że sama procedura nie wywołała zapalenia. W przeciwieństwie do tego, segmenty poddane LPS wykazały dramatyczną zmianę: 599 białek znacznie wzrosło, a tylko cztery zmalały. Wiele z wzrastających białek to dobrze znane przekaźniki zapalne, w tym IL‑6 i IL‑8, enzymy takie jak mieloperoksydaza (MPO) i MMP9 oraz białka ostrej fazy, jak białko C‑reaktywne (CRP) i czynnik von Willebranda (VWF). Analizy głównych składowych i grupowania pokazały, że próbki po LPS tworzyły wyraźnie odrębną grupę, podkreślając, jak silnie to lokalne wyzwanie zmienia środowisko płucne.
Co wzorce białkowe mówią o obronie płuc
Aby wyjść poza pojedyncze markery, zespół zbadał, które typy procesów biologicznych były najbardziej wzbogacone wśród białek, które wzrosły po LPS. Najsilniejsze sygnały dotyczyły ogólnej aktywności immunologicznej i odpowiedzi na bodźce zewnętrzne lub chemiczne, a także procesów związanych z ruchem komórek i zaprogramowaną śmiercią komórkową. Analiza sieciowa interakcji białek uwidoczniła klastry chemokin (cząsteczek przyciągających komórki odpornościowe), enzymów przebudowujących tkankę zwanych metaloproteinazami macierzy oraz składników immunoproteasomu — komórkowej maszyny pomagającej przetwarzać obce białka do rozpoznania przez układ odpornościowy. Te wzorce odpowiadają znanemu obrazowi reakcji płuc na infekcję: komórki odpornościowe, takie jak neutrofile, są przyciągane do dróg oddechowych, szkodliwe drobnoustroje są atakowane, a okolna tkanka jest przebudowywana i w razie potrzeby naprawiana.
Powiązanie modelu z rzeczywistymi zaostrzeniami POChP
Autorzy zapytali następnie, jak dobrze ten krótkotrwały model LPS odzwierciedla rzeczywiste zaostrzenia POChP. Porównali dane z płynu płucnego z opublikowaną listą markerów krwi, które wzrastają u osób z POChP podczas zaostrzeń. Z 17 ocenianych markerów, 16 — w tym IL‑6, IL‑8, CRP, fibrynogen i kilka chemokin — również podniosło się w BAL po LPS. Tylko jeden (sTREM‑1) nie uległ zmianie, co zgadza się z wcześniejszymi rozbieżnymi wynikami dotyczącymi jego użyteczności. To silne nakładanie się sugeruje, że wiele tych samych szlaków zapalnych angażowanych jest wtedy, gdy zdrowe płuca są krótko zaatakowane LPS, i gdy płuca podatne przy POChP przeżywają poważne zaostrzenie. Jednocześnie autorzy zaznaczają, że odpowiedź na LPS jest tymczasowa i nie odtwarza w pełni przewlekłych, strukturalnych uszkodzeń obserwowanych przy chorobie długotrwałej.
Co to oznacza dla przyszłych terapii
Mówiąc prosto, badanie pokazuje, że starannie kontrolowane, krótkotrwałe podrażnienie części płuca u zdrowych ochotników może wywołać chemiczną burzę bardzo podobną do tej, która występuje podczas zaostrzeń POChP. Mapując setki białek, które rosną lub maleją w trakcie tej odpowiedzi, badacze otrzymują szczegółowy obraz sygnałów i szlaków, które mogą być najważniejszymi celami terapii. Ponieważ model jest bezpieczny, powtarzalny i już wykorzystywany w wczesnych badaniach leków, oferuje potężne pole testowe dla nowych leków przeciwzapalnych oraz do identyfikacji precyzyjniejszych biomarkerów, które w przyszłości mogłyby pomóc lekarzom przewidywać, wykrywać i lepiej leczyć nagłe pogorszenia przewlekłych chorób płuc.
Cytowanie: Gress, C., Müller, M. & Hohlfeld, J.M. Proteomic profiling of bronchoalveolar lavage following human segmental endotoxin challenge—a potential exacerbation model. Sci Rep 16, 6145 (2026). https://doi.org/10.1038/s41598-026-39528-x
Słowa kluczowe: zapalenie płuc, zaostrzenie POChP, płukanie oskrzelowo‑pęcherzykowe, wyzwanie endotoksyną, proteomika