Clear Sky Science · pl
Połączenie artesunatu i ruxolitinibu hamuje proliferację białaczki/chłoniaka z komórek T przez szlak JAK–STAT
Nowe sposoby spowolnienia szybko postępującego nowotworu krwi
Ostra limfoblastyczna białaczka i chłoniak z komórek T to agresywne nowotwory krwi, które często dotykają dzieci i dorosłych w pełni sił życiowych. Pomimo współczesnej chemioterapii wielu pacjentów doświadcza nawrotu choroby, a rokowanie jest złe. W badaniu sprawdzono, czy połączenie dwóch już istniejących leków — jednego wywodzącego się z leczenia malarii i drugiego stosowanego w chorobach szpiku — może wspólnie lepiej powstrzymywać te nowotwory poprzez stłumienie nadmiernie aktywnego sygnału wzrostu wewnątrz komórek.
Zabójcza choroba, która wciąż wymaga lepszych opcji
Ostra limfoblastyczna białaczka i chłoniak z komórek T powstają, gdy niedojrzałe komórki T odpowiedzialne za zwalczanie infekcji w szpiku kostnym lub w węzłach chłonnych zaczynają się niekontrolowanie mnożyć. Intensywna chemioterapia stopniowo poprawiła przeżywalność, szczególnie u dzieci, ale około jedna trzecia pacjentów doświadcza nawrotu. Gdy to następuje, leczenie staje się znacznie trudniejsze, a długoterminowe przeżycie spada gwałtownie. Ponieważ wiele z tych nowotworów polega na określonych wewnętrznych szlakach sygnałowych, które podtrzymują podziały, badacze poszukują leków, które celowo sabotują te trasy zamiast polegać wyłącznie na ogólnoustrojowej toksyczności chemioterapii.
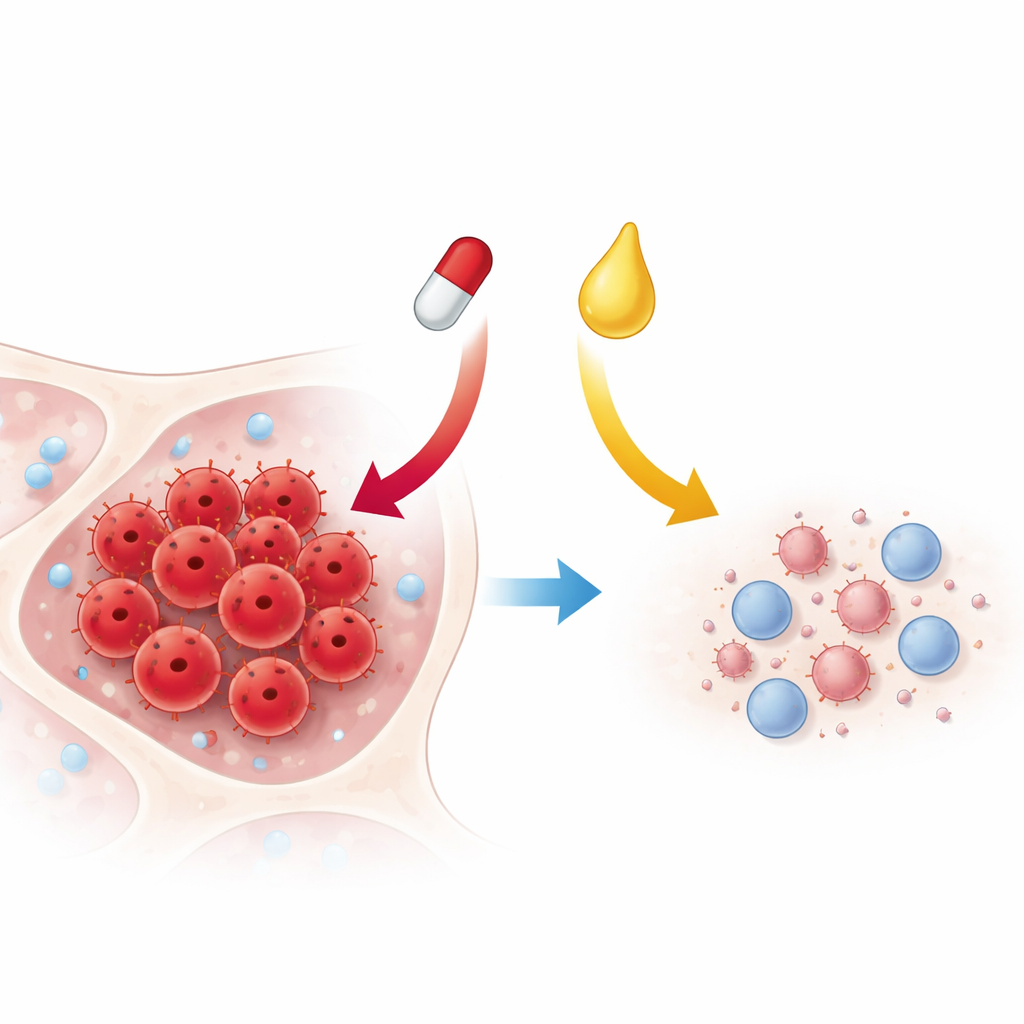
Uszkodzony sygnał wzrostu jako cel
Jednym z kluczowych szlaków, których komórki T używają do reagowania na hormony i czynniki immunologiczne, jest szlak JAK–STAT. W zdrowych komórkach pomaga kontrolować wzrost, przeżycie i odpowiedzi immunologiczne. W wielu białaczkach i chłoniakach z komórek T ten szlak jest „włączony” na stałe, nakazując komórkom dalsze mnożenie. Autorzy badania przeanalizowali tkanki od pacjentów i znaleźli oznaki nadaktywności tego szlaku w części przypadków, co potwierdza, że może być on użytecznym celem terapeutycznym. Jeśli naukowcom uda się bezpiecznie przyciszyć ten sygnał, mogą spowolnić rozwój nowotworu bez całkowitego wyłączenia układu odpornościowego.
Przeznaczenie do ponownego użycia dwóch znanych leków
Zespół skupił się na dwóch lekach już stosowanych klinicznie. Artesunat jest pochodną przeciwmalarycznego artemizyniny i wykazał aktywność przeciwnowotworową w kilku typach guzów. Ruxolitinib to inhibitor ukierunkowany na enzymy JAK, zatwierdzony do leczenia niektórych chorób szpiku kostnego. Na ludzkiej linii komórkowej białaczki T o nazwie Jurkat badacze podawali komórkom różne dawki każdego z leków osobno i w połączeniu. Mierzyli, ile komórek pozostawało żywych, ile przeszło zaprogramowaną śmierć komórkową oraz jak mocno szlak JAK–STAT był aktywny na poziomie genetycznym i białkowym.
Silniejsze razem niż osobno
Zarówno artesunat, jak i ruxolitinib powodowały śmierć komórek białaczkowych i ograniczały ich zdolność do proliferacji, przy czym silniejszy efekt pojedynczego leku wykazywał artesunat. Co ważne, gdy dwa leki były łączone w kilku umiarkowanych i wyższych parach dawek, działały synergistycznie: razem zabijały więcej komórek i silniej hamowały wzrost niż wynikałoby to z prostego dodania ich indywidualnych efektów. Kombinacja zwiększała też odsetek komórek poddających się apoptozie w porównaniu z każdym lekiem z osobna. Przy niższych dawkach jednak leki czasami wzajemnie sobie przeszkadzały, co podkreśla, że staranny dobór dawek będzie kluczowy, jeśli strategia ta ma trafić do kliniki.
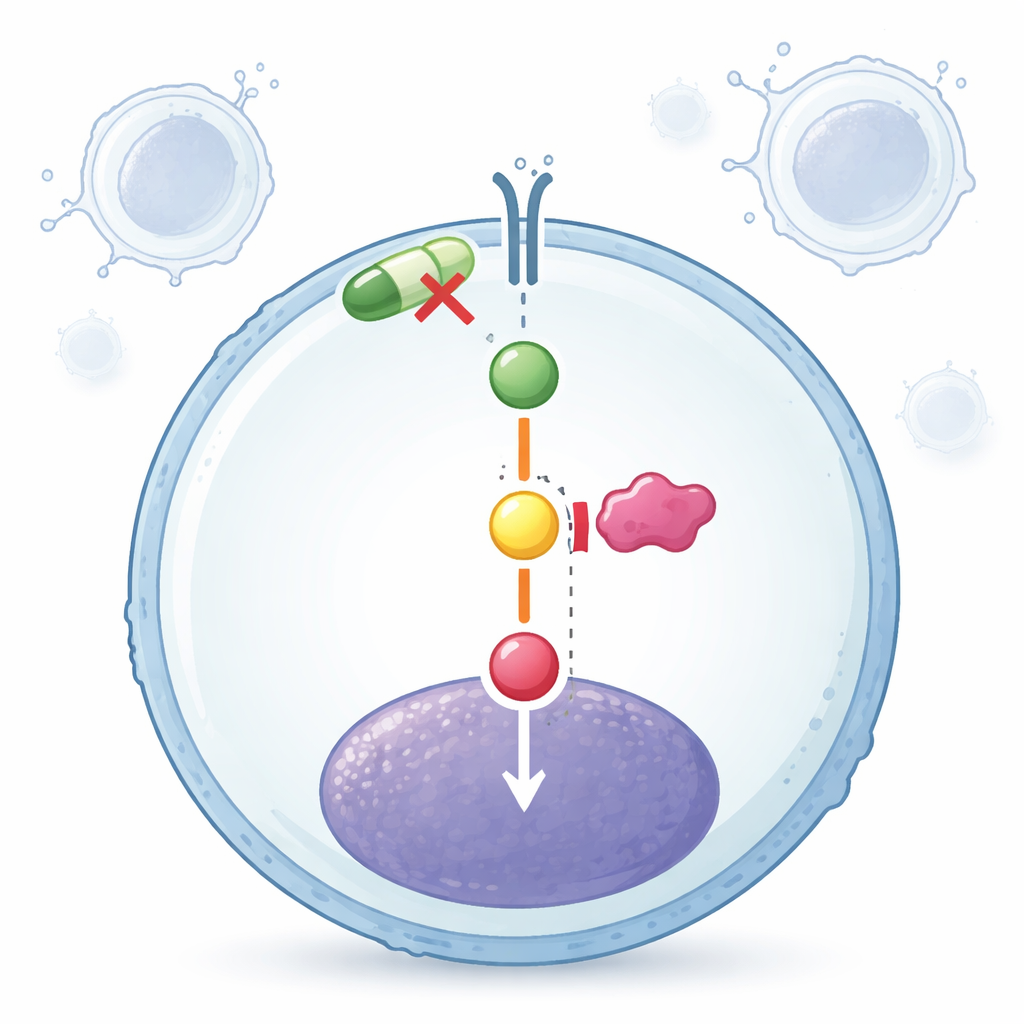
Uciszanie wewnętrznej rozmowy nowotworu
Patrząc do wnętrza komórek, naukowcy odkryli, że całkowita ilość kluczowych białek szlaku — JAK2 i STAT5 — pozostała w przybliżeniu taka sama po leczeniu. Zmienił się ich stan aktywacji. Oba leki, pojedynczo, a szczególnie razem, zmniejszały poziomy ufosforylowanych (włączonych) form tych białek, skutecznie ściszając sygnał wzrostu bez zmiany ilości białek produkowanych przez komórkę. Artesunat i ruxolitinib tłumiły też pewne zapalne mediatory powiązane z tym szlakiem. Autorzy sugerują, że artesunat działa głównie na białka po ich syntezie, podczas gdy ruxolitinib bezpośrednio blokuje aktywność kinaz JAK, a uderzenie w różne punkty tego samego szlaku tłumaczy wzmocniony efekt ich połączenia.
Co to może oznaczać dla pacjentów
Na razie wyniki pochodzą wyłącznie z hodowli komórek białaczkowych i niewielkiego zestawu próbek tkankowych od pacjentów, a nie z badań klinicznych na ludziach. Mimo to praca przesyła jasny komunikat dla szerokiego odbiorcy: połączenie ponownie wykorzystanego leku przeciwmalarycznego z ukierunkowanym inhibitorem sygnału może skuteczniej wyłączyć kluczowy szlak wzrostu w komórkach białaczki T niż którykolwiek z leków samodzielnie. Poprzez selektywne wyłączanie wewnętrznych instrukcji nowotworu dotyczących wzrostu i przeżycia, ta strategia zapowiada przyszłość, w której leczenie może być zarówno skuteczniejsze, jak i potencjalnie mniej uciążliwe niż obecna chemioterapia. Aby trafić do łóżek pacjentów, podejście to musi jednak zostać przetestowane w modelach zwierzęcych, rozszerzone na różne typy komórek białaczkowych i starannie ocenione w badaniach klinicznych, by potwierdzić jego bezpieczeństwo i rzeczywiste korzyści.
Cytowanie: Yuan, Y., Li, Y., Li, J. et al. Combination of artesunate and ruxolitinib suppresses T cell leukemia/lymphoma proliferation via the JAK STAT pathway. Sci Rep 16, 8354 (2026). https://doi.org/10.1038/s41598-026-39393-8
Słowa kluczowe: ostra limfoblastyczna białaczka T‑komórkowa, sygnalizacja JAK‑STAT, artesunat, ruxolitinib, ukierunkowana terapia skojarzona