Clear Sky Science · pl
Wstępna analiza wyników długoterminowej prognozy po zmodyfikowanej rekonstrukcji bajpasu zewnątrzczaszkowo–wewnątrzczaszkowego u dorosłych z niedokrwienną chorobą moyamoya
Dlaczego to badanie operacji mózgu ma znaczenie
Choroba moyamoya to rzadka dolegliwość, w której kluczowe naczynia krwionośne u podstawy mózgu stopniowo się zwężają lub zamykają, co naraża pacjentów na wysoki ryzyko udaru oraz zaburzeń myślenia i pamięci. Lekarze mogą próbować przekierować przepływ krwi chirurgicznie, lecz istnieje więcej niż jedna metoda, i nie było jasne, która lepiej chroni mózg na dłuższą metę. W tym badaniu śledzono dorosłych z niedokrwienną (o obniżonym przepływie krwi) postacią moyamoya przez pięć lat, aby sprawdzić, czy bardziej złożona operacja „łączona” bajpasu utrzyma ich w lepszym zdrowiu niż prostszy zabieg pośredni.
Choroba stojąca za „obłoczkiem dymu”
W chorobie moyamoya główne tętnice dostarczające krew do mózgu stopniowo ulegają zwężeniu lub zatykaniu. W ramach kompensacji mózg wytwarza splot drobnych naczyń zapasowych, który na angiogramie przypomina obłoczek dymu — stąd japońska nazwa „moyamoya”. Te kruche obejścia często nie wystarczają, dlatego pacjenci mogą doświadczać nawracających przemijających ataków niedokrwiennych, pełnych udarów lub krwotoków mózgowych. Same leki zwykle nie przywracają przepływu, gdy badania obrazowe wykazują wyraźne zaburzenia krążenia. Chirurdzy próbują więc tworzyć nowe drogi dla krwi, albo zszywając tętnicę skóry głowy bezpośrednio z tętnicą mózgową, albo układając tkanki bogate w krew na powierzchni mózgu i oczekując, że wyrosną nowe naczynia.
Dwie różne objazdowe trasy, które odżywiają mózg
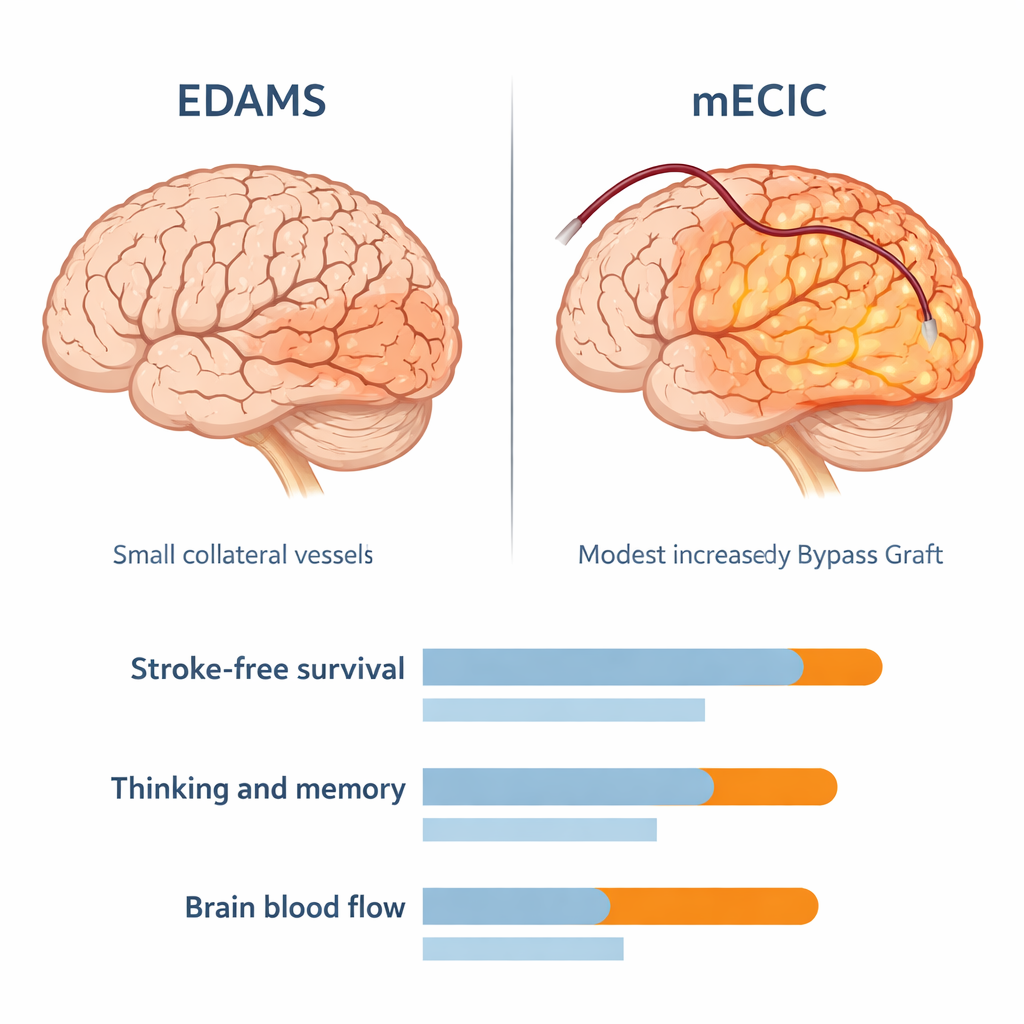
Badanie porównało dwie strategie chirurgiczne u 50 dorosłych, których głównym problemem był zbyt mały przepływ krwi do mózgu, a nie krwawienie. Jedna grupa przeszła „łączoną” zmodyfikowaną rewaskularyzację zewnątrzczaszkowo–wewnątrzczaszkową (mECIC), w której zdrowa tętnica ze skóry głowy była zszywana bezpośrednio do powierzchniowej tętnicy mózgu, a jednocześnie na mózg układano tkanki sprzyjające wzrostowi dodatkowych naczyń. Druga grupa przeszła metodę pośrednią zwaną EDAMS, która opiera się głównie na stopniowym wyrastaniu nowych naczyń obocznych bez bezpośredniego połączenia tętnica–tętnica. Wszyscy pacjenci mieli przed zabiegiem wyraźne objawy zmniejszonego perfuzji mózgu w badaniach CT i byli obserwowani przez 60 miesięcy za pomocą badań klinicznych, testów poznawczych i powtarzanych badań obrazowych.
Życie po operacji: udary, samodzielność i funkcje poznawcze
W ciągu pięciu lat obserwacji obie operacje przyniosły korzyść, ale zabieg łączony okazał się skuteczniejszy. Prawie 9 na 10 pacjentów w grupie mECIC żyło samodzielnie lub z niewielką niepełnosprawnością, w porównaniu z około 6 na 10 w grupie EDAMS. Nawracające udary i przemijające ataki zdarzały się rzadziej po mECIC, a krzywe przeżycia statystycznie wykazywały, że pacjenci po zabiegu łączonym dłużej pozostawali bez udaru. Funkcje myślowe i pamięć, oceniane standardowym testem przesiewowym, poprawiły się w obu grupach, ale pacjenci po zabiegu łączonym średnio zyskali około trzech dodatkowych punktów w porównaniu z osobami po procedurze pośredniej — dowód, że przywrócenie silniejszego przepływu krwi może pomóc mózgowi się odbudować, nie tylko przetrwać.
Jak zmienił się przepływ krwi w mózgu
Skany perfuzji CT wykonane pięć lat po operacji wyjaśniły, dlaczego wyniki się różniły. Obie grupy wykazały poprawę krążenia w porównaniu z okresem przed zabiegiem, ale grupa mECIC miała wyraźnie silniejszą poprawę. Średnio przepływ krwi przez zajętą tkankę mózgową był wyższy, a czas dotarcia i przejścia krwi przez tę tkankę krótszy u pacjentów z bajpasem łączonym. Innymi słowy, ich mózgi otrzymywały więcej krwi, bardziej efektywnie. Co ważne, odsetek powikłań — takich jak nowe udary, krwawienia czy napady padaczkowe bezpośrednio po zabiegu — był podobny w obu grupach, co sugeruje, że przy starannej kontroli ciśnienia krwi i technice chirurgicznej bardziej złożona operacja nie wiązała się z większym ryzykiem w tej kohorcie.
Co to może znaczyć dla pacjentów
Dla dorosłych żyjących z niedokrwienną chorobą moyamoya wczesne dowody sugerują, że łączony bajpas bezpośrednio–pośredni może zapewnić trwalsze i solidniejsze obejście przepływu krwi niż sama metoda pośrednia. Pacjenci poddani zabiegowi mECIC częściej unikali kolejnych udarów, zachowali funkcjonalną samodzielność i odzyskali część sprawności poznawczej w ciągu pięciu lat. Badanie jest stosunkowo niewielkie i pochodzi z jednego wyspecjalizowanego ośrodka, więc potrzebne są większe próby. Jednak u pacjentów spełniających kryteria anatomiczne wyniki te wspierają rozważenie zabiegu łączonego jako obiecującej opcji lepszej długoterminowej ochrony mózgu.
Cytowanie: Zhang, W., Liu, J., Li, C. et al. Preliminary analysis of long-term prognosis outcomes of modified extracranial-intracranial bypass reconstruction for adult ischemic moyamoya disease. Sci Rep 16, 7405 (2026). https://doi.org/10.1038/s41598-026-39116-z
Słowa kluczowe: choroba moyamoya, operacja bajpasu mózgu, udar niedokrwienny, przepływ krwi w mózgu, odbudowa funkcji poznawczych