Clear Sky Science · pl
Identyfikacja in silico inhalowalnych małocząsteczkowych antagonistów IL-33/ST2 dla ciężkich endotypów astmy typu 2 wysokiego
Dlaczego to ma znaczenie dla oddychania
Dla milionów osób z ciężką astmą nawet nowoczesne inhalatory i zaawansowane zastrzyki mogą nie zapewniać pełnej ulgi, pozostawiając je bez tchu i narażone na niebezpieczne ataki. W tym badaniu sprawdzono, czy znane, przypominające tabletki leki można przeprojektować, by działały jako terapie wziewne blokujące jeden z wczesnych „alarmów” astmy w płucach. Korzystając wyłącznie z symulacji komputerowych, naukowcy poszukiwali małych cząsteczek, które mogłyby dopasować się do kluczowego receptora zaangażowanego w ciężką, alergicznie napędzaną astmę, tworząc podstawy do przyszłych testów laboratoryjnych, a nie gotowego leku.
System alarmowy w astmatycznych płucach
Ciężka astma typu 2 wysokiego charakteryzuje się nadreaktywną odpowiedzią immunologiczną, która wypełnia drogi oddechowe śluzem i komórkami zapalnymi, zwęża oskrzela i z czasem uszkadza strukturę płuc. Głównym spustem jest białko zwane IL-33, uwalniane przez zestresowane komórki wyściełające drogi oddechowe. IL-33 przyłącza się do receptora nazwanego ST2 na różnych komórkach odpornościowych, które następnie uwalniają silne mediatory napędzające cechy astmy, takie jak świsty, zaostrzenia i długotrwałe przebudowywanie dróg oddechowych. Ponieważ wyższa aktywność osi IL-33/ST2 wiąże się z gorszymi objawami i częstszymi atakami, ST2 stał się atrakcyjnym celem upstream: zablokuj ST2 i możesz jednocześnie wyciszyć wiele sygnałów zapalnych docelowo.
Od przeciwciał do leków w stylu codziennym
Obecne terapie ciężkiej astmy często wykorzystują wstrzykiwane przeciwciała, które wychwytują białka zapalne we krwi lub blokują ich receptory. Choć skuteczne u niektórych pacjentów, leki biologiczne są kosztowne, podaje się je w formie iniekcji i koncentrują się głównie na sygnałach dalszych w szlaku. W przeciwieństwie do nich leki małocząsteczkowe — bardziej przypominające tradycyjne tabletki czy inhalatory — mogłyby być produkowane masowo, łatwe w przechowywaniu i potencjalnie dostarczane bezpośrednio do płuc. Wyzwanie polega na tym, że ST2 wiąże IL-33 poprzez szeroki interfejs białko–białko, który trudniej zaburzyć małym związkom niż tydzień, głęboki kieszeń enzymu. Autorzy zwrócili się więc do wysokorozdzielczych danych strukturalnych kompleksu ST2–IL-33 i nowoczesnych narzędzi in silico, aby sprawdzić, czy któryś z znanych leków przeciwzapalnych mógłby niespodziewanie zablokować część tego interfejsu.
Przeszukiwanie powierzchni receptora komputerowo
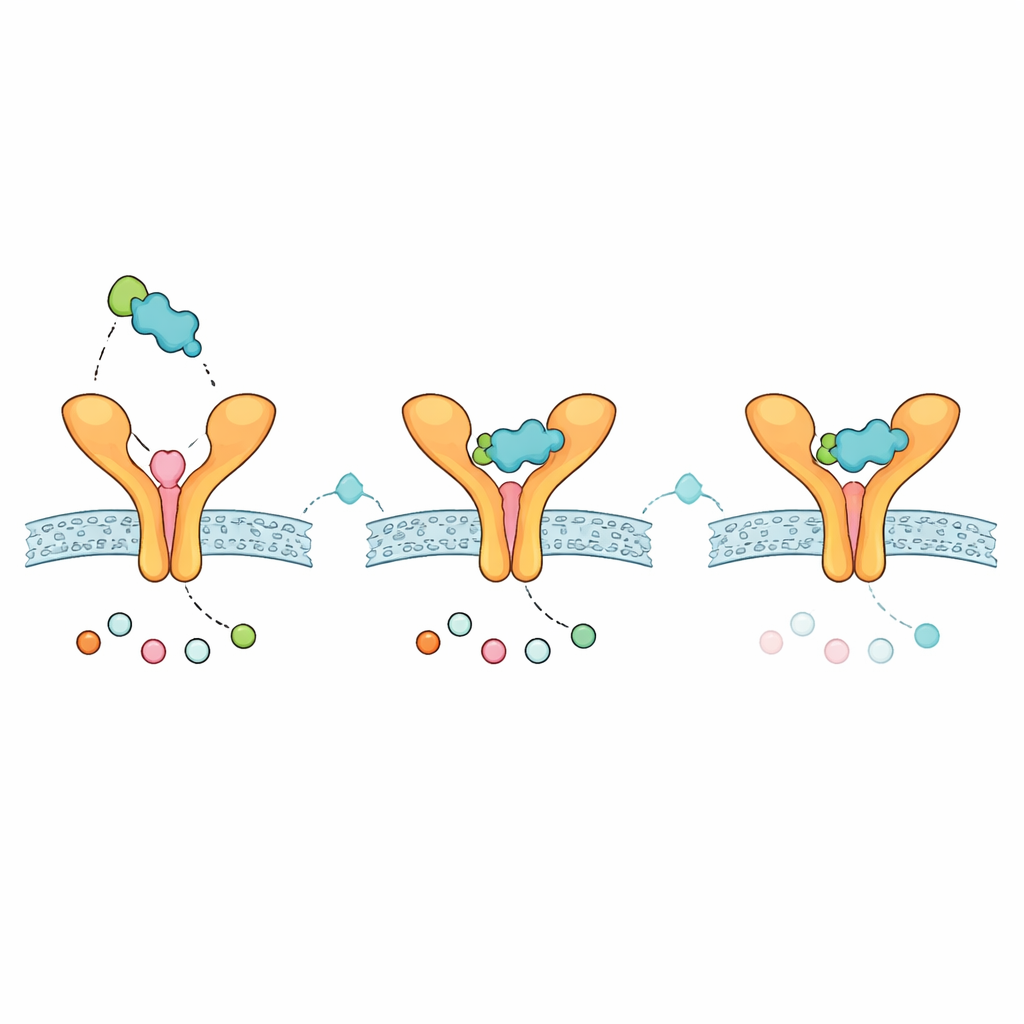
Korzystając ze struktury krystalicznej ludzkiego ST2 związanej z IL-33, zespół najpierw usunął IL-33, aby odsłonić powierzchnię wiążącą receptora, i użył programu do wykrywania kieszeni, by wskazać najbardziej obiecujący region do osadzenia małocząsteczkowego liganda. Następnie wybrali dziesięć klinicznie istotnych małych molekuł już stosowanych w astmie lub powiązanych chorobach immunologicznych — takich jak blokery leukotrienów Montelukast i Zafirlukast, pochodne talidomidu modulujące układ odpornościowy oraz inhibitory JAK — oraz wcześniej zgłoszoną cząsteczkę ukierunkowaną na ST2 jako punkt odniesienia. Przy użyciu oprogramowania do dokowania wirtualnego każdą związek pozycjonowano tysiące razy na powierzchni ST2, a najlepsze pozy oceniano pod kątem przewidywanej siły wiązania. Zafirlukast wysunął się na czoło jako najwyżej oceniany szkielet, nieco przewyższając Montelukast i znanego komparatora ukierunkowanego na ST2.
Dostrajanie prowadzącej cząsteczki na ekranie
Ponieważ Zafirlukast wykazał najbardziej obiecujące połączenie przewidywanego wiązania i ogólnie korzystnych właściwości lekomimetycznych, autorzy użyli narzędzia projektowego wspieranego przez SI, aby stworzyć zmodyfikowaną wersję tej cząsteczki. Celem było zachowanie jej zdolności do wiązania ST2 przy jednoczesnym poprawieniu przewidywanego profilu bezpieczeństwa. Przeprojektowany analog miał bardzo podobny wynik dokowania i w modelach in silico przewidziano jego mniejszą toksyczność. Szczegółowe mapy kontaktów sugerowały, że zarówno związek rodzicielski, jak i zmodyfikowany dotykają kilku tych samych aminokwasów ST2, które normalnie kontaktują się z IL-33, co sugeruje, że zajmują funkcjonalnie istotne części interfejsu. Rozszerzone symulacje dynamiki molekularnej — pół mikrosekundy wirtualnego ruchu w wodzie i soli — pokazały, że receptor i ligand pozostają elastyczne, a mała cząsteczka próbuje różnych pozycji wzdłuż powierzchni zamiast sztywnego zakleszczenia. Obliczenia energii interakcji w czasie wskazywały na znaczące, lecz dynamiczne wiązanie, zgodne z modelem związku sondującego stosunkowo płaską powierzchnię białko–białko.
Wskazówki, jak mógłby się zachowywać przyszły inhalator
Aby zbadać, czy zmodyfikowany Zafirlukast mógłby realnie funkcjonować jako lek, zespół przeprowadził standardowe obliczeniowe testy dotyczące wchłaniania, dystrybucji, metabolizmu, wydalania i toksyczności. Analog spełnił powszechne reguły „drug‑likeness” dla leków doustnych, wykazywał umiarkowany rozmiar i lipofilowość oraz przewidywano, że nie przeniknie do mózgu — cechy, które mogą być korzystne dla terapii ukierunkowanej na płuca z ograniczonymi ogólnoustrojowymi efektami ubocznymi. Szacunki rozpuszczalności różniły się w zależności od modelu, co sugeruje konieczność starannej formulacji, szczególnie dla dróg podania innych niż doustne, takich jak inhalacja. Związek prawdopodobnie także wchodzi w interakcje z pewnymi enzymami wątrobowymi, co oznacza, że potencjalne interakcje lek–lek trzeba będzie uwzględnić, jeśli kiedykolwiek miałby być stosowany równocześnie z innymi lekami.
Co naprawdę pokazuje ta praca
Zamiast dostarczać nowego leku na astmę, to badanie przedstawia krok po kroku strategię obliczeniową znajdowania i udoskonalania małych cząsteczek, które mogą zakłócać system alarmowy IL-33/ST2 na powierzchni komórek dróg oddechowych. Wyróżnia Zafirlukast i jego zoptymalizowany przez SI odpowiednik jako prawdopodobne punkty wyjścia do eksperymentów laboratoryjnych, pokazując, że mogą zajmować kluczowe części interfejsu ST2 i mają szeroko akceptowalne przewidywane właściwości bezpieczeństwa i zgodne z lekami. Jednak wszystkie dowody są wirtualne: praca nie dowodzi, że te cząsteczki blokują wiązanie IL-33 z ST2, tłumią sygnalizację zapalną ani pomagają pacjentom łatwiej oddychać. Odpowiedzi na te pytania będą wymagać testów biochemicznych, badań komórkowych, modeli zwierzęcych i ostatecznie badań klinicznych. Na razie badanie oferuje obliczeniową mapę drogową i krótką listę kandydatów dla naukowców dążących do przekształcenia wewnętrznego alarmu astmy w praktyczny, wziewny cel terapeutyczny.
Cytowanie: Sun, G., Liu, Q., Yu, M. et al. In Silico identification of inhalable small-molecule IL-33/ST2 antagonists for severe type-2-high asthma endotypes. Sci Rep 16, 7996 (2026). https://doi.org/10.1038/s41598-026-39027-z
Słowa kluczowe: ciężka astma, szlak IL-33 ST2, małocząsteczkowi antagoniści, projektowanie leków in silico, terapie wziewne