Clear Sky Science · pl
BUB1 promuje cechy komórkowe podobne do komórek macierzystych i pełni rolę biomarkera diagnostycznego raka płuca
Dlaczego niektóre raki płuca wracają
Rak płuca często nawraca lub jest oporny na leczenie nawet po operacji, chemioterapii czy lekach celowanych. Główną przyczyną jest mała, lecz niebezpieczna grupa komórek o właściwościach podobnych do komórek macierzystych, które potrafią odtworzyć nowotwór i opierać się terapii. W niniejszym badaniu skupiono się na białku o nazwie BUB1 i pokazano, że pomaga ono komórkom raka płuca zachowywać się jak te uporczywe „nasiona”. Praca sugeruje, że BUB1 może być wykorzystany do lepszego wykrywania raka płuca, przewidywania gorszego przebiegu choroby u niektórych pacjentów oraz opracowania nowych terapii uderzających u podstaw guza. 
Ukryte nasiona w guzie płuca
Nie wszystkie komórki nowotworowe są równie groźne. Część z nich zachowuje się jak komórki macierzyste: potrafią się odnawiać, przetrwać niekorzystne warunki i wznowić wzrost guza po leczeniu. Autorzy wykorzystali obszerne bazy genetyczne obejmujące setki osób z dwiema powszechnymi postaciami niedrobnokomórkowego raka płuca — gruczolakorakiem i rakiem płaskonabłonkowym — aby poszukać genów powiązanych z tymi cechami podobnymi do komórek macierzystych. Stosując analizy sieciowe, zidentyfikowali grupy genów, których aktywność zmieniała się zgodnie z numerycznym wskaźnikiem „stemness” (macierzystości). Spośród kilku kandydatów BUB1 wyróżnił się jako centralny czynnik wielokrotnie powiązany z cechami macierzystymi w guzach płuca.
Marker, który się wyróżnia w raku płuca
Zespół następnie sprawdził, jak silnie BUB1 jest włączony w nowotworach w porównaniu z tkankami normalnymi. W wielu typach nowotworów, a szczególnie w obu głównych podtypach raka płuca, poziomy BUB1 były konsekwentnie wyższe niż w próbkach nie-nowotworowych. Wzoriec ten potwierdzono, używając wielu niezależnych publicznych zbiorów danych oraz rzeczywistych próbek pacjentów ze szpitala, gdzie zarówno aktywność genu, jak i ilość białka BUB1 były podwyższone w tkance nowotworowej. Gdy badacze oceniali, jak dobrze poziomy BUB1 rozróżniają próbki nowotworowe od nienowotworowych za pomocą standardowych krzywych diagnostycznych, BUB1 wykazał wysoką trafność, czułość i swoistość — co sugeruje, że mógłby stać się użytecznym markerem laboratoryjnym do wykrywania raka płuca.
Wskazówka, kto ma gorsze rokowania
BUB1 pomógł także wyjaśnić różnice w wynikach leczenia pacjentów. Osoby z gruczolakorakiem płuca, których guzy miały niższe poziomy BUB1, miały tendencję do dłuższego przeżycia i dłuższego czasu wolnego od nawrotu w porównaniu z tymi o wyższych poziomach. Modele statystyczne uwzględniające wiek, płeć i stadium guza nadal wykazywały, że BUB1 jest niezależnym predyktorem gorszego rokowania w gruczolakoraku, choć nie w raku płaskonabłonkowym. Oznacza to, że przynajmniej dla jednego głównego podtypu raka płuca pomiar BUB1 mógłby pomóc lekarzom oszacować ryzyko i precyzyjniej dostosować intensywność leczenia.
Wyłączenie BUB1 osłabia korzenie guza
Aby sprawdzić, czy BUB1 jest jedynie markerem, czy faktycznie napędza zachowania podobne do komórek macierzystych, badacze obniżyli jego poziomy w liniach komórkowych raka płuca hodowanych w laboratorium. Po wyciszeniu BUB1 komórki tworzyły mniej i mniejsze wolno pływające sfery, co jest znamienne dla wzrostu o charakterze macierzystym. Kluczowe cząsteczki często związane z komórkami macierzystymi również uległy obniżeniu. Jednocześnie osłabione zostały sygnały związane z cząsteczką IL-17, będącą elementem ścieżki zapalnej. Blokowanie IL-17 wraz z obniżeniem BUB1 jeszcze bardziej zmniejszało cechy macierzyste, co sugeruje, że te dwie drogi współdziałają w utrzymaniu najbardziej odpornych komórek nowotworowych. Badanie analizowało także związek poziomów BUB1 z infiltracją komórek odpornościowych w guzach, sugerując, że to białko może wpływać na interakcje między układem odpornościowym a nowotworem. 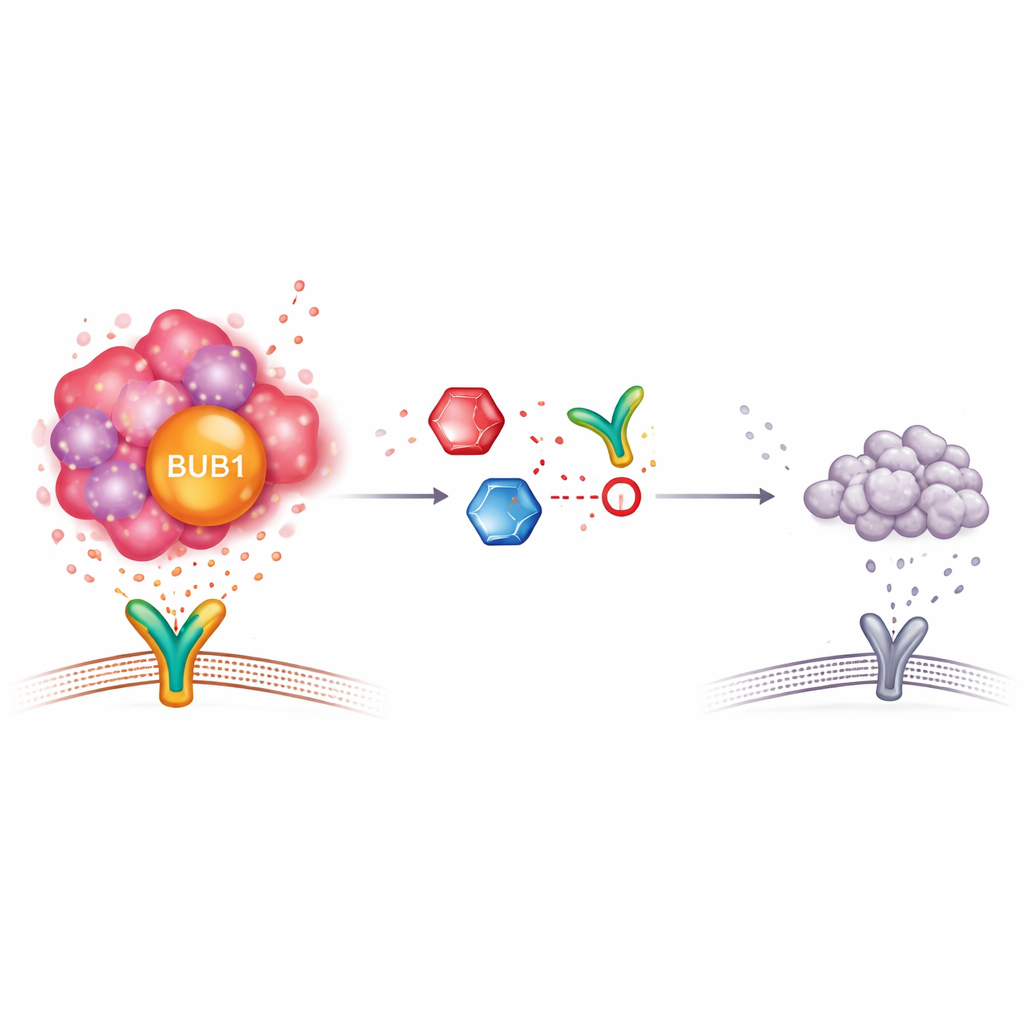
Nowe pomysły na leki z użyciem znanych związków
Ponieważ BUB1 wydaje się tak centralny, autorzy przeszukali istniejące bazy chemiczne w poszukiwaniu związków, które mogłyby się z nim wiązać i go hamować. Korzystając z symulacji dokowania komputerowego, zidentyfikowali trzy substancje — kwercetynę, kryptolepinę i etopozyd — które stabilnie pasują do struktury białka BUB1, przy czym kwercetyna wykazała najsilniejsze przewidywane wiązanie. Wszystkie trzy mają już opisane aktywności przeciwnowotworowe w innych kontekstach, co może przyspieszyć przyszłe badania. Pomysł polega na tym, że połączenie środków celujących w BUB1 z blokadą IL-17 lub standardowymi terapiami mogłoby pozbawić guzy ich macierzystego rdzenia i uczynić leczenie trwalszym.
Co to oznacza dla pacjentów
Mówiąc prosto, praca ta dowodzi, że BUB1 jest jednocześnie lampką ostrzegawczą i przełącznikiem kontrolnym w raku płuca. Wysokie jego poziomy sygnalizują guzy bardziej przypominające komórki macierzyste, trudniejsze do leczenia i bardziej skłonne do nawrotu, szczególnie w gruczolakoraku płuca. Eksperymentalne obniżenie BUB1 sprawia, że komórki nowotworowe stają się mniej macierzyste i mniej zdolne do formowania nowych skupisk guza, zwłaszcza w połączeniu z blokadą sygnałów IL-17. W sumie wyniki te wskazują na BUB1 jako obiecujące narzędzie do wcześniejszej i dokładniejszej diagnostyki, do oceny, którzy pacjenci wymagają agresywniejszej terapii, oraz jako potencjalny cel dla nowych leków mających zapobiegać nawrotom przez atakowanie najbardziej opornych komórek u ich źródła.
Cytowanie: Liu, M., Zhu, S., Zheng, Q. et al. BUB1 promotes cell stem-like properties and serves as a diagnostic biomarker for lung cancer. Sci Rep 16, 8572 (2026). https://doi.org/10.1038/s41598-026-38997-4
Słowa kluczowe: rak płuca, komórki nowotworowe macierzyste, BUB1, biomarkery, terapia ukierunkowana