Clear Sky Science · pl
Randomyzowane badanie pilotażowe kamrelizumabu z lub bez autologicznych komórek cytokinowo‑indukowanych zabójców w opornym jasnokomórkowym raku nerki
Nowe nadzieje dla trudnego w leczeniu raka nerki
Dla osób z zaawansowanym rakiem nerki, który przestał reagować na standardowe leki, opcje terapeutyczne są ograniczone i przerażająco nieliczne. To badanie bada obiecujący sposób wzmocnienia własnej obrony organizmu poprzez połączenie nowoczesnego leku immunoterapeutycznego z personalizowaną infuzją aktywowanych komórek odpornościowych, dając wgląd w możliwy kształt przyszłej opieki nad takimi pacjentami.
Dlaczego ten nowotwór jest tak trudny
Jasnokomórkowy rak nerki jest najczęstszym typem raka nerki. Wielu pacjentów żyje dziś dłużej dzięki lekom, które ograniczają ukrwienie guza, oraz dzięki leków blokujących punkty kontrolne, które pomagają układowi odpornościowemu rozpoznawać raka. Jednak niektóre guzy ostatecznie znajdują sposoby na ominięcie tych terapii i nadal rosną. Na tym etapie lekarze pilnie potrzebują opcji, które mogą jeszcze bardziej pobudzić układ odpornościowy, nie powodując przy tym nieakceptowalnych skutków ubocznych.
Wykorzystanie własnych komórek pacjenta jako wsparcia
W tym badaniu naukowcy sprawdzali, czy połączenie leku blokującego punkt kontrolny kamrelizumabu z „wyszkolonymi” komórkami odpornościowymi pacjenta może poprawić wyniki. Kamrelizumab działa poprzez blokowanie molekularnego hamulca o nazwie PD‑1, którego guzy używają do wyciszania atakujących limfocytów T. Dodatkowa terapia, zwana komórkami zabójczymi indukowanymi cytokinami (CIK), polega na pobraniu krwi pacjenta, namnażaniu i aktywowaniu określonych białych krwinek w laboratorium, a następnie przetoczeniu tych „naenergetyzowanych” komórek z powrotem do krwiobiegu. Pomysł polega na tym, że kamrelizumab zwalnia hamulce, podczas gdy komórki CIK pełnią rolę świeżych żołnierzy, wnikają w guz i pomagają przekształcić „zimne”, tłumiące środowisko w „gorące”, przygotowane do ataku. 
Co wykazało małe badanie
Do badania włączono 21 osób z zaawansowanym jasnokomórkowym rakiem nerki, u których choroba pogorszyła się pomimo wcześniejszych terapii. Pacjenci zostali losowo przydzieleni do otrzymywania albo samego kamrelizumabu, albo kamrelizumabu plus powtarzane infuzje komórek CIK. Ponieważ badanie przerwano wcześniej — udało się zrekrutować tylko około jednej trzeciej planowanej liczby uczestników — jego wyniki należy traktować jako eksploracyjne, a nie rozstrzygające. Mimo to liczby były zachęcające: ponad połowa pacjentów otrzymujących terapię łączoną doświadczyła istotnego zmniejszenia guzów, w porównaniu z około czterema na dziesięć w grupie leczonej samym lekiem. Jeden mężczyzna w grupie skojarzonej miał wszelkie oznaki aktywnego raka znikające w specjalistycznych badaniach obrazowych i pozostał przy życiu w dobrej jakości życia długo po tym, jak leczenie musiało zostać przerwane z powodu zapalenia płuc.
Sygnały dłuższej kontroli, z zastrzeżeniami
Gdy badacze analizowali, jak długo choroba pozostawała pod kontrolą i jak długo żyli pacjenci, osoby otrzymujące jednocześnie kamrelizumab i komórki CIK wydawały się wypadać lepiej. Średnio pacjenci z grupy kombinowanej mieli ponad dwa lata do momentu wyraźnego pogorszenia choroby, w porównaniu z mniej niż rokiem u osób leczonych samym kamrelizumabem. Przeżycie ogólne również wyglądało nieco korzystniej w grupie kombinowanej, ale badanie było zbyt małe, by stwierdzić na pewno, że te różnice nie są przypadkowe. Obserwowane skutki uboczne — takie jak drobne zmiany naczyniowe skóry, zaburzenia tarczycy, zmęczenie i rzadkie zapalenie płuc — były przeważnie łagodne do umiarkowanych i były zgodne z tym, co lekarze już wiedzą o kamrelizumabie; dodanie komórek CIK nie zwiększyło wyraźnie ryzyka leczenia. 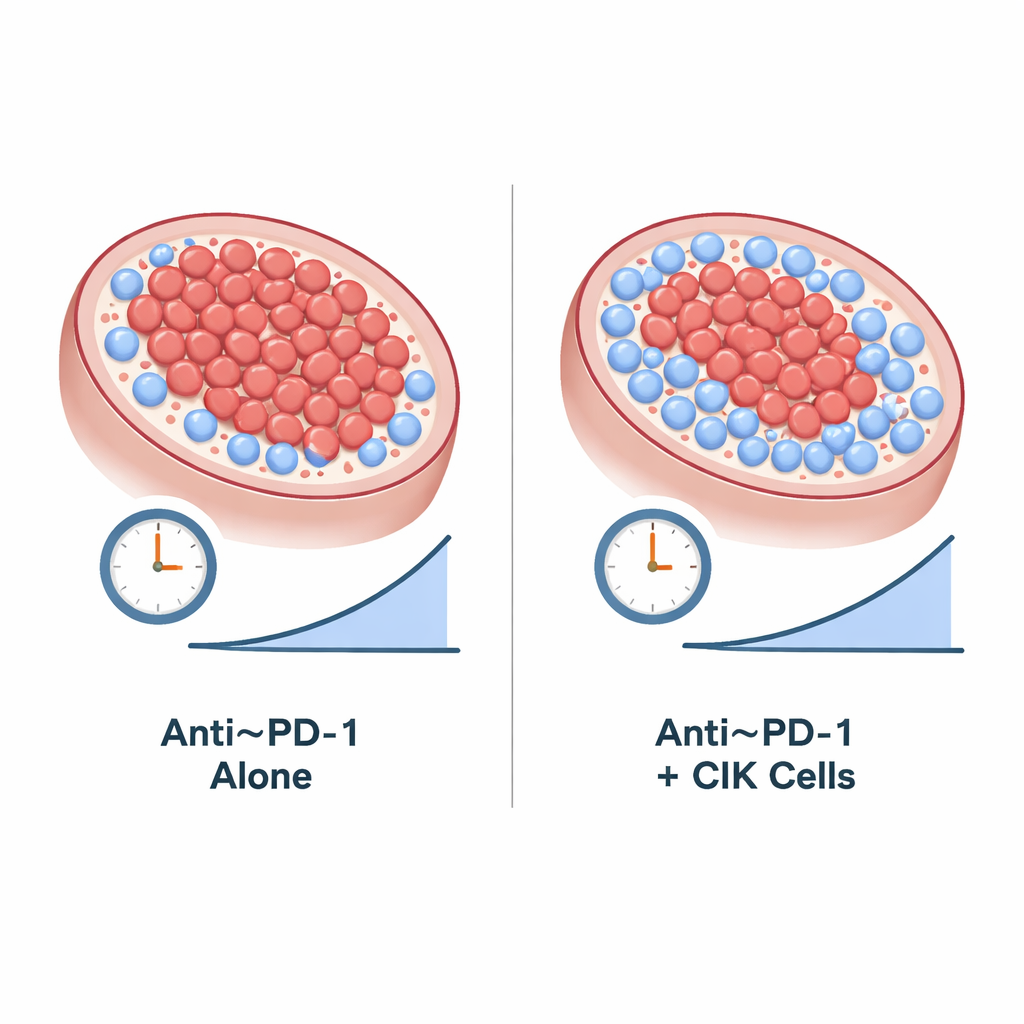
Wskazówki płynące z układu odpornościowego
Zespół pobierał też próbki krwi od niektórych pacjentów, by szukać wczesnych oznak, kto może skorzystać najbardziej z tego podejścia. Skoncentrowano się na limfocytach CD8, kluczowej klasie „zabójczych” komórek odpornościowych, i mierzono, ile z nich wykazywało marker PD‑1 przed leczeniem. Pacjenci, których komórki zabójcze miały na początku wyższy poziom PD‑1, mieli tendencję do lepszej odpowiedzi, a odsetek komórek PD‑1 dodatnich zwykle spadał po rozpoczęciu terapii — wzorce, które mogą odzwierciedlać ożywienie wyczerpanych komórek odpornościowych. Ponieważ testowano tylko niewielką liczbę pacjentów, te wskazówki wymagają potwierdzenia w większych, bardziej szczegółowych badaniach.
Co to oznacza dla pacjentów
Na razie podejście łączone należy traktować jako strategię eksperymentalną, a nie nowy standard opieki. Badanie było zbyt małe, by udowodnić, że dodanie komórek CIK do kamrelizumabu rzeczywiście wydłuża życie, a obecne terapie pierwszego rzutu w raku nerki już łączą leki immunologiczne z pigułkami ukierunkowanymi na naczynia krwionośne guza. Mimo to praca pokazuje, że pobranie, namnażanie i ponowne przetoczenie własnych komórek odpornościowych pacjenta obok leku blokującego punkt kontrolny jest wykonalne, wydaje się bezpieczne i może przynieść dodatkową korzyść u osób, których choroba opierała się innym opcjom. Potrzebne będą większe, starannie zaprojektowane badania, aby ustalić, czy ta „podwójna stymulacja” immunoterapeutyczna może stać się niezawodnym nowym orężem przeciw zaawansowanemu rakowi nerki.
Cytowanie: Li, S., Qin, J., Sun, Q. et al. Randomized pilot study of camrelizumab with or without autologous cytokine-induced killer cells in refractory clear cell renal cell carcinoma. Sci Rep 16, 7768 (2026). https://doi.org/10.1038/s41598-026-38881-1
Słowa kluczowe: rak nerki, immunoterapia, inhibitor punktu kontrolnego, terapia komórkowa, kamrelizumab