Clear Sky Science · pl
Inhibicja punktów kontrolnych odporności zwiększa antygenowo-specyficzną odpowiedź komórek T w raku głowy i szyi
Nakierowanie odporności organizmu przeciw rakowi głowy i szyi
Nowotwory głowy i szyi pozostają trudne do leczenia, a nawet silne nowe immunoterapie pomagają tylko niewielkiej części pacjentów. Badanie to bada obiecującą koncepcję: nauczyć komórki odpornościowe lepiej rozpoznawać sygnały specyficzne dla raka, a następnie uwolnić te komórki od molekularnych „hamulców”, aby mogły skuteczniej atakować guzy. Dla osób chorych lub zagrożonych rakiem głowy i szyi praca ta wskazuje drogę do przyszłych szczepionek i kombinacji leków, które mogłyby uczynić obecne terapie mocniejszymi i dłużej skutecznymi.
Dlaczego obecna immunoterapia działa u tak niewielu
Współczesna immunoterapia przeciwnowotworowa często celuje w białka zwane punktami kontrolnymi odporności, które działają jak hamulce dla komórek T — białych krwinek zdolnych niszczyć guzy. W płaskonabłonkowym raku głowy i szyi (HNSCC) stosuje się już leki blokujące punkt kontrolny PD-1, takie jak niwolumab czy pembrolizumab. Jednak korzyść odnosi tylko około 20% pacjentów, a wiele nowotworów ostatecznie postępuje. Autorzy postanowili zrozumieć, w kontrolowanych warunkach laboratoryjnych, jak blokada PD-1 i pokrewnych punktów kontrolnych wpływa na komórki T uczone rozpoznawać markery nowotworowe oraz czy łączenie kilku leków blokujących punkty kontrolne daje coś więcej niż sama blokada PD-1.
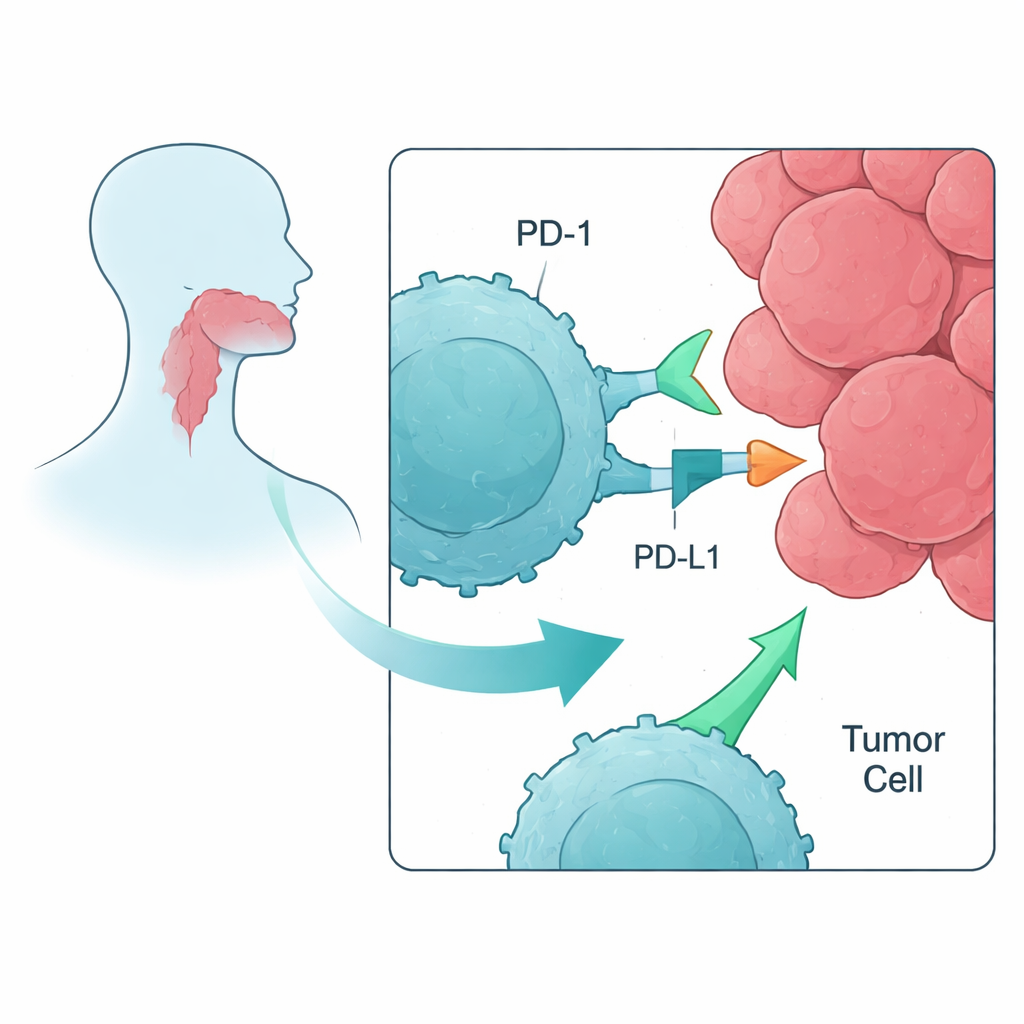
Nauczanie komórek odpornościowych rozpoznawania celów nowotworowych
Naukowcy rozpoczęli od komórek krwi zdrowych ochotników, a nie od pacjentów, aby modelować, jak mniej uszkodzony układ odpornościowy mógłby reagować we wczesnej chorobie. Wyizolowali obwodowe mononuklearne komórki krwi, które obejmują komórki T, i narażali je na krótkie fragmenty białek — peptydy — pobrane z antygenów związanych z nowotworem, często występujących w rakach głowy i szyi. Trzy takie cele okazały się szczególnie dobre w pobudzaniu komórek T: MAGE, NY-ESO-1 i PRAME. W ciągu około tygodnia, w kulturach limfocytów z peptydami, te peptydy działały jak mini-szczepionki, zwiększając liczbę rzadkich komórek T, które mogły specyficznie rozpoznawać każdy z markerów związanych z rakiem.
Uwolnienie hamulców w wytrenowanych komórkach T
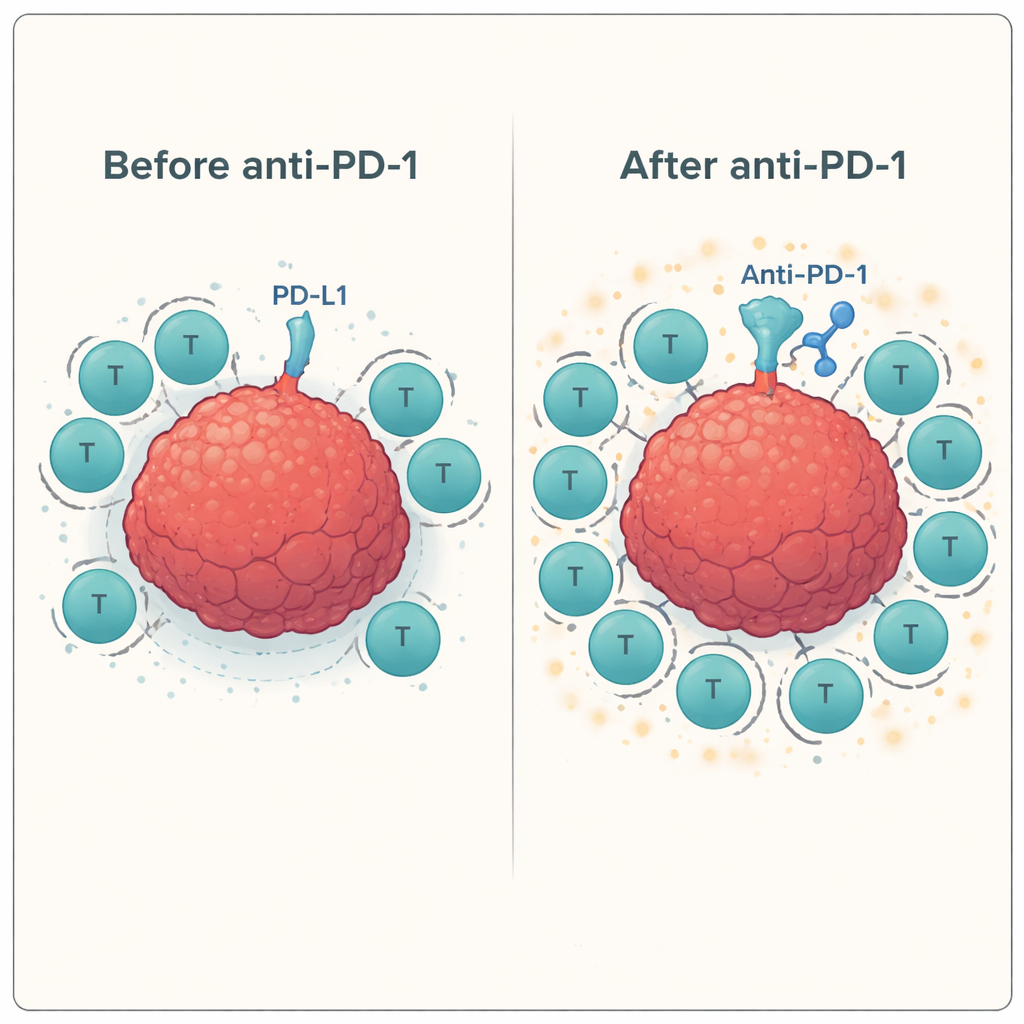
Następnie zespół sprawdził, jak zachowują się te wytrenowane komórki T, gdy zetkną się z rzeczywistymi komórkami raka głowy i szyi w obecności lub bez przeciwciał blokujących punkty kontrolne. Użyto standardowego testu laboratoryjnego (ELISPOT) do pomiaru wydzielania interferonu-gamma i granzymu B — sygnałów, że komórki T są aktywowane i zdolne do zabijania. U wielu dawców dodanie przeciwciała anty-PD-1 konsekwentnie zwiększało odpowiedź antygenowo-specyficznych komórek T przeciw linii komórkowej nowotworu, często podnosząc aktywność o 60–100% lub więcej w porównaniu z samą stymulacją peptydową. W przeciwieństwie do tego, blokada innych punktów kontrolnych, takich jak LAG-3 czy TIM-3, samodzielnie lub w połączeniu z blokadą PD-1, przyniosła w tym systemie niewielkie lub żadne dodatkowe korzyści.
Szczegółowe mapowanie krajobrazu odpornościowego
Aby zrozumieć, dlaczego niektóre kombinacje działały, a inne nie, badacze wykorzystali cytometrię przepływową, technikę liczącą i charakteryzującą pojedyncze komórki. Pokazali, że zarówno komórki T, jak i komórki nowotworowe wykazują istotne poziomy PD-1 oraz jego ligandów PD-L1 i PD-L2, tworząc wiele punktów styku, gdzie hamulec PD-1 może być zaangażowany — a zatem blokowany przez leki. Znaczniki związane z LAG-3 i TIM-3 również były obecne, ale linia komórkowa nowotworu wyrażała tylko podzbiór ich cząsteczek partnerskich, co może wyjaśniać ograniczony wpływ celowania w te punkty kontrolne. Zaobserwowano też tendencję do zwiększenia sygnałów „gazowych” (cząsteczki kostymulujące, takie jak CD137 i GITR) na komórkach T po stymulacji peptydami i blokadzie PD-1, co sugeruje, że po zwolnieniu głównego hamulca akcelerator może zadziałać silniej.
Co to może oznaczać dla przyszłych pacjentów
Ponieważ eksperymenty przeprowadzono poza organizmem, nie mogą one w pełni oddać złożonego środowiska guza ani często osłabionego układu odpornościowego pacjentów po chemioterapii i radioterapii. Mimo to wyniki dają jasny przekaz: gdy komórki T najpierw nauczone są rozpoznawać specyficzne flagi nowotworowe (poprzez szczepionkę peptydową), a następnie zostają uwolnione od hamulca PD-1, stają się znacznie lepsze w atakowaniu komórek nowotworu głowy i szyi. Dodanie kolejnych leków blokujących punkty kontrolne ponad PD-1 nie pomagało w tym ustawieniu. Autorzy wnioskują, że skoncentrowana strategia — szczepienie pacjentów peptydami związanymi z guzem, takimi jak MAGE, NY-ESO-1 czy PRAME, w połączeniu z blokadą PD-1 — zasługuje na przetestowanie w badaniach klinicznych jako sposób na przekształcenie układów odpornościowych większej liczby pacjentów w skuteczne narzędzia walki z rakiem.
Cytowanie: Schuler, P.J., Oliveri, F., Puntigam, L. et al. Immune checkpoint inhibition increases antigen-specific T cell response in head and neck cancer. Sci Rep 16, 5583 (2026). https://doi.org/10.1038/s41598-026-38740-z
Słowa kluczowe: rak głowy i szyi, terapia immunologiczna hamująca punkty kontrolne, blokada PD-1, szczepionki przeciwnowotworowe, antygeny nowotworowe