Clear Sky Science · pl
Porównanie i łączenie xevinapantu z inhibitorem ATR i inhibitorem PARP w celu radiosensybilizacji komórek raka głowy i szyi HPV‑ujemnego
Dlaczego wzmocnienie radioterapii ma znaczenie
Radioterapia jest podstawową metodą leczenia nowotworów jamy ustnej i gardła, ale wiele guzów wykazuje oporność, co zmusza lekarzy do stosowania wysokich dawek mogących uszkodzić zdrowe tkanki. To badanie stawia praktyczne pytanie o dużych konsekwencjach dla pacjentów: spośród kilku nowoczesnych leków zaprojektowanych, by uczynić komórki nowotworowe bardziej podatnymi, które rzeczywiście najlepiej współdziałają z radioterapią przeciw trudnym, HPV‑ujemnym rakom głowy i szyi hodowanym w laboratorium?
Obecne leczenie i jego ograniczenia
Osoby z miejscowo zaawansowanym płaskonabłonkowym rakiem głowy i szyi są często leczone kombinacją radioterapii i chemioterapii cisplatyną lub zabiegiem chirurgicznym za którym następuje napromienianie. Choć podejście to może kontrolować nowotwór, często wiąże się z poważnymi, długotrwałymi efektami ubocznymi, takimi jak trudności w przełykaniu, suchość w ustach, problemy ze słuchem czy uszkodzenie nerek. Wielu starszych lub osłabionych pacjentów nie toleruje wcale cisplatyny. To napędza duże zainteresowanie „radiosensybilizatorami” – lekami, które ułatwiają zabijanie komórek nowotworowych przez promieniowanie, dzięki czemu leczenie może być skuteczniejsze lub potencjalnie łagodniejsze.
Obiecujący lek, który potknął się
Jednym z takich leków był xevinapant, początkowo okrzyknięty przełomem. Naśladuje on naturalne białko SMAC i blokuje molekuły, które pomagają komórkom nowotworowym unikać zaprogramowanej śmierci. W wcześniejszych pracach dodanie xevinapantu do standardowej chemioradioterapii poprawiło wyniki w badaniu fazy 2 dotyczącego raka głowy i szyi, co dawało nadzieję na nowy standard leczenia. Jednak znacznie większe badanie fazy 3 o nazwie TrilynX zostało przerwane wcześniej, gdy dane pośrednie wykazały nie tylko brak korzyści, lecz nawet gorsze przeżycie i więcej działań niepożądanych w grupie leczonej xevinapantem. Ten niespodziewany niepowodzenie stworzyło pilną potrzebę ponownej oceny, na ile xevinapant rzeczywiście wspomaga radioterapię, oraz porównania go z innymi, nowszymi strategiami.
Starcie trzech strategii
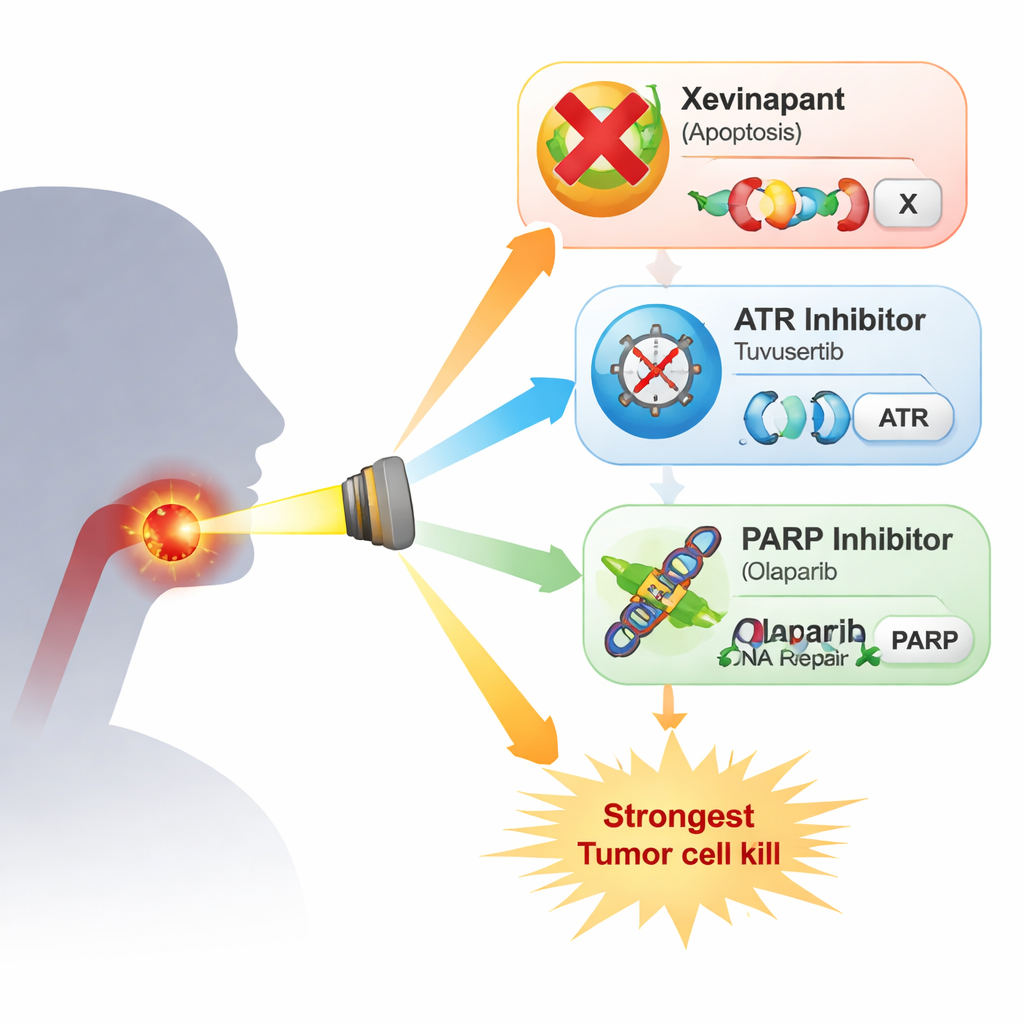
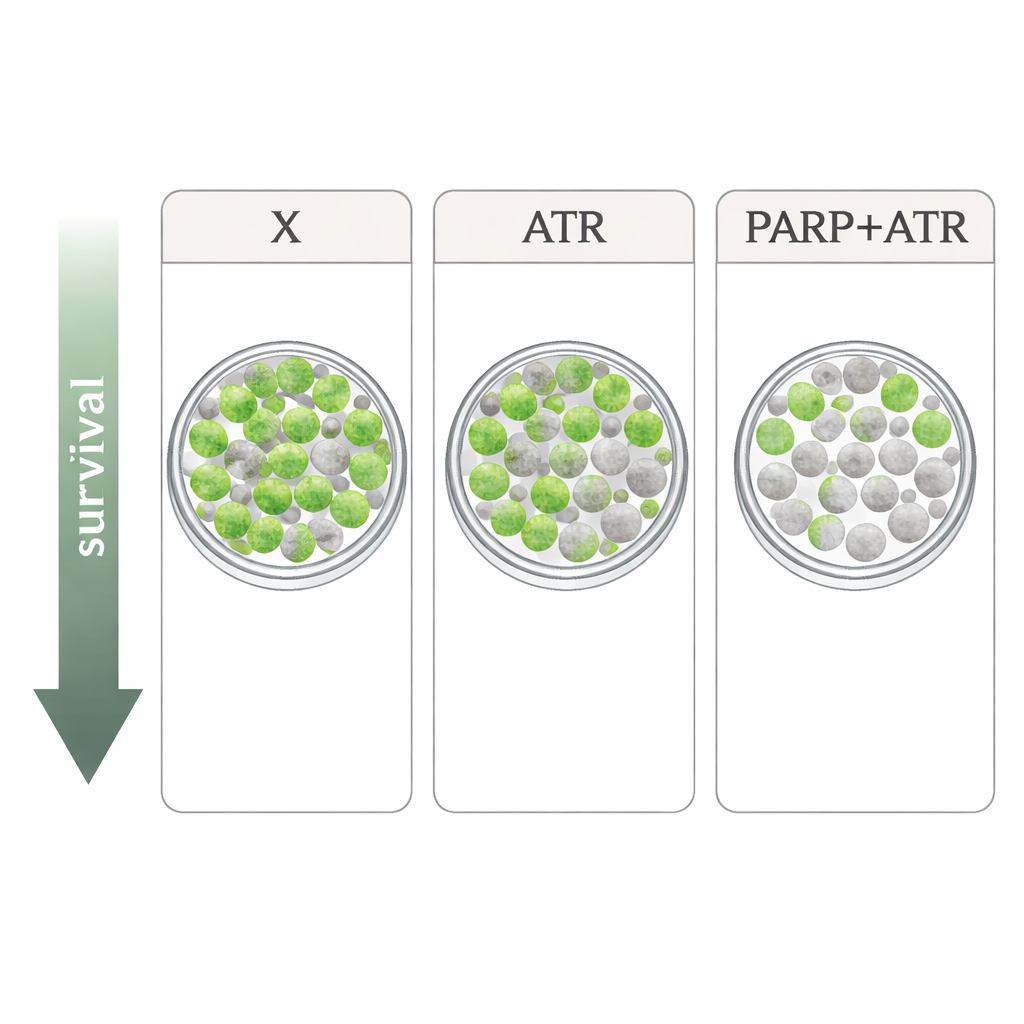
Naukowcy badali cztery linie komórkowe HPV‑ujemnego, radioterapii opornego raka głowy i szyi. Porównali xevinapant z dwoma lekami celującymi w odpowiedź na uszkodzenia DNA: inhibitorem ATR tuvusertibem oraz inhibitorem PARP olaparibem, przy dawkach zbliżonych do osiągalnych u pacjentów. ATR i PARP to kluczowe białka, które pomagają komórkom zatrzymać cykl komórkowy i naprawić DNA po uszkodzeniu, takim jak to powodowane przez promieniowanie rentgenowskie. W prostych testach wzrostu każdy lek pojedynczo jedynie skromnie spowalniał proliferację komórek, a wzorce różniły się między liniami. Gdy połączono je z radioterapią w najbardziej rygorystycznym teście — liczeniu pojedynczych komórek, które potrafią odrosnąć do kolonii — obraz się wyklarował: xevinapant dawał tylko łagodny lub żaden dodatkowy efekt radioterapeutyczny w kilku liniach, podczas gdy zarówno tuvusertib, jak i olaparib konsekwentnie zwiększały śmiertelność po napromienieniu. Najsilniejszy efekt uzyskano przy połączeniu inhibicji ATR i PARP, co prowadziło do szczególnie głębokiego spadku przeżywalności kolonii w trzech z czterech linii komórkowych.
Sygnały śmierci komórkowej to nie wszystko
Ponieważ xevinapant ma za zadanie wywoływać śmierć komórkową, zespół mierzył także, ile komórek stało się apoptotycznych lub uległo lizie po leczeniu, z radioterapią i bez niej. Markery śmierci zwiększały się zauważalnie w niektórych warunkach — szczególnie w jednej linii zwanej HSC4 oraz przy łączeniu leków — lecz nie korelowały niezawodnie z tym, jak dobrze radioterapia faktycznie tłumiła długoterminowe przeżycie. Innymi słowy, krótkoterminowe odczyty śmierci były słabymi predyktorami prawdziwej radiosensybilizacji. Ta rozbieżność podkreśla ważną lekcję dla rozwoju leków: tylko testy śledzące komórki wystarczająco długo, by sprawdzić, czy potrafią odrosnąć — takie jak test formowania kolonii — mogą właściwie ocenić, czy radiosensybilizator jest skuteczny.
Co to oznacza dla przyszłych terapii
Z badań laboratoryjnych wynika, że xevinapant ma pewną zdolność wzmacniania radioterapii w komórkach HPV‑ujemnego raka głowy i szyi, ale jego wpływ był słabszy i mniej spójny niż podejścia ingerujące bezpośrednio w obsługę uszkodzeń DNA przez ATR i PARP. Połączenie inhibitorów ATR i PARP dało najsilniejszy efekt, co sugeruje, że ostrożnie dawkowane kombinacje tych leków z radioterapią mogą oferować bardziej obiecującą ścieżkę niż dalsze dążenie do rozwoju xevinapantu, przynajmniej dla tego typu nowotworu. Przeniesienie tych wyników do praktyki klinicznej nie będzie proste, ponieważ takie leki mogą też obciążać normalne, szybko dzielące się tkanki i już wymagały obniżania dawek w wczesnych badaniach. Mimo to praca wskazuje klinicystom i badaczom strategie ukierunkowane na naprawę DNA jako bardziej przekonujące kandydatury do uczynienia radioterapii zarówno skuteczniejszą, jak i potencjalnie bezpieczniejszą dla pacjentów, którzy nie mogą otrzymać standardowej chemioterapii.
Cytowanie: Roehrle, J., Perugachi-Heinsohn, A., Gatzemeier, F. et al. Comparing and combining xevinapant with ATR and PARP inhibition for the radiosensitization of HPV-negative HNSCC cells. Sci Rep 16, 5882 (2026). https://doi.org/10.1038/s41598-026-38550-3
Słowa kluczowe: rak głowy i szyi, radioterapia, inhibitory naprawy DNA, xevinapant, radiosensybilizacja