Clear Sky Science · pl
Ryzyko zespołu jelita drażliwego u pacjentów z ropniem pachwinowym (hidradenitis suppurativa): globalne, federowane, wieloośrodkowe badanie kohortowe
Gdy problemy skórne łączą się z problemami jelitowymi
Wiele osób uważa wysypki i bóle brzucha za zupełnie odrębne dolegliwości. To badanie sugeruje, że czasem mogą być powiązane. Analizuje bolesne, długotrwałe schorzenie skóry zwane hidradenitis suppurativa (HS) i sprawdza, czy osoby, które go mają, częściej później rozwijają zespół jelita drażliwego (IBS) — powszechną przyczynę przewlekłego bólu brzucha i zaburzeń wypróżnień. Zrozumienie tego powiązania może pomóc pacjentom i lekarzom wykrywać problemy jelitowe wcześniej i leczyć człowieka jako całość, a nie tylko pojedynczy organ.
Bolesna choroba skóry o ukrytym zasięgu
HS powoduje nawracające guzki, ropnie i przetoki w okolicach takich jak pachy i pachwiny. Zaostrzenia są nie tylko bolesne fizycznie; wpływają też na nastrój, pracę i relacje. W ciągu ostatniej dekady badacze dostrzegli, że HS to więcej niż lokalny problem skórny. Ten sam nadmiernie aktywny układ odpornościowy, który powoduje zapalenie mieszków włosowych i gruczołów potowych w skórze, może także zaburzać inne narządy, przyczyniając się do chorób stawów, zaburzeń metabolicznych, a teraz — możliwie — także do zaburzeń jelitowych.
Czym jest zespół jelita drażliwego?
IBS jest jednym z najczęstszych problemów trawiennych na świecie. Osoby z IBS doświadczają powtarzających się epizodów bólu brzucha, wzdęć oraz biegunek, zaparć lub naprzemiennie obu, mimo że standardowe badania często nie wykazują oczywistych uszkodzeń jelit. Naukowcy uważają, że IBS powstaje w wyniku mieszanki czynników: niskiego poziomu zapalenia, zmian w społeczności drobnoustrojów jelitowych, bardziej przepuszczalnej błony jelitowej, która pozwala drażniącym cząstkom przenikać do organizmu, oraz wrażliwego systemu komunikacji „mózg–jelito”, który wzmacnia sygnały bólowe.
Analiza milionów rekordów medycznych
Aby sprawdzić, czy HS zwiększa ryzyko rozwoju IBS, badacze wykorzystali ogromną sieć elektronicznych kart zdrowia w Stanach Zjednoczonych obejmującą około 100 milionów pacjentów. Zidentyfikowali ponad 119 000 dorosłych z HS obserwowanych w latach 2005–2023 i sparowali każdą z tych osób z podobną osobą bez HS. Dopasowanie uwzględniało wiek, płeć, rasę, masę ciała, rozpoznania z zakresu zdrowia psychicznego i inne schorzenia, dzięki czemu obie grupy były tak podobne, jak to możliwe, z wyjątkiem obecności HS. Wykluczono osoby, które już miały IBS lub nowotwór, a następnie zespół śledził pacjentów przez okres do 15 lat, aby sprawdzić, u kogo później rozpoznano IBS.
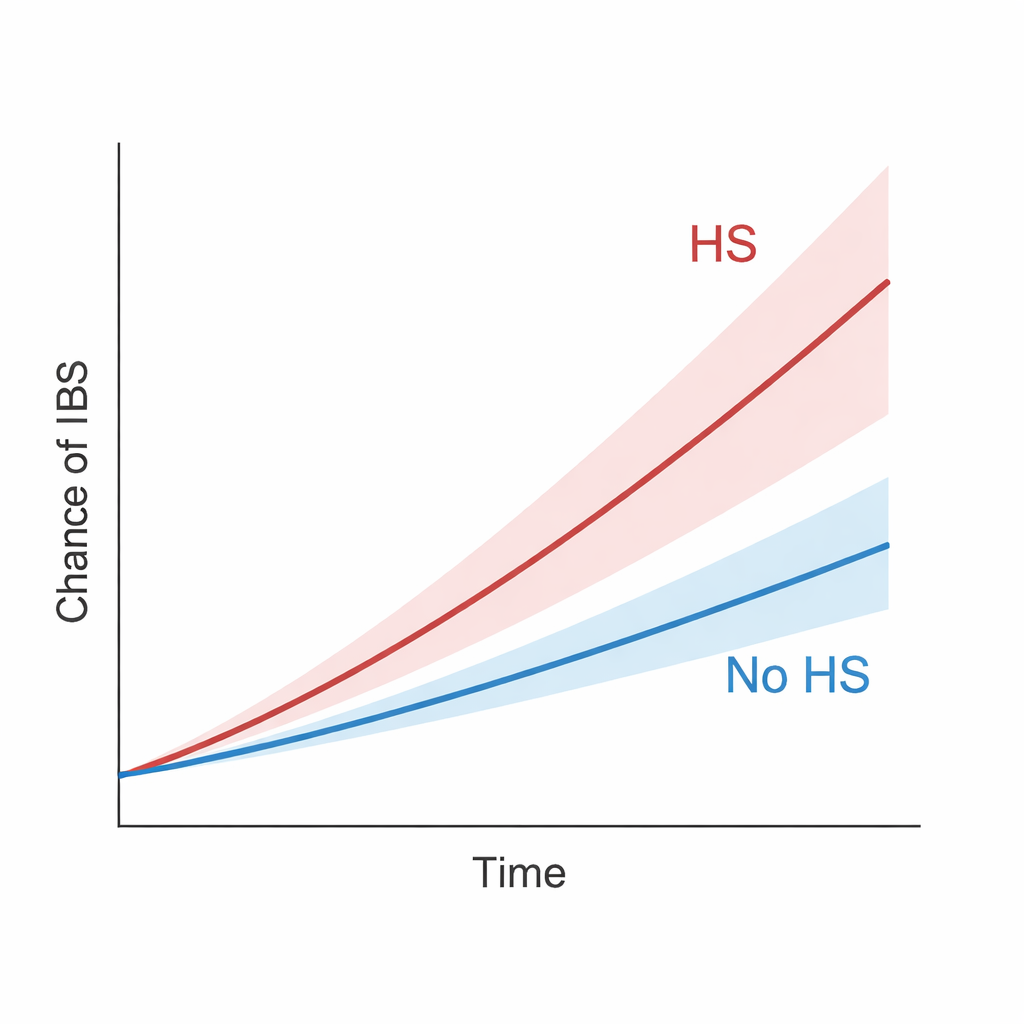
Wyższe ryzyko jelitowe u osób z HS
W trakcie długiej obserwacji osoby z HS częściej rozwijały IBS niż ich dopasowani odpowiednicy bez HS. Ogólnie rzecz biorąc, HS wiązało się z około 42-procentowym wzrostem ryzyka IBS. Różnica między grupami narastała stopniowo w czasie, co sugeruje, że nie był to jedynie krótkotrwały epizod. Wzorzec utrzymywał się nawet wtedy, gdy badacze stosowali surowsze kryteria, np. pomijając przypadki IBS pojawiające się w ciągu pierwszych 1–3 lat po rozpoznaniu HS lub redefiniując HS tak, by objąć tylko najbardziej udokumentowane lub ciężkie przypadki. W rzeczywistości osoby z HS na tyle ciężkim, że wymagały hospitalizacji lub zabiegów chirurgicznych, miały szczególnie wysokie ryzyko IBS. Porównanie pacjentów z HS z osobami z łuszczycą — inną przewlekłą chorobą zapalną skóry już powiązaną z IBS — nadal wykazało wyższe ryzyko IBS w grupie HS, co sugeruje dodatkowe, specyficzne ryzyko.
Kogo dotyczy najbardziej?
Zwiększone ryzyko IBS obserwowano zarówno u mężczyzn, jak i u kobiet z HS oraz u osób młodszych i starszych. Jednak wydawało się ono szczególnie silne u osób w wieku 65 lat i starszych, które miały ponad dwukrotnie wyższe ryzyko IBS w porównaniu ze starszymi dorosłymi bez HS. Autorzy sugerują, że wspólne ścieżki biologiczne mogą pomóc wyjaśnić to powiązanie: zaburzone mikrobiomy skóry i jelit, przewlekle aktywny układ odpornościowy oraz osłabiona bariera zarówno skóry, jak i jelit, która pozwala drażniącym czynnikom przenikać. Stres emocjonalny, ból i częste stosowanie antybiotyków — powszechne w opiece nad HS — mogą również przyczyniać się do tego, wpływając na bakterie jelitowe oraz oś mózg–jelito–skóra.
Co to oznacza dla pacjentów
Dla osoby żyjącej z HS przesłanie badania nie brzmi, że IBS jest nieuchronne, lecz że występuje częściej i warto na nie zwracać uwagę. Lekarze opiekujący się pacjentami z HS mogliby rozważyć zadawanie pytań o przewlekłe bóle brzucha, wzdęcia czy nagłe zmiany w rytmie wypróżnień i szybciej kierować pacjentów na diagnostykę. Wcześniejsze rozpoznanie IBS może prowadzić do lepszej kontroli objawów poprzez dietę, leki i zarządzanie stresem. W szerszym kontekście wyniki te wzmacniają rosnący pogląd na HS jako schorzenie ogólnoustrojowe, zachęcając do dalszych badań nad tym, jak skóra, jelita, układ odpornościowy i umysł wzajemnie na siebie oddziałują — i jak leczenie jednej części tej sieci może poprawić stan pozostałych.
Cytowanie: Chang, HC., Hsu, YH., Chen, SJ. et al. Risk of irritable bowel syndrome in patients with hidradenitis suppurativa: a global-federated, multicenter cohort study. Sci Rep 16, 7157 (2026). https://doi.org/10.1038/s41598-026-38442-6
Słowa kluczowe: hidradenitis suppurativa, zespół jelita drażliwego, oś jelito‑skóra, przewlekłe zapalenie, choroby współistniejące