Clear Sky Science · pl
Nieskuteczność terapii antybiotykowej i wyniki kliniczne u pacjentów z durami plamistymi z miasta Guangzhou, południowe Chiny
Dlaczego ta choroba przenoszona przez roztocza ma znaczenie
Dur plamisty nie jest powszechnie znany, a mimo to co roku cicho choruje nań setki tysięcy ludzi w Azji. Wywoływany przez drobnoustrojowego nosiciela przenoszonego przez maleńkie roztocza, zwykle daje się opanować powszechnymi antybiotykami. Co jednak dzieje się, gdy leki przestają działać zgodnie z oczekiwaniami? To badanie z Guangzhou, dużego miasta na południu Chin, przeanalizowało dokumentację szpitalną ponad dwóch tysięcy pacjentów, aby sprawdzić, jak często leczenie duru plamistego zawodziło, które leki były najbardziej dotknięte i co to oznaczało dla zdrowia i powrotu do zdrowia chorych.
Uważniejsze spojrzenie na zaniedbywaną infekcję
Badacze przejrzeli karty medyczne z 65 szpitali w Guangzhou, obejmujące lata 2012–2018. Skupili się na pacjentach z durem plamistym, którzy nie byli w stanie krytycznym przy przyjęciu. Wszyscy byli leczeni jednym z trzech standardowych antybiotyków: doksycykliną, azytromycyną lub chloramfenikolem. Zespół zdefiniował „niepowodzenie terapii” w praktycznych, przyłóżkowych kategoriach: jeśli gorączka nie ustępowała, stan pacjenta się pogarszał lub lekarz stwierdził, że początkowy lek nie pomaga, antybiotyk był zmieniany i przypadek uznawano za niepowodzenie.
Kiedy leczenie nie przebiega zgodnie z planem
Z 2 029 pacjentów większość odpowiedziała na pierwszy podany antybiotyk, ale około jeden na dziesięciu wymagał zmiany leczenia. Pacjenci z grupy niepowodzeń nie umierali koniecznie częściej ani nie mieli dramatycznie gorszych końcowych wyników, jednak ich choroba obciążała bardziej zarówno ich samych, jak i system opieki zdrowotnej. Pozostawali w szpitalu dłużej (mediana ośmiu dni wobec siedmiu), przyjmowali antybiotyki przez więcej dni, częściej mieli gorączkę trwającą ponad pięć dni i częściej występowały u nich problemy z wątrobą. Innymi słowy, gdy pierwszy lek nie zadziałał, droga do wyzdrowienia stawała się wolniejsza, bardziej skomplikowana i bardziej zasobożerna.
Nie wszystkie antybiotyki zawodzą w ten sam sposób
Trzy leki nie wypadły jednakowo. Doksycyklina, podstawowy antybiotyk stosowany w wielu infekcjach, miała najniższy wskaźnik niepowodzeń: tylko około 4 procent pacjentów musiało zmienić terapię. Azytromycyna wypadła gorzej, z nieco jednym na pięciu pacjentów nieodpowiadającymi na leczenie. Najgorzej wypadł chloramfenikol — prawie jeden na trzech pacjentów wymagał innej terapii. Poza tymi liczbami, wzory powikłań różniły się w zależności od leku. U pacjentów, u których zawiodła azytromycyna, częściej pojawiały się problemy z sercem i krążeniem, podczas gdy u tych po niepowodzeniu chloramfenikolu częściej rozwijały się poważne zaburzenia wątroby. Te specyficzne dla leku wzory sugerują, że ta sama choroba może przebiegać inaczej w zależności od tego, który antybiotyk zawodzi.
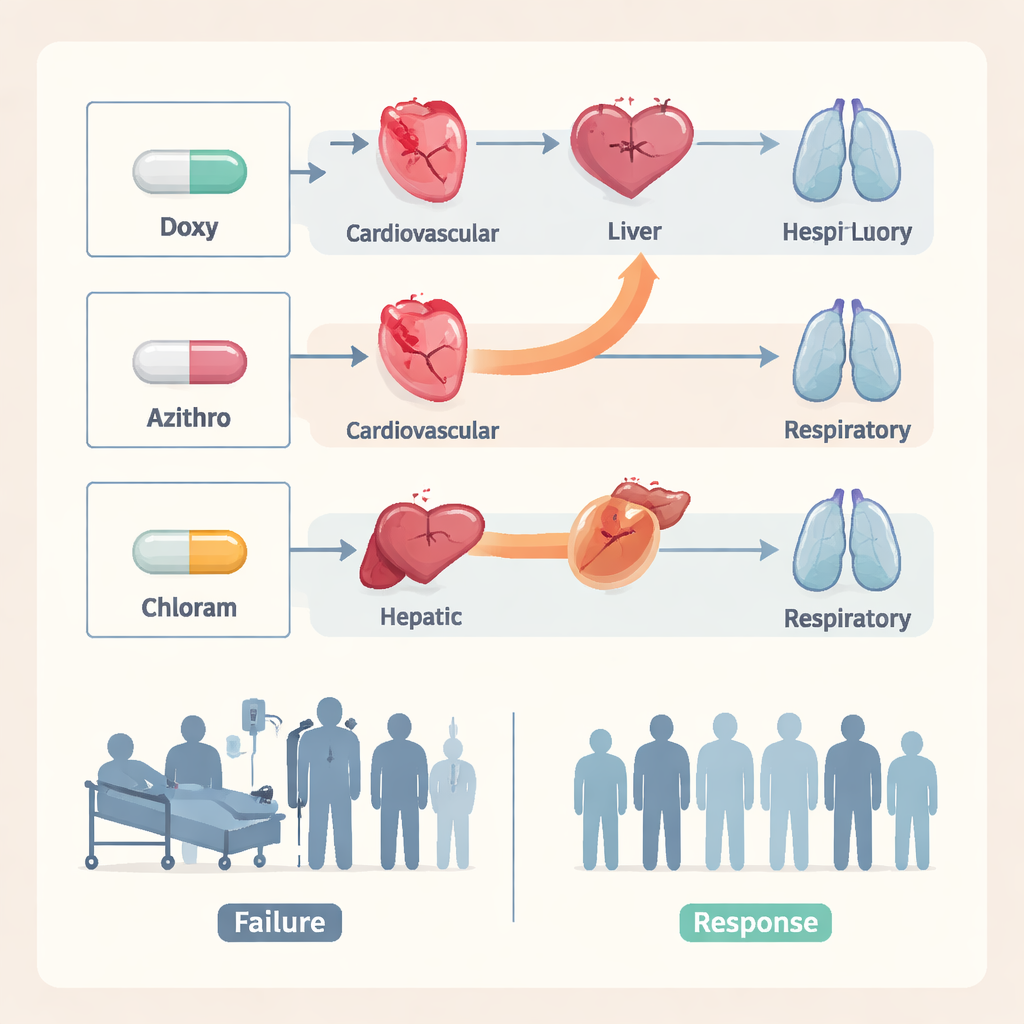
Czas i sygnały ostrzegawcze podczas hospitalizacji
Badanie pokazało także, jak szybko klinicyści zauważali, że lek nie działa. Gdy zawiodła doksycyklina lub azytromycyna, lekarze zwykle zmieniali lek w ciągu jednego do dwóch dni. W przeciwieństwie do tego, niepowodzenia chloramfenikolu często wykrywano dopiero po około pięciu dniach leczenia, co dawało infekcji więcej czasu na wyrządzenie szkód. Autorzy argumentują, że pierwsze dwa–trzy dni po rozpoczęciu antybiotykoterapii to kluczowe okno: uważne monitorowanie gorączki, funkcji oddechowych, badań wątrobowych i układu krążenia może ujawnić wczesne sygnały ostrzegawcze i nakierować na terminową zmianę terapii. Zaznaczają też, że choć nowsze opcje, takie jak rifampicyna, mogą pomóc w opornych przypadkach, alternatywy te niosą własne ryzyko, zwłaszcza u pacjentów ze już obciążoną wątrobą.
Co to oznacza dla pacjentów i lekarzy
Dla osób mieszkających w rejonach, gdzie dur plamisty występuje często, przesłanie tego badania jest równocześnie uspokajające i ostrzegawcze. Skuteczne antybiotyki nadal istnieją i większość pacjentów dochodzi do zdrowia. Jednak leczenie nie jest uniwersalne, a niektóre standardowe leki zawodzą częściej i w różny sposób. Poprzez staranny wybór antybiotyku początkowego, uważne obserwowanie wczesnych sygnałów, że lek nie działa, oraz gotowość do zmiany terapii, lekarze mogą skrócić pobyt w szpitalu, zmniejszyć powikłania i poprawić powrót do zdrowia pacjentów dotkniętych tą zaniedbaną, ale poważną chorobą przenoszoną przez roztocza.
Cytowanie: Long, J., He, Y., Li, K. et al. Antibiotic therapy failure and clinical outcomes in scrub typhus patients from Guangzhou city, southern China. Sci Rep 16, 7555 (2026). https://doi.org/10.1038/s41598-026-38264-6
Słowa kluczowe: dur plamisty, nieskuteczność antybiotyków, doksycyklina, azytromycyna, chloramfenikol