Clear Sky Science · pl
INHBA: gen związany z mitochondriami wielodrożnej śmierci komórkowej powiązany z rokowaniem i odpornością w OSCC
Dlaczego to ma znaczenie dla raka jamy ustnej
Rak płaskonabłonkowy jamy ustnej, powszechna forma nowotworu jamy ustnej, może pozbawić ludzi podstawowych umiejętności, takich jak mówienie, jedzenie, a nawet swobodne uśmiechanie się. Pomimo zabiegów chirurgicznych, radioterapii i chemioterapii wielu pacjentów nadal doświadcza nawrotów i ma złe długoterminowe przeżycie. Niniejsze badanie ogląda raka jamy ustnej z nowej perspektywy, koncentrując się na tym, jak pojedynczy gen, INHBA, wpływa na programy śmierci komórkowej, otoczenie komórek wspierających guz oraz powodzenie lub niepowodzenie nowoczesnych terapii, takich jak immunoterapia.
Bliższe spojrzenie na zabójczy rak jamy ustnej
Większość nowotworów głowy i szyi rozpoczyna się w błonie śluzowej jamy ustnej, a ponad 90% z nich stanowi rak płaskonabłonkowy jamy ustnej (OSCC). Na całym świecie liczba przypadków i zgonów z powodu OSCC rośnie i przewiduje się, że do 2040 roku wzrośnie o około 40%. Standardowe leczenie opiera się na zabiegu chirurgicznym oraz radioterapii i chemioterapii, lecz wiele guzów jest opornych na terapię i nawraca. Nowsze immunoterapie, które mają na celu pobudzenie własnej obrony organizmu, pomagają tylko u części pacjentów. Aby wyjść poza metodę prób i błędów, badacze muszą zrozumieć, które geny napędzają OSCC i jak wchodzą w interakcje z układem odpornościowym.
Śmierć komórki, elektrownie komórkowe i nowa kategoria genów
Nasze komórki są zaprogramowane do umierania na kilka starannie kontrolowanych sposobów, w tym procesy takie jak apoptoza, autofagia, ferroptoza i inne. W nowotworach programy śmierci są często przestawione tak, że komórki nowotworowe przeżywają, gdy powinny obumierać. Zespół stojący za tym badaniem skupił się na szerokiej grupie, którą określili jako „geny wielodrożnej śmierci komórkowej” — geny leżące na skrzyżowaniu różnych ścieżek śmierci — i dodatkowo zawęził analizę do tych związanych z mitochondriami, maleńkimi elektrowniami w komórkach. Łącząc obszerne publiczne zbiory danych o nowotworach z wyspecjalizowanym katalogiem genów mitochondrialnych, zdefiniowali zestaw „mitochondrialnie powiązanych genów wielodrożnej śmierci komórkowej” i poszukiwali tych najsilniej skojarzonych z zachowaniem OSCC i wynikami pacjentów.
Odnalezienie INHBA wśród wielu podejrzanych
Wykorzystując zaawansowane metody statystyczne i dziewięć różnych algorytmów uczenia maszynowego, badacze przesiąkli tysiące genów i zidentyfikowali 19 mitochondrialnych genów wielodrożnej śmierci komórkowej mocno powiązanych z rokowaniem w OSCC. Wśród nich wyróżniał się INHBA. Jego aktywność była konsekwentnie wyższa w próbkach guza niż w normalnej tkance jamy ustnej i była związana z gorszym przeżyciem zarówno w OSCC, jak i w szerszej grupie nowotworów głowy i szyi. Kiedy guzy podzielono na grupy o wysokim i niskim poziomie INHBA, te z wyższym poziomem wykazywały bardziej agresywne sygnały biologiczne, w tym ścieżki związane z inwazją tkanki, angiogenezą i stresem mitochondrialnym. Testy laboratoryjne na próbkach pacjentów potwierdziły, że poziomy informacyjnego RNA INHBA były rzeczywiście podwyższone w guzach z praktyki klinicznej.
Ukryta rola komórek wspierających wokół guza
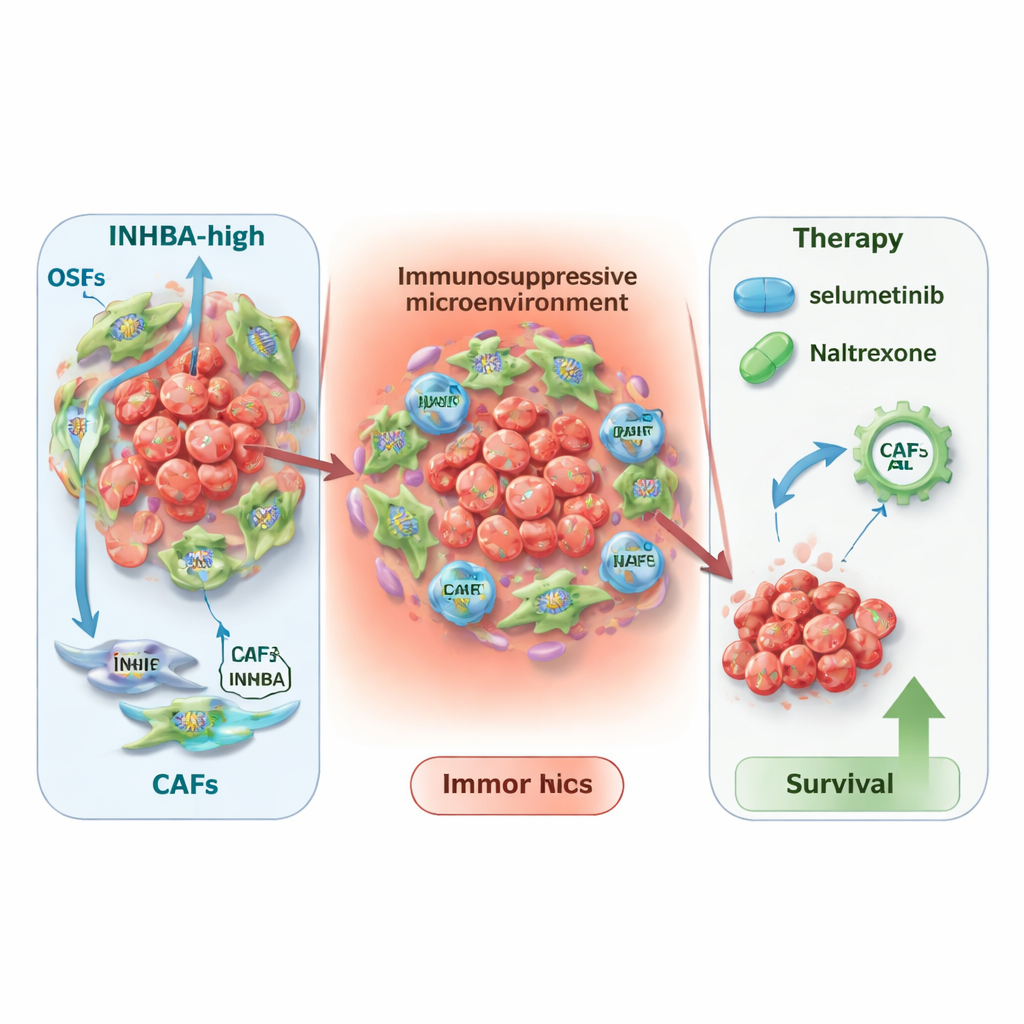
Aby zrozumieć, gdzie INHBA jest najbardziej aktywne, zespół sięgnął po sekwencjonowanie RNA pojedynczych komórek oraz transkryptomikę przestrzenną — technologie mapujące aktywność genów w pojedynczych komórkach i na przekrojach tkanek. Odkryli, że INHBA nie jest głównie produkowane przez same komórki nowotworowe, lecz przez fibroblasty związane z rakiem — komórki wspierające, które przebudowują tkankę i kształtują środowisko odpornościowe. Szczególny podtyp, zwany miofibroblastycznymi CAF, wykazywał szczególnie wysokie poziomy INHBA. Szczegółowe mapy komunikacji sugerowały, że fibroblasty bogate w INHBA intensywnie komunikują się z komórkami odpornościowymi i komórkami nowotworowymi, pomagając stworzyć immunosupresyjne, bliznowate nisze wokół guza. To mikrośrodowisko wydaje się sprzyjać wzrostowi guza i może osłabiać skuteczność niektórych form immunoterapii.
Nowe możliwości terapeutyczne i szerszy wpływ
Wiedząc, że INHBA wyznacza bardziej niebezpieczne otoczenie guza, badacze zastanowili się, jak to może ukierunkować terapię. U pacjentów otrzymujących immunoterapię niskie poziomy INHBA wiązały się z lepszymi wynikami po stosowaniu powszechnych leków celujących PD‑L1 lub CTLA4, podczas gdy wysokie poziomy INHBA wydawały się przewidywać większą korzyść z podejść opartych na komórkach CAR‑T. Przeszukując dwie obszerne bazy danych odpowiedzi na leki, wskazali także dwa istniejące leki — selumetinib i naltrekson — jako szczególnie obiecujące w guzach z wysokim INHBA. Modelowanie komputerowe wykazało, że oba leki mogą silnie wiązać się z białkiem INHBA, sugerując potencjalny efekt bezpośredni. Wreszcie analiza pan‑nowotworowa ujawniła, że INHBA jest podwyższone i związane z gorszym przeżyciem w wielu innych typach nowotworów, co sugeruje, że jego znaczenie wykracza daleko poza raka jamy ustnej.
Co to oznacza dla pacjentów
Mówiąc prosto, to badanie identyfikuje INHBA jako gen‑„przełącznik”, który pomaga śmiercionośnym rakom jamy ustnej rosnąć, rozsiewać się i unikać układu odpornościowego, w dużej mierze działając przez wyspecjalizowane komórki wspierające, a nie wyłącznie przez same komórki nowotworowe. Pomiar INHBA w guzach mógłby pomóc lekarzom zidentyfikować pacjentów o wysokim ryzyku, przewidzieć, kto skorzysta z różnych rodzajów immunoterapii, oraz wybrać ukierunkowane leki, które mogą działać lepiej w tym kontekście. Ponieważ INHBA odgrywa podobnie szkodliwą rolę w kilku innych nowotworach, terapie skierowane przeciwko temu genowi i jego partnerom‑fibroblastom mogą ostatecznie przynieść korzyść szerokiej grupie pacjentów, przybliżając leczenie do precyzyjnej, spersonalizowanej medycyny.
Cytowanie: Zhang, X., Sun, M., Qiu, T. et al. INHBA: a mitochondrial-related pan-cell death gene associated with the prognosis and immunity of OSCC. Sci Rep 16, 7642 (2026). https://doi.org/10.1038/s41598-026-38131-4
Słowa kluczowe: rak płaskonabłonkowy jamy ustnej, INHBA, mikrośrodowisko guza, fibroblasty związane z nowotworem, immunoterapia