Clear Sky Science · pl
Wartość prognostyczna dziewięciu markerów zapalnych dla 30-dniowej śmiertelności u krytycznie chorych starszych pacjentów z osteoporotycznym złamaniem biodra
Dlaczego złamane biodro może stać się zagrożeniem dla życia
Dla wielu rodzin złamane biodro u dziadka lub babci to początek przerażającej drogi przez operację, powikłania, a czasem pobyt na oddziale intensywnej opieki medycznej (OIOM). Lekarze wiedzą, że niektórzy starsi pacjenci wracają do zdrowia, podczas gdy inni, mimo podobnych urazów, nie przeżywają pierwszego miesiąca. W tym badaniu pada przewrotnie proste pytanie: czy zwykłe badanie krwi wykonane pierwszego dnia pobytu na OIOM może wskazać, którzy pacjenci ze złamaniem biodra są w największym niebezpieczeństwie, aby zespoły opieki mogły zareagować wcześniej i bardziej agresywnie?
Bliższe spojrzenie na kruche biodra w podeszłym wieku
Złamania biodra spowodowane osteoporozą należą do najpoważniejszych urazów, z jakimi borykają się starsi dorośli. Błahy upadek może rozbić osłabioną kość, prowadząc do utraty samodzielności i znacznie wyższego ryzyka śmierci. W miarę starzenia się populacji na całym świecie oczekuje się, że do 2050 r. liczba przypadków złamań biodra przekroczy sześć milionów rocznie, przeważnie u osób powyżej 65. roku życia. Osoby na tyle ciężko chore, że wymagają opieki OIOM, często trafiają z silnym stanem zapalnym, zakażeniami, takimi jak sepsa, lub niewydolnością narządów. W tej wrażliwej grupie nawet niewielkie powikłania mogą stać się śmiertelne, dlatego lekarze pilnie potrzebują szybkich i wiarygodnych sposobów rozróżnienia pacjentów niskiego i wysokiego ryzyka już po przyjęciu.
Przekształcanie rutynowych morfologii w sygnały ostrzegawcze
Naukowcy przeanalizowali dane z dużej bazy szpitalnej MIMIC-IV, skupiając się na 205 pacjentach w wieku 65 lat i starszych, którzy mieli zarówno osteoporotyczne złamanie biodra, jak i pobyt na OIOM przekraczający 24 godziny. Dla każdej osoby pobrali rutynowe parametry morfologii — poziomy neutrofili, limfocytów, monocytów i płytek krwi — wykonane w okolicach przyjęcia na OIOM. Z tych czterech składników skonstruowali dziewięć prostych stosunków lub iloczynów, takich jak stosunek płytek do limfocytów (PLR) i stosunek neutrofili do limfocytów (NLR), które uważa się za odzwierciedlenie siły stanu zapalnego i kondycji układu odpornościowego. Następnie śledzili, kto zmarł z jakiejkolwiek przyczyny w ciągu 30 dni po przyjęciu na OIOM.
Płytki i komórki odpornościowe jako wskaźnik ryzyka
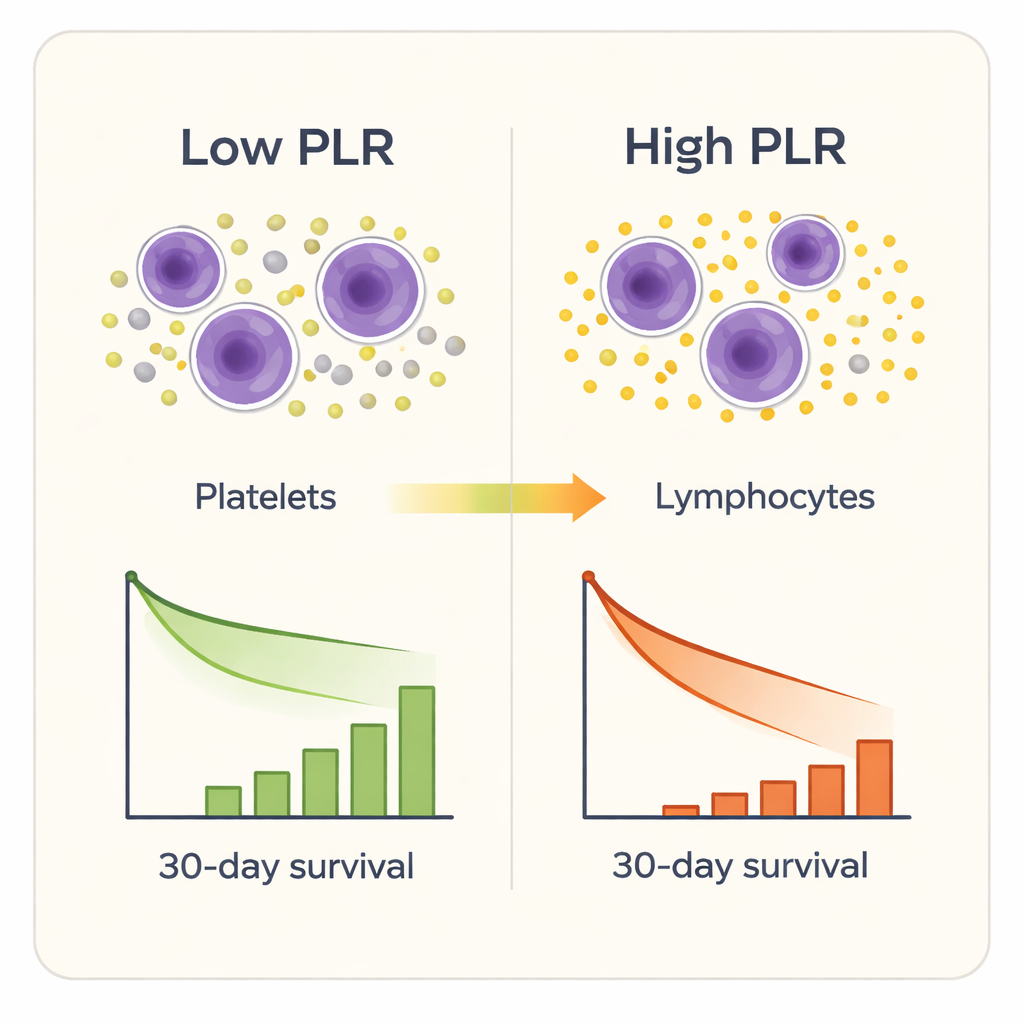
Siedem z dziewięciu markerów zapalnych potrafiło w pewnym stopniu odróżnić osoby przeżywające od tych, które zmarły, ale jeden wyróżniał się szczególnie: stosunek płytek do limfocytów. Pacjenci z wyższymi wartościami PLR przy przyjęciu mieli większe prawdopodobieństwo zgonu w ciągu 30 dni, nawet po uwzględnieniu wieku, płci, innych chorób i ustalonych ocen ciężkości stanu na OIOM. Testy statystyczne wykazały, że PLR przewidywał krótkoterminową śmierć dokładniej niż inne markery złożone i lepiej niż surowe liczby płytek lub limfocytów osobno. Gdy badacze podzielili pacjentów na cztery grupy według poziomu PLR, wskaźniki zgonów gwałtownie rosły — od około 2% w najniższej grupie do ponad jednej trzeciej w grupie najwyższej. Bardziej szczegółowa analiza wykazała, że ryzyko zgonu zaczęło zauważalnie rosnąć, gdy PLR przekroczył około 189, a wzrastało gwałtownie powyżej mniej więcej 302.
Co to może oznaczać przy łóżku pacjenta
Ponieważ PLR wynika bezpośrednio z rutynowej morfologii krwi, jest tani, szybki i już dostępny w większości szpitali. W praktyce zespół OIOM mógłby obliczyć PLR zaraz po przyjęciu starszego pacjenta ze złamaniem biodra. Osoby z bardzo wysokimi wartościami mogłyby otrzymywać bliższe monitorowanie, bardziej agresywne badania w kierunku zakażeń, wcześniejsze leczenie zapobiegające zakrzepom lub szybsze reakcje na subtelne oznaki pogorszenia. PLR może również dostarczać informacji wykraczających poza tradycyjne systemy punktacji, uchwytując równowagę między nadaktywnymi płytkami sprzyjającymi krzepnięciu a osłabionymi komórkami odpornościowymi — równowagę, która może przechylić wrażliwych pacjentów w stronę niewydolności narządów i słabego powrotu do zdrowia.
Jak mocne są te ustalenia i co dalej?
Praca ma istotne zastrzeżenia. Analiza opierała się na retrospektywnych zapisach z pojedynczej bazy danych intensywnej terapii, więc nie może udowodnić, że wysoki PLR bezpośrednio powoduje zgon — jedynie, że towarzyszy wyższemu ryzyku. PLR mierzono tylko raz, przy przyjęciu, a badanie objęło stosunkowo niewielką liczbę pacjentów OIOM w porównaniu z wieloma starszymi dorosłymi, którzy łamią biodro, ale nigdy nie wymagają intensywnej opieki. Mimo to wyniki były spójne w wielu podgrupach, w tym u mężczyzn i kobiet oraz w różnych przedziałach wieku. Autorzy wnioskują, że PLR jest obiecującym, niskokosztowym sygnałem zagrożenia u krytycznie chorych starszych pacjentów z osteoporotycznym złamaniem biodra i że osoby z PLR powyżej około 302 mogą należeć do szczególnie wysokiego ryzyka. Potwierdzenie tych ustaleń w większych, prospektywnych badaniach mogłoby utorować drogę do podejmowania decyzji opartych na PLR, co mogłoby uratować więcej żyć po złamanym biodrze.
Cytowanie: Liu, ZJ., Li, Xm., Du, Z. et al. Prognostic value of nine inflammatory biomarkers for 30-day mortality in critically ill elderly patients with osteoporotic hip fracture. Sci Rep 16, 6930 (2026). https://doi.org/10.1038/s41598-026-37945-6
Słowa kluczowe: osteoporotyczne złamanie biodra, starsi pacjenci na OIOM, marker zapalny, stosunek płytek do limfocytów, 30-dniowa śmiertelność