Clear Sky Science · pl
Wczesne przewidywanie kolonizacji Enterobacterales produkujących karbapenemazy przy przyjęciu na OIT z użyciem uczenia maszynowego
Dlaczego ukryte szpitalne drobnoustroje mają znaczenie
Wiele z najciężej chorych osób w szpitalu leczy się na oddziałach intensywnej terapii (OIT), gdzie często stosuje się silne antybiotyki i inwazyjne urządzenia. W takim środowisku niebezpieczna grupa bakterii jelitowych — Enterobacterales produkujące karbapenemazy, w skrócie CPE — może się potajemnie utrzymać. Osoby noszące te drobnoustroje mogą nie odczuwać objawów, ale mogą nimi zarażać innych lub później rozwinąć groźne, trudne w leczeniu infekcje. Badanie stawia praktyczne pytanie: czy można przewidzieć, w chwili przyjęcia na OIT, kto najprawdopodobniej już nosi CPE, aby personel mógł skuteczniej chronić pozostałych pacjentów?
Cichy zagrożenie na OIT
CPE to bakterie jelitowe, które nabyły oporność na karbapenemy — jedne z najsilniejszych antybiotyków stosowanych, gdy inne leki zawodzą. W Korei Południowej w ostatnich latach wzrosła liczba infekcji wywołanych przez CPE, co odzwierciedla globalny trend. Pacjenci OIT są szczególnie narażeni, ponieważ często dłużej przebywają w szpitalu, przechodzą więcej zabiegów i otrzymują więcej antybiotyków niż inni chorzy. Szpitale mogą wykrywać CPE za pomocą wymazów z odbytu, lecz wyniki zajmują czas, a izolowanie każdego nowego pacjenta do momentu otrzymania wyniku jest praktycznie niemożliwe. Autorzy postanowili stworzyć narzędzie wykorzystujące informacje już dostępne w dokumentacji medycznej przy przyjęciu na OIT, aby oszacować, którzy pacjenci prawdopodobnie są nosicielami CPE.
Wydobywanie wskazówek z dokumentacji szpitalnej
Naukowcy przeanalizowali 4 915 przyjęć dorosłych na OIT w dużym szpitalu w Korei Południowej w latach 2022–2023. U wszystkich tych pacjentów wykonano wymazy z odbytu w ciągu 48 godzin od przybycia na OIT. Około 9,2 procenta — 453 osoby — okazało się skolonizowanych przez CPE. Z elektronicznej dokumentacji medycznej zebrano 42 informacje dostępne przy przyjęciu, w tym wiek, niedawne pobyty w szpitalu i w placówkach opieki długoterminowej, wcześniejsze operacje, choroby przewlekłe, wcześniejsze stosowanie antybiotyków oraz obecność sond i cewników. Na podstawie tych zmiennych porównano dziesięć różnych metod uczenia maszynowego, aby sprawdzić, która najlepiej rozdziela nosicieli CPE od osób niebędących nosicielami.
Prosty model o silnej zdolności wykluczania
Zamiast faworyzować najbardzej złożony algorytm, badanie wykazało, że stosunkowo prosta metoda — regresja logistyczna — daje najlepsze wyważenie do zastosowań praktycznych. Przy wybranym progu ryzyka model poprawnie zidentyfikował około 73 procent nosicieli i sklasyfikował 96 procent przewidywanych nie‑nosicieli jako faktycznie negatywnych. W praktyce, gdy narzędzie stwierdza, że pacjent prawdopodobnie nie nosi CPE, niemal zawsze ma rację. To kluczowe dla zespołów zajmujących się kontrolą zakażeń, które muszą decydować, kto naprawdę potrzebuje ograniczonej liczby pokojów izolacyjnych. Inne, bardziej zaawansowane modele były bardziej swoiste, lecz przeoczyły wielu rzeczywistych nosicieli, co czyni je mniej bezpiecznymi do tego celu.
Kto jest najbardziej narażony?
Aby narzędzie było zrozumiałe dla klinicystów, autorzy skupili się na 12 kluczowych predyktorach. Obecność drenu żółciowego — rurki odprowadzającej żółć z wątroby — wiązała się z najwyższym ryzykiem nosicielstwa CPE. Inne silne sygnały to niedawne przebywanie w placówce opieki długoterminowej, obecność sondy do żywienia przez nos (sonda nosowo‑żołądkowa) lub cewnika centralnego, niedawne leczenie steroidami, wcześniejsze stosowanie wielu antybiotyków oraz więcej dni spędzonych w szpitalu przed przyjęciem na OIT. Historia kolonizacji lub infekcji innym odpornym drobnoustrojem, Enterococcus opornym na wankomycynę, również zwiększała ryzyko. Zespół zastosował metodę SHAP (Shapley Additive Explanations), która pokazuje, jak każdy czynnik podnosi lub obniża ryzyko pacjenta, dzięki czemu pojedyncze przewidywania nie są tajemniczym „czarnym pudełkiem”.
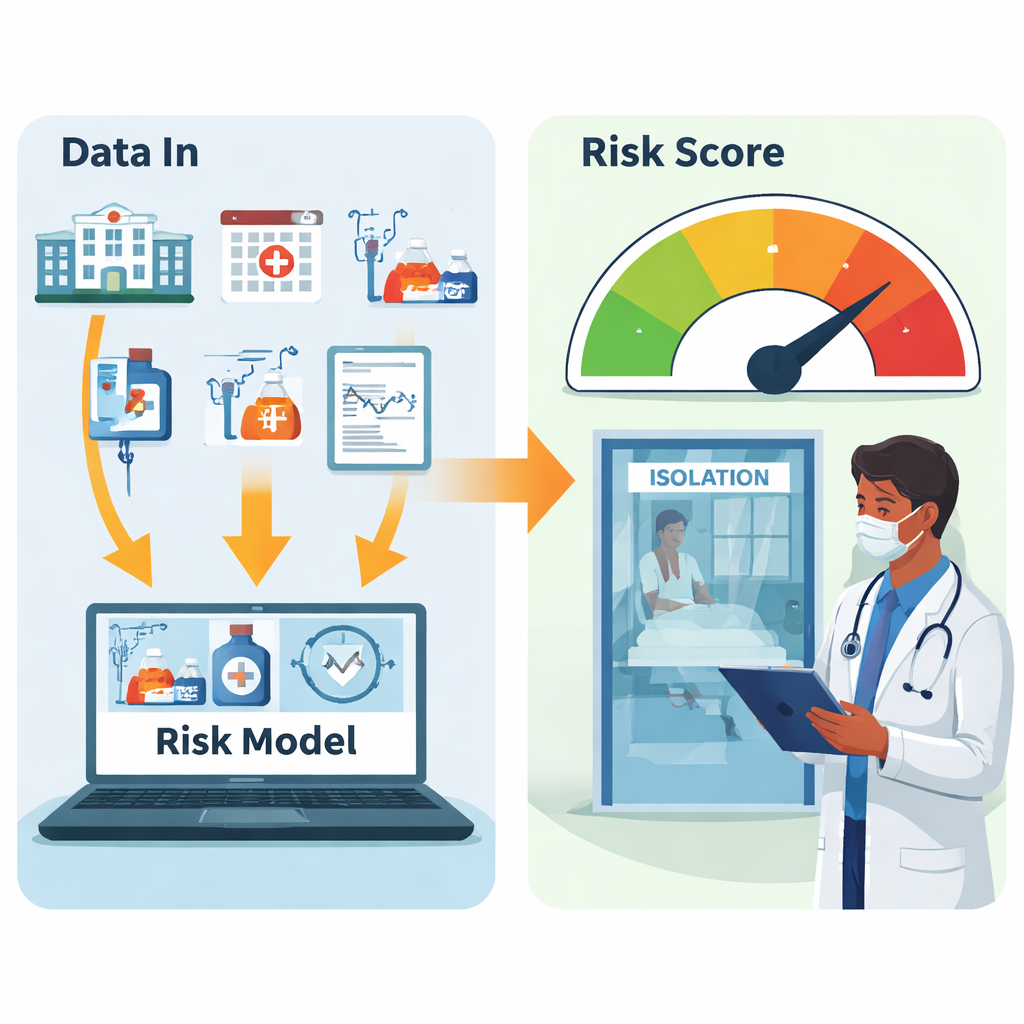
Od liczb do decyzji przy łóżku pacjenta
Aby uczynić wyniki użytecznymi poza zbiorem danych, zespół stworzył darmowy kalkulator internetowy (www.cpepredictor.com). Klinicyści mogą wpisać odpowiedzi na 14 prostych pytań przy przyjęciu na OIT — na przykład, czy pacjent niedawno przyjmował określone antybiotyki lub czy ma założone konkretne sondy — a narzędzie natychmiast szacuje szansę kolonizacji CPE. Autorzy podkreślają, że model najlepiej służy do wykluczania pacjentów o niskim ryzyku, a nie do ostatecznego oznaczania osób jako nosicieli. Wynik pozytywny powinien skłonić do wczesnej izolacji lub szybkiego testowania molekularnego, nie zaś zastępować standardowych hodowli laboratoryjnych. Chociaż badanie przeprowadzono w jednym szpitalu i wymaga walidacji w innych warunkach, pokazuje, jak starannie zaprojektowane, interpretowalne narzędzia uczenia maszynowego mogą pomóc szpitalom ukierunkować zasoby kontroli zakażeń tam, gdzie są najbardziej potrzebne, ograniczając rozprzestrzenianie się wysoce opornych bakterii bez dodatkowego obciążania już przeciążonych OIT.
Cytowanie: Kim, J.H., Yang, E., Lee, Y.W. et al. Early prediction of colonization by carbapenemase-producing enterobacterales at ICU admission using machine learning. Sci Rep 16, 6705 (2026). https://doi.org/10.1038/s41598-026-37927-8
Słowa kluczowe: oporność na antybiotyki, oddział intensywnej terapii, kontrola zakażeń, uczenie maszynowe w medycynie, zakażenia szpitalne