Clear Sky Science · pl
Ekspresja powierzchniowa CD63 i HLA-DR na krążących eozynofilach koreluje z poprawą kontroli klinicznej po optymalizacji leczenia w astmie
Dlaczego te maleńkie komórki krwi mają znaczenie w astmie
Dla wielu osób z ciężką astmą silne inhalatory i inne leki nadal pozostawiają je bez tchu i narażone na napady. Lekarze zwykle monitorują chorobę za pomocą prostych badań krwi, testów wydychanego powietrza i badań alergicznych, ale te miary nie zawsze odpowiadają temu, jak pacjenci się czują. W tym badaniu postawiono pytanie, czy bliższe przyjrzenie się specyficznej komórce białokrwinkowej we krwi — eozynofilowi — może dać lekarzom lepszy wgląd w to, na ile terapia astmy rzeczywiście działa.
Wykraczając poza rutynowe kontrole astmy
Astma jest napędzana przewlekłym zapaleniem dróg oddechowych, a eozynofile należą do głównych komórek zaangażowanych, szczególnie w powszechnej postaci zwanej astmą typu 2–wysoką. Standardowe testy przede wszystkim liczą, ile eozynofilów jest obecnych, ale nie oceniają ich aktywności. Badacze skupili się na dwóch cząsteczkach, które mogą pojawiać się na powierzchni eozynofilów, zwanych CD63 i HLA-DR. Gdy te cząsteczki są obecne lub zwiększone, sygnalizują, że komórki są bardziej „włączone” i zaangażowane w odpowiedź immunologiczną. Założenie było takie, że nawet jeśli liczba eozynofilów się nie zmienia, zmiany w tych markerach powierzchniowych mogą odzwierciedlać, czy astma pacjenta znajduje się pod lepszą kontrolą.
Jak badanie śledziło pacjentów podczas dostrajania leczenia
Zespół badał dorosłych z ciężką astmą, którzy byli oceniani pod kątem zaawansowanych wstrzyknięć celowanych w eozynofile. Zanim rozpoczęli te leki biologiczne, pacjenci przeszli trzymiesięczny okres „run‑in” w wyspecjalizowanej poradni, podczas którego ich standardowe leczenie było starannie dostrajane zgodnie z wytycznymi międzynarodowymi. Obejmowało to sprawdzenie techniki użycia inhalatora i zwiększanie terapii takich jak wziewne sterydy, długodziałające leki rozszerzające oskrzela, blokery leukotrienów i tiotropium w razie potrzeby. Na początku i na końcu tego okresu badacze oceniali objawy za pomocą Asthma Control Test, rejestrowali napady, sprawdzali czynność płuc i pobierali krew do analizy eozynofilów metodą wysokodetalicznej cytometrii przepływowej.
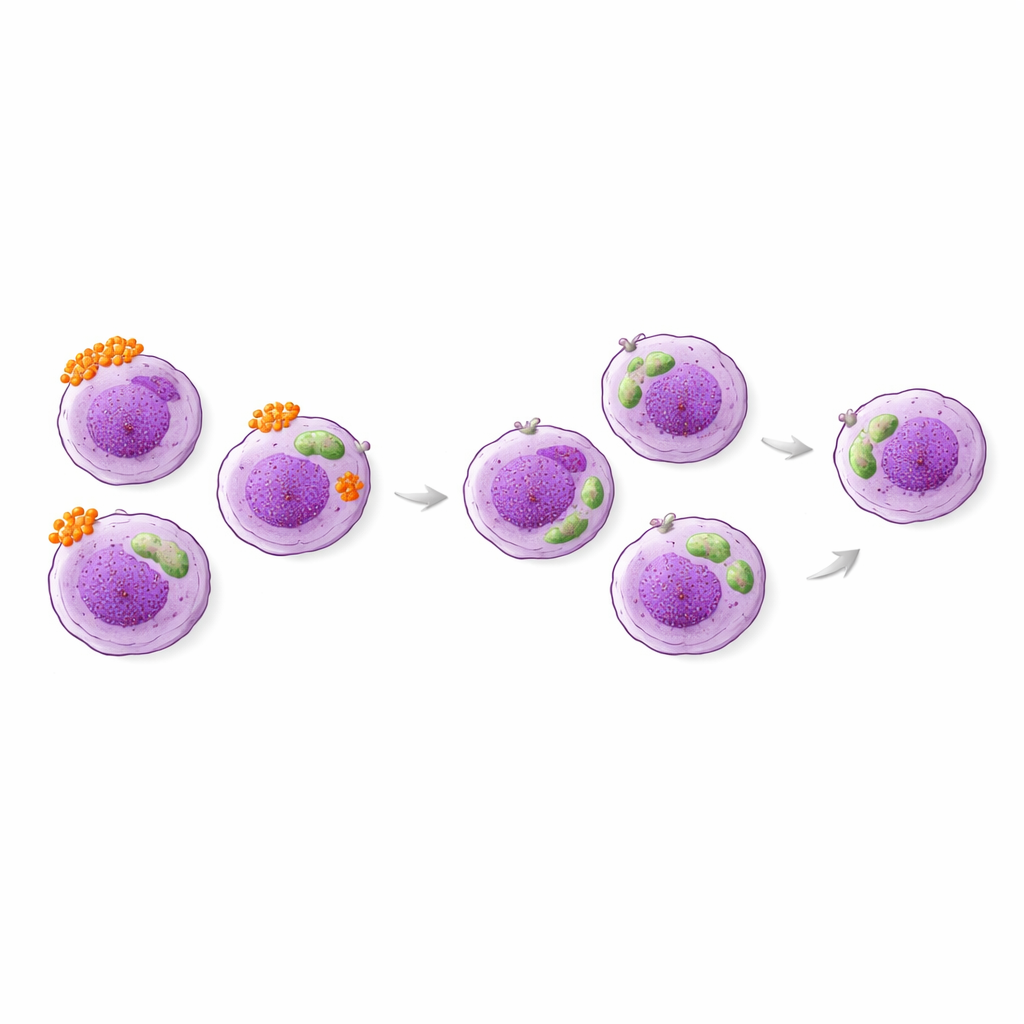
Co zmieniło się we krwi, a co nie
Po trzech miesiącach zoptymalizowanej terapii pacjenci średnio poczuli się lepiej: wyniki testu kontroli poprawiły się, a odsetek osób z słabo kontrolowaną astmą spadł z około połowy do mniej więcej jednej na sześć. Stosowanie tabletek sterydów ogólnoustrojowych zmalało, a napady astmy zdarzały się rzadziej. Co zaskakujące, proste liczby eozynofilów we krwi niewiele się zmieniły, a powszechne markery takie jak wydychany tlenek azotu i całkowite IgE nie były silnie powiązane ze zmianami objawów. W przeciwieństwie do tego jeden z markerów powierzchniowych eozynofilów — HLA-DR — wyraźnie spadł w tym okresie, zarówno pod względem odsetka komórek go prezentujących, jak i intensywności ekspresji. CD63, drugi marker aktywacji, nie zmienił się średnio, ale miał tendencję do pozostawania wyższym u pacjentów, których astma pozostawała słabo kontrolowana.
Łączenie zachowania komórek z odczuciami pacjentów
Gdy naukowcy przyjrzeli się bliżej, stwierdzili, że pacjenci, którzy po dostrojeniu leczenia nadal mieli wysokie poziomy HLA-DR i CD63 na eozynofilach, częściej mieli utrzymujące się objawy. Modele statystyczne sugerowały, że zmiany w HLA-DR w szczególności umiarkowanie korelowały z poprawą wyników testów kontroli, mimo że całkowita liczba eozynofilów tego nie odzwierciedlała. Żaden z markerów nie był ściśle skorelowany z rutynowymi wynikami badań krwi, poziomami wydychanego gazu ani pomiarami alergii, co sugeruje, że te cechy powierzchniowe ujmują inną, bardziej jakościową stronę choroby. Autorzy podkreślają, że markery te nie powinny jeszcze służyć do przewidywania, kto zareaguje na dany lek, ale mogą pełnić rolę „asocjacyjnych” wskaźników, że podstawowe zapalenie ustępuje — lub pozostaje aktywne — mimo standardowej terapii.
Co to może oznaczać dla osób z trudno leczoną astmą
Badanie sugeruje, że obserwacja zachowania eozynofilów, zamiast wyłącznie ich liczby, mogłaby pomóc w personalizacji opieki nad astmą. Spadek HLA-DR w trakcie rutynowej korekty leczenia może wskazywać, że konwencjonalne leki wziewne skutecznie tłumią aktywność układu odpornościowego, nawet zanim pojawią się duże zmiany objawów. Z drugiej strony eozynofile, które nadal wykazują wysokie poziomy HLA-DR lub CD63, mogą sygnalizować pacjentów, u których choroba wciąż tli się i którzy mogliby odnieść korzyść z przejścia na terapie biologiczne lub wyboru leków celujących w inne szlaki. Choć potrzeba więcej badań, zanim testy te staną się częścią codziennych poradni, badanie „charakteru” eozynofilów dodaje obiecującą nową warstwę do rozumienia i leczenia ciężkiej astmy.
Cytowanie: Scarlata, S., Mazzuca, C., Vitiello, L. et al. Surface expression of CD63 and HLA-DR in circulating eosinophils correlates with improved clinical control after treatment optimization in asthma. Sci Rep 16, 8289 (2026). https://doi.org/10.1038/s41598-026-37906-z
Słowa kluczowe: ciężka astma, eozynofile, biomarkery, medycyna spersonalizowana, cytometria przepływowa