Clear Sky Science · pl
Wlew do tętnic oskrzelowych inhibitorów PD-1 wraz z chemioterapią poprawia czas wolny od progresji w zaawansowanym NSCLC: badanie kohortowe prospektywne
Dlaczego to nowe podejście do raka płuca ma znaczenie
Dla wielu osób z zaawansowanym rakiem płuca nowoczesne leki immunoterapeutyczne przyniosły nową nadzieję — nie działają jednak u wszystkich i mogą powodować poważne działania niepożądane. W tym badaniu zbadano inną drogę podawania powszechnie stosowanego typu immunoterapii, zwanej inhibitorami PD-1, polegającą na podaniu leku bezpośrednio do tętnic odżywiających guz płuca zamiast standardowo dożylnie przez żyłę w ramieniu. Badacze postawili proste, ale istotne pytanie: czy bardziej precyzyjne podanie może poprawić skuteczność leczenia bez zwiększania jego ryzyka?
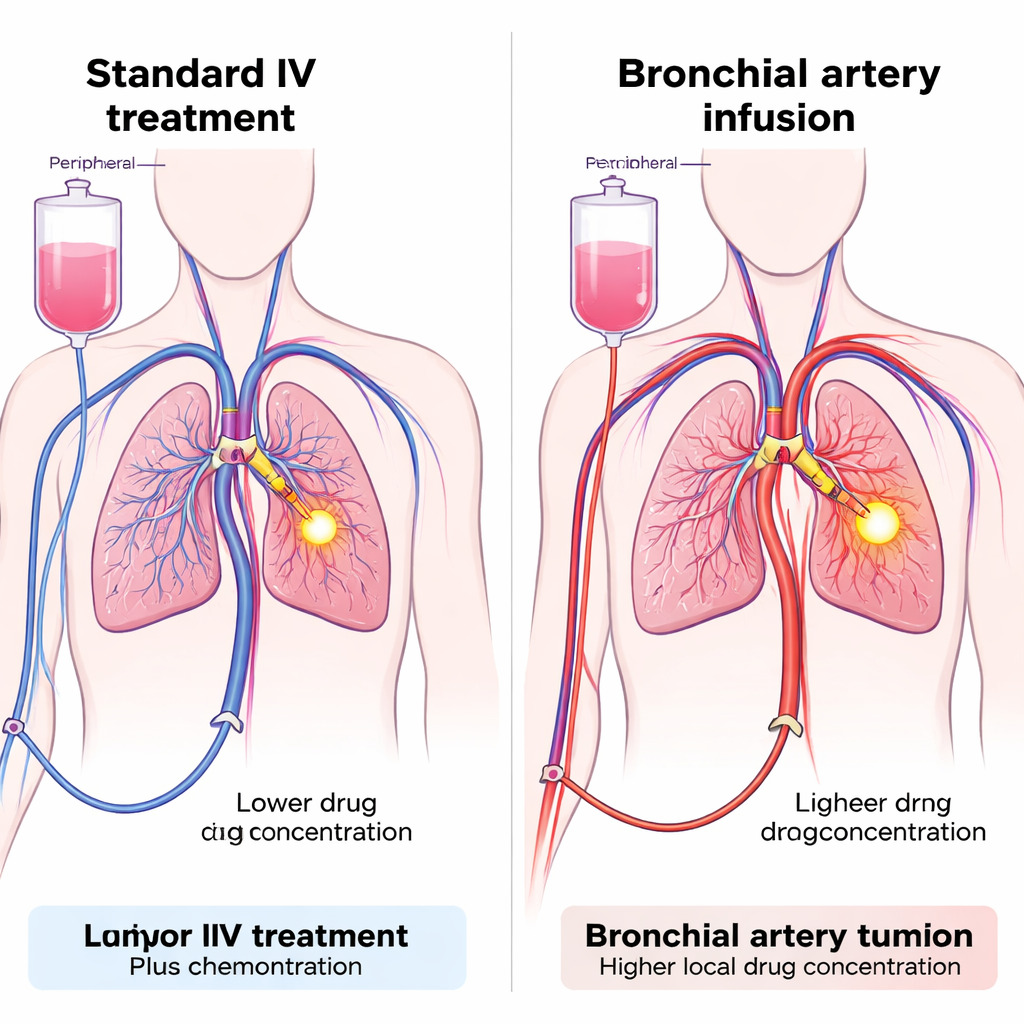
Bliższe spojrzenie na powszechny nowotwór
Nier drobnokomórkowy rak płuca (NSCLC) jest najczęstszą postacią raka płuca i jedną z głównych przyczyn zgonów z powodu nowotworów na świecie. Leki blokujące PD-1, sygnał hamujący na komórkach układu odpornościowego, mogą pomóc organizmowi rozpoznać i zaatakować komórki nowotworowe. Te leki, często w połączeniu z chemioterapią, są obecnie standardem opieki w zaawansowanym NSCLC. Mimo to wielu pacjentów nadal doświadcza progresji choroby pomimo leczenia, a niektórzy rozwijają powikłania związane z układem odpornościowym, takie jak zapalenie płuc, problemy z wątrobą czy reakcje skórne. Jednym z powodów może być to, że podając lek dożylnie, rozprowadza się on po całym organizmie, więc ilość docierająca faktycznie do guza może być mniejsza niż optymalna, podczas gdy reszta organizmu narażona jest na pełną dawkę.
Podawanie leku bezpośrednio do ukrwienia guza
Zespół przetestował technikę nazwaną wlewem do tętnic oskrzelowych (BAI), która wykorzystuje cienkie cewniki wprowadzane przez tętnicę w nodze, aby dotrzeć do tętnic zaopatrujących guz płuca. Po umieszczeniu cewnika zarówno chemioterapia, jak i inhibitor PD-1 mogą być wstrzyknięte bezpośrednio do tych naczyń, kąpiąc obszar guza w wysokiej lokalnej dawce przy jednoczesnym ograniczeniu wyrzutu leku do reszty krążenia. BAI jest już stosowany w niektórych szpitalach do podawania chemioterapii w trudnych guzach płuca, ale użycie go do immunoterapii jest nowością. Badacze zaprojektowali prospektywne badanie kohortowe obejmujące 47 pacjentów z zaawansowanym NSCLC, którzy nie odpowiedzieli dobrze na standardowe leczenie pierwszego rzutu. Wszyscy pacjenci otrzymali chemioterapię przez BAI; kluczowa różnica dotyczyła sposobu podania inhibitora PD-1 — albo przez tętnice odżywiające guz (grupa BAI), albo drogą dożylną (grupa żyłna).
Lepsza kontrola guza dzięki ukierunkowanemu podaniu
Po sześciu miesiącach pacjenci, którzy otrzymali inhibitor PD-1 przez BAI, mieli wyraźnie lepszą kontrolę choroby. Niemal połowa pacjentów z grupy BAI (47,8%) doświadczyła zmniejszenia guza spełniającego formalne kryteria odpowiedzi, w porównaniu z zaledwie 16,7% w standardowej grupie dożylnej. Po uwzględnieniu stabilnej choroby 73,9% pacjentów z BAI miało kontrolowanego raka, w porównaniu z 41,6% w grupie dożylnej. Czas do progresji choroby — znany jako czas wolny od progresji — był również dłuższy przy BAI: mediana 11,1 miesiąca wobec 6,6 miesiąca przy leczeniu dożylnym. Przeżycie ogólne wykazało trend na korzyść BAI (17,9 vs. 15,2 miesiąca), choć badanie było zbyt małe, by tę różnicę jednoznacznie potwierdzić.
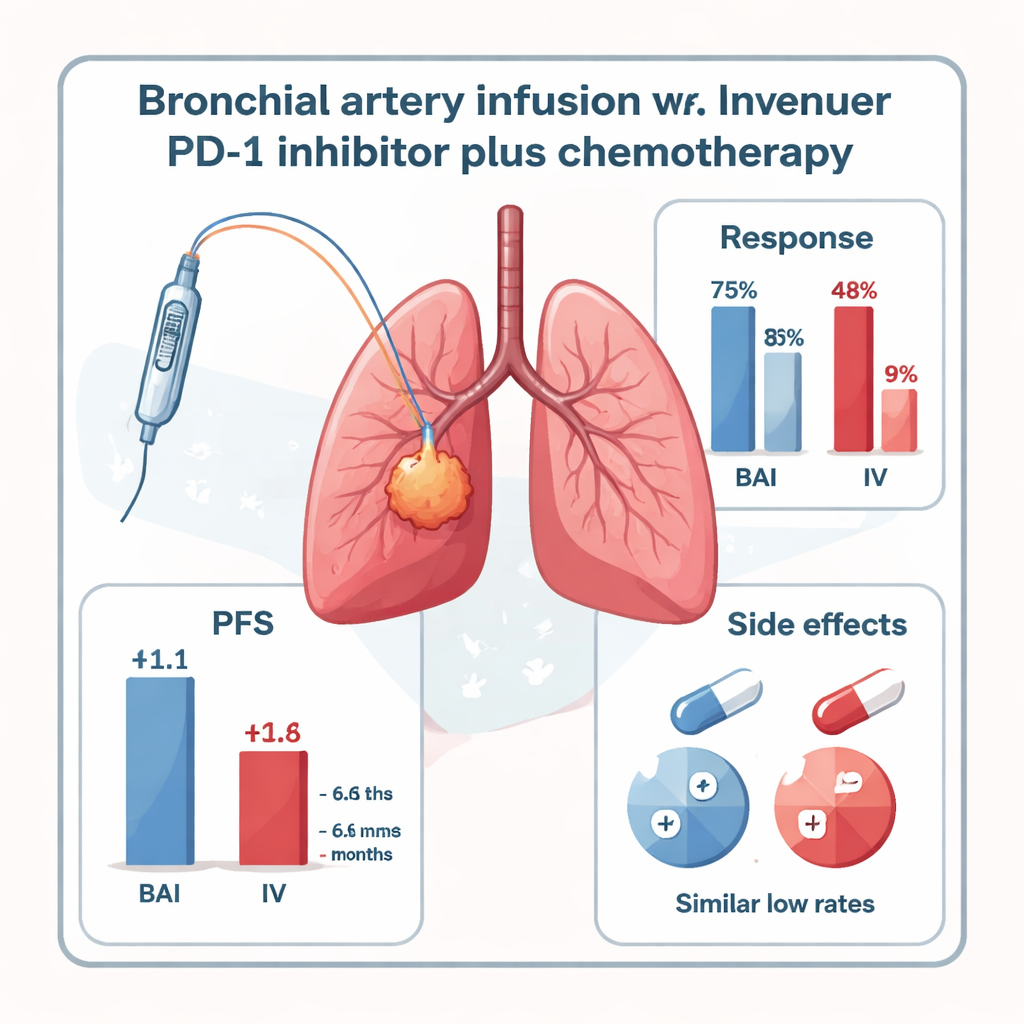
Bezpieczeństwo i ograniczenia badania
Co ważne dla pacjentów i lekarzy, podanie inhibitora PD-1 bezpośrednio do tętnic oskrzelowych nie wydawało się zwiększać ryzyka leczenia. W żadnej z grup nie zaobserwowano ciężkich (stopień 3–4) powikłań związanych z leczeniem. Łagodne i umiarkowane zapalenie płuc o podłożu immunologicznym (pneumonitis) występowało z podobnie niską częstością w obu grupach, a inne działania niepożądane, takie jak nudności, krótkotrwałe zaburzenia rytmu serca czy problemy z tarczycą, były rzadkie i dały się opanować leczeniem wspomagającym. Jednak badanie ma ograniczenia: objęło tylko 47 pacjentów w jednym ośrodku, nie było randomizowane i w większości dotyczyło określonego typu centralnie zlokalizowanego raka płaskonabłonkowego z wyraźnie widocznymi tętnicami odżywiającymi. Potrzebne są większe, bardziej zróżnicowane próby, aby potwierdzić trwałość tych wyników.
Co to może oznaczać dla przyszłej opieki nad rakiem płuca
Dla laika przekaz jest taki, że sposób podania leku może być niemal tak samo ważny jak wybór samego leku. Kierując immunoterapię bezpośrednio do naczyń krwionośnych odżywiających guz płuca, lekarze w tym badaniu zdawali się utrzymywać chorobę pod kontrolą dłużej, nie dodając poważnego ryzyka. Choć podejście to jest wciąż eksperymentalne i wymaga specjalistycznego sprzętu oraz umiejętności, wskazuje na przyszłość, w której leczenie raka będzie skierowane nie tylko na poziomie molekularnym, lecz także na poziomie przepływu krwi i anatomii. Jeśli potwierdzą to większe randomizowane badania, wlew do tętnic oskrzelowych immunoterapii mógłby stać się wartościową opcją dla pacjentów, u których zaawansowany rak płuca przestał reagować na standardowe leczenie.
Cytowanie: Liu, B., Zhou, J., He, W. et al. Bronchial artery infusion of PD-1 inhibitors plus chemotherapy improves progression-free survival in advanced NSCLC: a prospective cohort study. Sci Rep 16, 7067 (2026). https://doi.org/10.1038/s41598-026-37607-7
Słowa kluczowe: nier drobnokomórkowy rak płuca, immunoterapia, inhibitor PD-1, wlew do tętnic oskrzelowych, ukierunkowane podawanie leku