Clear Sky Science · pl
Leki sercowo-naczyniowe a wyniki leczenia szpiczaka mnogiego: wnioski z badań klinicznych fazy III
Dlaczego leki sercowe mają znaczenie w nowotworach krwi
Wiele osób żyjących ze szpiczakiem mnogim, nowotworem szpiku kostnego, to osoby starsze, które jednocześnie chorują na choroby serca lub nadciśnienie. Oznacza to, że często przyjmują codziennie leki układu krążenia, takie jak leki na ciśnienie czy statyny, podczas gdy otrzymują silne, nowoczesne terapie przeciwnowotworowe. W badaniu postawiono proste, lecz istotne pytanie: czy te powszechne leki sercowe w ukryciu pomagają, szkodzą, czy nie wpływają na wyniki leczenia szpiczaka mnogiego?
Dwie bitwy o zdrowie jednocześnie
Szpiczak mnogi wymaga już złożonych terapii, które mogą obciążać serce i układ krążenia. Leki takie jak daratumumab, lenalidomid i bortezomib poprawiły przeżywalność, ale mogą także podnosić ciśnienie krwi, wywoływać zaburzenia rytmu serca i obciążać nerki. Jednocześnie wielu pacjentów potrzebuje beta-blokerów, inhibitorów ACE lub blokerów receptora angiotensyny (ACEI/ARB), blokerów kanału wapniowego, diuretyków lub statyn, by kontrolować przewlekłe schorzenia sercowo-naczyniowe. Pacjenci i lekarze obawiają się, że takie połączenie leków mogłoby osłabić korzyści terapii onkologicznej lub zwiększyć ryzyko niebezpiecznych działań niepożądanych. Dotąd jednak brakowało solidnych danych klinicznych, które pomogłyby w podejmowaniu decyzji.
Co zbadali badacze
Autorzy połączyli dane z trzech dużych badań klinicznych fazy III — CASTOR, MAIA i POLLUX — które oceniały nowoczesne kombinacje leków u pacjentów z rozpoznaniem świeżym i w nawrocie szpiczaka mnogiego. W sumie w tych badaniach wzięło udział 1 804 dorosłych na różnych etapach choroby. Przed rozpoczęciem leczenia odnotowano, kto już przyjmował leki sercowo-naczyniowe i do jakiej klasy one należały. Następnie pacjentów obserwowano przez kilka lat, śledząc czas przeżycia bez progresji choroby (progression-free survival), całkowite przeżycie oraz występowanie poważnych powikłań związanych z leczeniem, zwłaszcza działań niepożądanych stopnia 3 lub wyżej. Zastosowano zaawansowane modele statystyczne, aby wyodrębnić wpływ leków sercowych od innych czynników, takich jak wiek, ogólny stan zdrowia czy stadium choroby.
Które leki sercowe były najczęstsze
Około jedna trzecia pacjentów przyjmowała inhibitory ACE lub ARB, około jedna czwarta stosowała beta-blokery, jedna piąta przyjmowała statyny, a nieco mniej pacjentów przyjmowało blokery kanału wapniowego lub diuretyki. Osoby przyjmujące leki sercowo-naczyniowe były zwykle starsze, miały większą masę ciała i więcej chorób współistniejących, w tym historię nadciśnienia, zakrzepów czy zaburzeń rytmu serca. Nic dziwnego, że częściej doświadczali poważnych działań niepożądanych ogólnie, co odzwierciedlało ich bardziej kruche zdrowie. Właśnie dlatego szczególnie ważne było ustalenie, czy któraś z klas leków konkretnie zmienia skuteczność leczenia szpiczaka.
Mieszany obraz korzyści i ryzyka
W porównaniu wyników większość klas leków sercowych nie wpływała wyraźnie na długość życia pacjentów ani na czas utrzymania kontroli choroby. Beta-blokery, blokery kanału wapniowego, statyny i diuretyki nie wykazały istotnego związku, ani pozytywnego, ani negatywnego, z przeżyciem całkowitym czy bez progresji po uwzględnieniu innych czynników. Wyjątek stanowiły inhibitory ACE lub ARB — pacjenci je przyjmujący mieli umiarkowanie, lecz statystycznie istotnie dłuższy czas, w którym choroba pozostawała w ryzach, co sugeruje, że leki te mogły w pewien sposób wspierać lepszą kontrolę nowotworu. Jednak ten pozorny zysk wiązał się z kompromisem. Zarówno ACEI/ARB, jak i diuretyki były powiązane z większym prawdopodobieństwem wystąpienia poważnych działań niepożądanych, zwłaszcza problemów nerkowych, nieprawidłowości w biochemii krwi, takich jak hiperglikemia czy zaburzenia potasowe, oraz innych powikłań stopnia 3 lub wyższych.
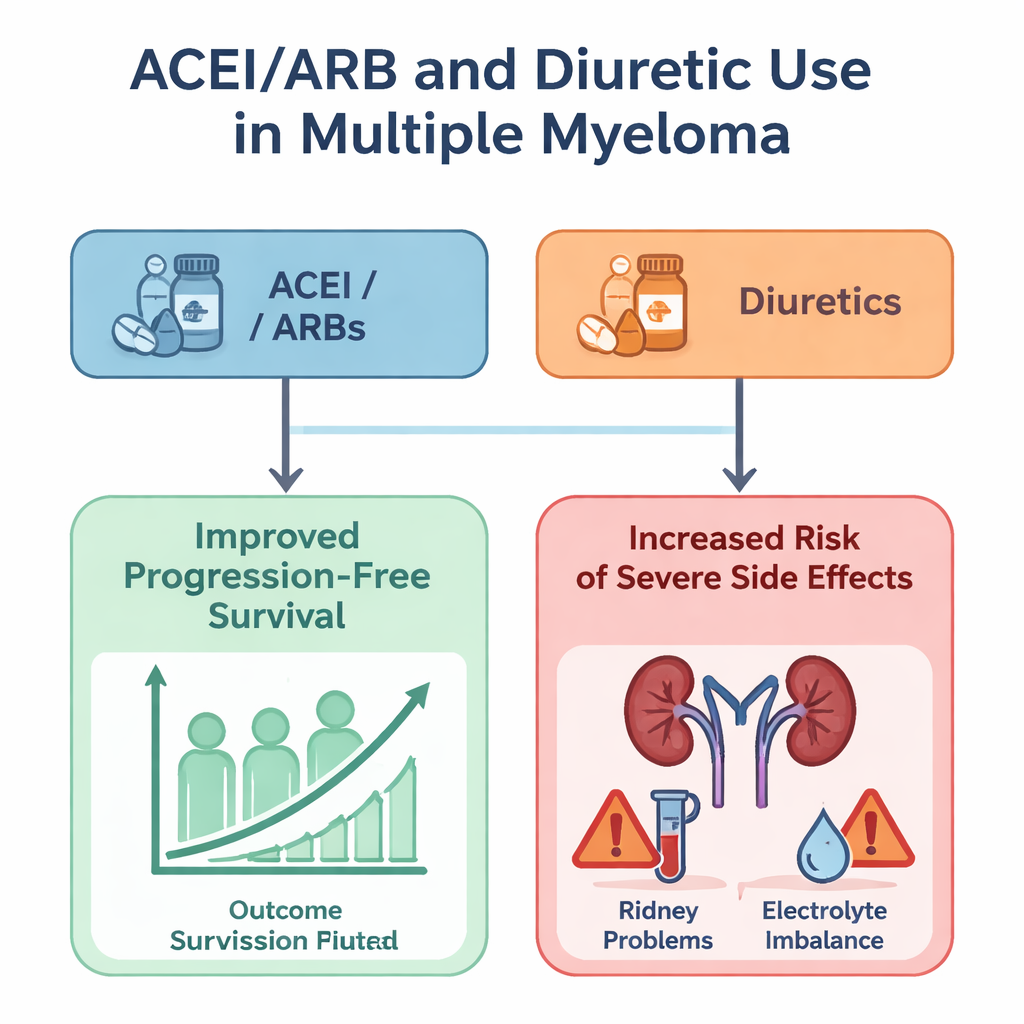
Co to znaczy dla pacjentów i lekarzy
Dla osób ze szpiczakiem mnogim badanie niesie dwa główne przesłania. Po pierwsze, większość powszechnie stosowanych leków sercowych wydaje się nie zakłócać istotnie nowoczesnych terapii przeciw szpiczakowi, co powinno przynieść ulgę pacjentom, którzy polegają na tych lekach w kontroli ciśnienia czy cholesterolu. Po drugie, obserwacja, że ACEI/ARB mogą nieco wydłużać czas przed pogorszeniem choroby, przy jednoczesnym zwiększeniu ryzyka poważnych działań niepożądanych — wraz z podobnymi obawami dotyczącymi bezpieczeństwa przy diuretykach — podkreśla konieczność uważnego monitorowania czynności nerek i parametrów biochemicznych krwi. Autorzy zaznaczają, że ich praca ma charakter eksploracyjny i opiera się na danych z badań, które nie były pierwotnie zaprojektowane do badania tego konkretnego pytania. Niemniej daje ona ważną wstępną mapę tego, jak codzienne leki sercowo-naczyniowe przecinają się z nowoczesną terapią szpiczaka i wskazuje na potrzebę dalszych badań, aby potwierdzić, kto może najbezpieczniej i najwięcej zyskać na stosowaniu tych powszechnych leków.
Cytowanie: Abuhelwa, A.Y., Almansour, S.A., Al-Shamsi, H.O. et al. Cardiovascular medications and treatment outcomes in multiple myeloma: insights from phase III clinical trials. Sci Rep 16, 7683 (2026). https://doi.org/10.1038/s41598-026-37464-4
Słowa kluczowe: szpiczak mnogi, leki sercowo-naczyniowe, inhibitory ACE, działania niepożądane nerek, przeżycie bez progresji