Clear Sky Science · pl
Implikacje metaboliczne COVID-19 ze szczególnym uwzględnieniem profili lipidowych i markerów zapalnych
Dlaczego COVID-19 nadal ma znaczenie dla serca
Pandemia COVID-19 bywa omawiana głównie w kontekście kaszlu, gorączki i szczepień, ale wirus zostawia też cichszy ślad w organizmie: może zaburzać metabolizm i zdrowie serca długo po ustąpieniu ostrej infekcji. Badanie przeprowadzone w Johannesburgu w Republice Południowej Afryki śledziło osoby hospitalizowane z umiarkowanym i ciężkim COVID-19 i porównywało je z ochotnikami z cukrzycą oraz zdrowymi. Monitorując tłuszcze we krwi, ciśnienie krwi i istotne sygnały układu odpornościowego przez kilka miesięcy, badacze badali, jak COVID-19 przekształca chemię krwi i co to może oznaczać dla długoterminowego ryzyka zawału serca i udaru.
Kogo badano i co mierzono
Zespół rekrutował 169 dorosłych podczas fali Delty w RPA w 2021 roku. Osiemdziesiąt cztery osoby były hospitalizowane z powodu COVID-19, podczas gdy pozostali uczestnicy stanowili osoby z cukrzycą lub zdrowi ochotnicy, którzy nie byli hospitalizowani z powodu wirusa. Pacjenci z COVID-19 częściej mieli problemy z masą ciała i nadciśnienie niż grupy porównawcze: około 60% miało otyłość, a ponad połowa miała nadciśnienie lub cukrzycę. W ciągu dwóch dni od przyjęcia zespół zebrał szczegółowe dane o wielkości ciała, ciśnieniu krwi, poziomie glukozy, standardowych testach cholesterolu, specjalnej cząstce podobnej do cholesterolu zwanej lipoproteiną(a) oraz panelu molekuł zapalnych odzwierciedlających aktywację układu odpornościowego.
Jak COVID-19 zmienia tłuszcze we krwi i zapalenie
Gdy pacjenci byli w fazie ostrej choroby COVID-19, ich profil cholesterolu wyglądał znacznie inaczej niż u osób z cukrzycą i zdrowych kontrolnych. Poziomy „złego” cholesterolu LDL, „dobrego” HDL i cholesterolu całkowitego były niższe, podczas gdy trójglicerydy i stosunek trójglicerydów do HDL były wyższe. Te przesunięcia odzwierciedlają wzorce obserwowane przy innych ciężkich infekcjach i sugerują, że organizm spala lub redystrybuuje tłuszcze podczas intensywnego zapalenia. Najciężej chorzy pacjenci — ci, którzy zmarli — mieli zwykle większą masę ciała, wyższy poziom cukru i wyjątkowo niski LDL. Mieli też bardzo wysokie poziomy markerów zapalnych, takich jak białko C‑reaktywne, ferrytyna oraz klastry białek sygnałowych układu odpornościowego znane jako cytokiny Th1 i Th17. Mówiąc prościej, organizm pod silnym stresem zapalnym wykazywał zarówno zaburzenia w metabolizmie tłuszczów, jak i burzę aktywności immunologicznej.
Sygnały, które przewidywały gorsze rokowanie
Badacze wykorzystali modele statystyczne, aby ustalić, które pomiary najlepiej prognozowały śmierć, konieczność intensywnej opieki lub wsparcia oddechowego. Po uwzględnieniu wieku, płci i rasy wyłoniło się kilka wyraźnych wzorców. Bycie kobietą wiązało się z niższym ryzykiem zgonu, podczas gdy każdy wzrost wskaźnika masy ciała (BMI) znacząco zwiększał szanse zgonu, przyjęcia na intensywną terapię i konieczności wsparcia respiracyjnego. Co godne uwagi, niższy poziom LDL przy przyjęciu prognozował wyższe ryzyko zgonu: pacjenci z poziomami poniżej około 1,8 mmol/L częściej umierali w szpitalu. Równocześnie niektóre molekuły zapalne — szczególnie interleukina‑6 oraz powiązane cytokiny Th17 i Th1 — były silnie związane z ciężkimi wynikami. Gdy LDL skojarzono z BMI i tymi markerami zapalnymi, model znacznie lepiej identyfikował pacjentów wysokiego ryzyka niż pojedynczy czynnik.
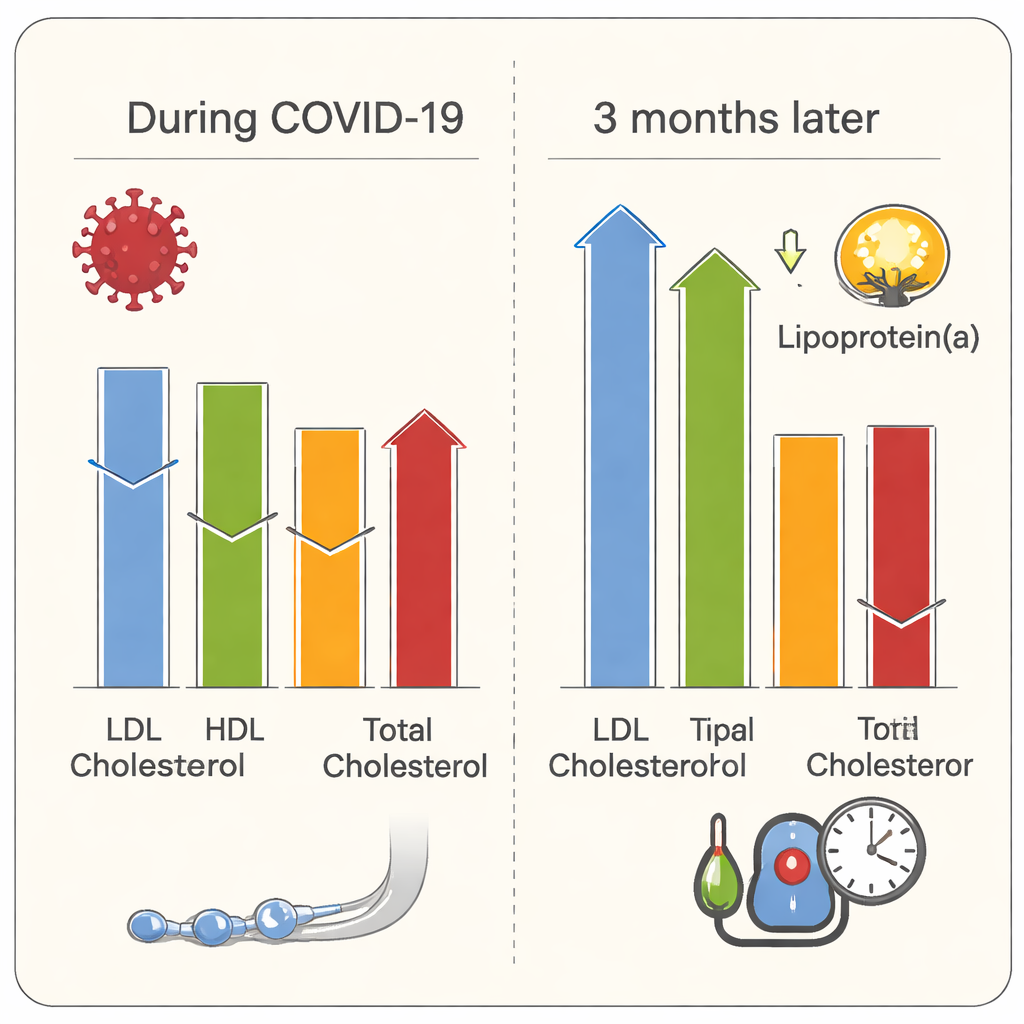
Co utrzymuje się miesiące po infekcji
Historia nie kończyła się wraz z opuszczeniem szpitala. Trzy miesiące po wyzdrowieniu 44 osoby powróciły na badanie kontrolne. Ich ciśnienie krwi było istotnie wyższe niż przed infekcją, a prawie jedna na cztery osób rozwinęła nowe nadciśnienie. Obwód talii i BMI pozostały wyższe niż w grupach kontrolnych. Tłuszcze we krwi także „odbijały się”: cholesterol całkowity, LDL i HDL wzrosły w porównaniu z fazą szpitalną, podczas gdy trójglicerydy spadły. Godnym uwagi odkryciem była lipoproteina(a) — cząstka uwarunkowana genetycznie, sprzyjająca krzepnięciu i chorobie naczyń. Poziomy lipoproteiny(a) były wyższe u ozdrowieńców po COVID-19 niż u zdrowych kontrolnych podczas wizyty kontrolnej i były szczególnie podwyższone u uczestników czarnoskórych i o mieszanym pochodzeniu, którzy już z reguły mają wyższe wartości wyjściowe. Chociaż lipoproteina(a) sama w sobie nie korelowała ściśle z krótkotrwałym zapaleniem w tym badaniu, jej utrzymujące się podwyższenie na poziomach uznawanych za wysokie ryzyko chorób serca budzi obawy o długoterminowe powikłania.
Co to znaczy dla codziennego zdrowia
Dla czytelników niebędących specjalistami przesłanie jest takie, że COVID-19 to nie tylko problem układu oddechowego: może zaburzyć profil lipidowy, ciśnienie krwi i układ odpornościowy w sposób, który może zwiększać ryzyko chorób serca i udaru w miesiącach po infekcji, zwłaszcza u osób z nadwagą lub zaburzeniami metabolicznymi. Podczas ciężkiej choroby bardzo niski LDL i wysokie markery zapalne wydają się wskazywać osoby o największym zagrożeniu, a po wyzdrowieniu nowe nadciśnienie, nieprawidłowy cholesterol i podwyższona lipoproteina(a) sugerują utrzymującą się podatność. Autorzy zalecają, aby szpitale i przychodnie, zwłaszcza w warunkach ograniczonych zasobów, rozważyły rutynowe monitorowanie ciśnienia krwi i cholesterolu (w tym lipoproteiny[a], jeśli to możliwe) u ozdrowieńców po COVID‑19 oraz że potrzebne są większe badania, aby potwierdzić, czy wczesne leczenie tych zmian może zapobiec przyszłym chorobom sercowo‑naczyniowym.
Cytowanie: Mohamed, F., Gunter, S., Currin, S. et al. Metabolic implications of COVID-19 with a focus on lipid profiles and inflammatory markers. Sci Rep 16, 6217 (2026). https://doi.org/10.1038/s41598-026-37439-5
Słowa kluczowe: COVID-19 i ryzyko sercowe, zmiany cholesterolu, lipoproteina(a), zapalenie i odporność, powrót do zdrowia po COVID