Clear Sky Science · pl
Dysfunkcja seksualna u brazylijskich kobiet poddawanych adiuwantowej terapii hormonalnej w leczeniu raka piersi: częstość i czynniki związane
Dlaczego ten temat ma znaczenie poza gabinetem
Dla wielu kobiet przeżycie raka piersi to dopiero początek długiej drogi do powrotu do pełnego życia. Leki, które pomagają zapobiegać nawrotom choroby, mogą stopniowo osłabiać popęd seksualny, komfort i intymność, obciążając związki i poczucie własnej wartości. To duże brazylijskie badanie rzuca światło na to, jak powszechne są problemy seksualne u kobiet przyjmujących długoterminowo leki blokujące hormony po raku piersi oraz dlaczego lekarze, pacjentki i rodziny muszą rozmawiać o tym ukrytym skutku ubocznym.
Życie po leczeniu: nowotwór pod kontrolą, ale kosztem
Większość guzów piersi jest napędzana przez hormony żeńskie, zwłaszcza estrogen. Po zabiegu chirurgicznym, chemioterapii lub napromienianiu wiele kobiet przyjmuje przez co najmniej pięć lat doustną „terapię hormonalną”, taką jak tamoksyfen lub inhibitory aromatazy, aby zmniejszyć ryzyko nawrotu choroby. Leki te ratują życie, zmniejszając zarówno ryzyko nawrotów, jak i śmiertelność. Jednak poprzez obniżanie lub blokowanie estrogenu mogą także wywoływać uderzenia gorąca, zmiany nastroju, bóle stawów – oraz problemy seksualne, takie jak obniżone pożądanie, suchość pochwy i ból podczas stosunku. Do tej pory brakowało dużych, ogólnokrajowych danych na temat tego, jak często brazylijskie kobiety leczone tymi lekami mają trudności w sferze seksualnej.
Co badacze chcieli ustalić
Naukowcy z 14 szpitali z wszystkich pięciu regionów Brazylii zaprosili dorosłe kobiety z rakiem piersi o niezaawansowanej postaci, wrażliwym na hormony, które przyjmowały terapię hormonalną przez co najmniej sześć miesięcy, do wypełnienia szczegółowych kwestionariuszy. Zespół skupił się na tych, które były seksualnie aktywne w ciągu poprzednich czterech tygodni, pytając o pożądanie, pobudzenie, nawilżenie, orgazm, satysfakcję i ból za pomocą standardowego narzędzia — Female Sexual Function Index. Zebrano także dane z dokumentacji medycznej, w tym wiek, stadium choroby, rodzaj zabiegu, typ i czas trwania leczenia hormonalnego, inne choroby i stosowane leki. Jakość życia mierzono międzynarodowymi kwestionariuszami onkologicznymi oceniającymi dobrostan ogólny, obraz ciała i wpływ skutków ubocznych leczenia.
Jak często występowały problemy seksualne?
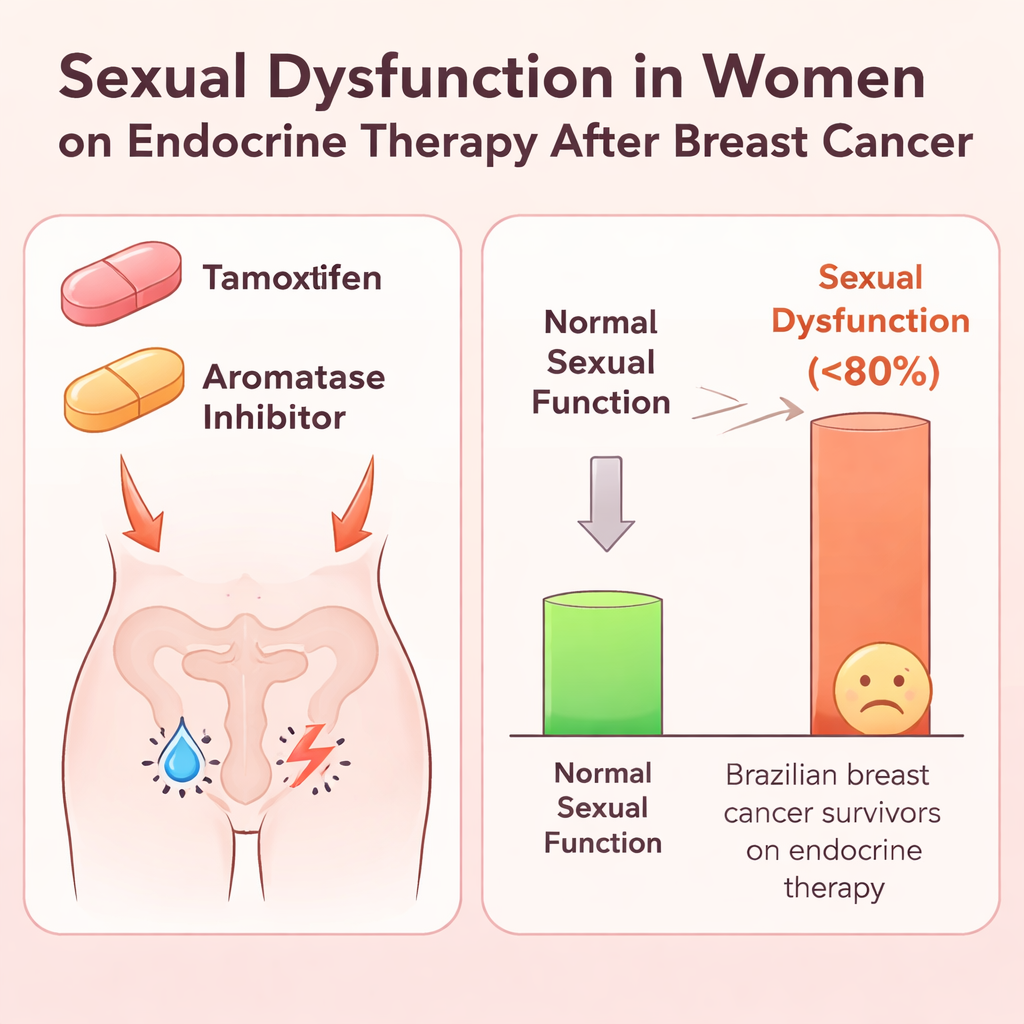
Z 774 przebadanych kobiet około trzy na cztery deklarowały, że były seksualnie aktywne przed rozpoznaniem raka, lecz mniej niż połowa współżyła w miesiącu poprzedzającym badanie. Spośród 346 kobiet seksualnie aktywnych w tym okresie niemal cztery na pięć — 79,8% — spełniało kryteria dysfunkcji seksualnej. W porównaniu z kobietami, które nie osiągały tego progu, były one nieco starsze i uzyskały niższe wyniki w każdej części skali funkcji seksualnych, od pożądania i pobudzenia po orgazm i komfort. Średnio ich ogólny wynik funkcji seksualnej był wyraźnie poniżej poziomu uznawanego za zdrowy, co potwierdza międzynarodowe badania pokazujące, że osoby po raku piersi napotykają więcej trudności seksualnych niż kobiety bez raka.
Które leczenia i czynniki miały znaczenie?
Kiedy zespół zastosował modele statystyczne, by przeanalizować wiele możliwych wpływów, jeden rodzaj terapii wyróżnił się. Kobiety przyjmujące inhibitory aromatazy — rodzaj doustnych leków hormonalnych często stosowanych po menopauzie — miały około 13% wyższą częstość występowania dysfunkcji seksualnej niż te na tamoksyfenie. Kobiety z większą liczbą lat formalnej edukacji również częściej zgłaszały problemy seksualne, co może odzwierciedlać większą świadomość i chęć rozmawiania o sprawach intymnych, a niekoniecznie rzeczywistą różnicę biologiczną. Co istotne, kobiety z dysfunkcją seksualną zgłaszały gorsze wyniki w zakresie zdrowia globalnego, życia społecznego, obrazu ciała, przyjemności seksualnej i skutków ubocznych terapii systemowej. Natomiast czynniki takie jak rodzaj operacji piersi, zastosowanie chemioterapii lub radioterapii, status menopauzalny czy obecność innych chorób nie były w tym badaniu wyraźnie powiązane z dysfunkcją seksualną.
Co można zrobić, by pomóc
Autorzy podkreślają, że zdrowie seksualne często bywa pomijane w rutynowej opiece po raku, chociaż proste działania mogą przynieść realną poprawę. Wskazują na modele doradcze takie jak PLISSIT i BETTER, które pomagają profesjonalistom zdrowotnym dawać pacjentkom „pozwolenie” na rozmowę o seksie, przekazywać jasne informacje, proponować praktyczne strategie i kierować do bardziej zaawansowanej terapii, gdy jest to potrzebne. Przykłady obejmują regularne stosowanie bezzwłasnowych nawilżaczy pochwy i lubrykantów, ćwiczenia dna miednicy oraz wczesne skierowania do ginekologów, psychologów lub specjalistów zdrowia seksualnego. Programy opieki po zakończeniu leczenia, które systematycznie pytają o problemy seksualne i oferują wsparcie, mogą być szczególnie ważne dla kobiet przyjmujących inhibitory aromatazy, które wydają się być w większym ryzyku.
Przywracanie intymności w życiu po chorobie
To ogólnokrajowe badanie ujawnia, że niemal 80% seksualnie aktywnych brazylijskich kobiet przyjmujących długoterminowo leki blokujące hormony po raku piersi doświadcza znaczących trudności seksualnych, z wyraźnymi konsekwencjami dla jakości życia. Dla pacjentek i ich partnerów te problemy nie są błahe; dotykają tożsamości, więzi emocjonalnej i codziennego szczęścia. Przekaz jest prosty: kontrola choroby nie powinna oznaczać poświęcenia satysfakcjonującego życia seksualnego. Normalizując rozmowy o seksualności, szkoląc zespoły onkologiczne w zakresie podejmowania tych tematów i włączając wsparcie zdrowia seksualnego do opieki follow‑up, klinicyści mogą pomóc osobom po leczeniu odzyskać ważny wymiar ich życia.
Cytowanie: Assad-Suzuki, D., Laperche-Santos, D., Resende, H. et al. Sexual dysfunction in Brazilian women undergoing adjuvant endocrine therapy for breast cancer: prevalence and associated factors. Sci Rep 16, 6173 (2026). https://doi.org/10.1038/s41598-026-37429-7
Słowa kluczowe: przeżycie po raku piersi, skutki uboczne terapii hormonalnej, żeńska dysfunkcja seksualna, inhibitory aromatazy, jakość życia