Clear Sky Science · pl
Opracowanie i walidacja nowego nomogramu przewidującego przerzuty do węzłów chłonnych pachowych u pacjentek z rakiem piersi w Egipcie
Dlaczego to ma znaczenie dla pacjentek
Dla wielu kobiet z rakiem piersi największym lękiem po rozpoznaniu nie jest jedynie sama choroba, lecz także długoterminowe skutki leczenia. Jednym z najbardziej uciążliwych zabiegów jest usunięcie węzłów chłonnych z okolicy pachy, które może zapobiegać rozprzestrzenianiu się nowotworu, ale często powoduje obrzęk ramienia, ból i ograniczenie ruchomości. W tym badaniu sprawdzono, czy prosty przyrząd prognostyczny mógłby pomóc lekarzom w Egipcie lepiej ocenić, kto rzeczywiście potrzebuje tak agresywnego zabiegu, a kto mógłby go bezpiecznie uniknąć.
Problem „jednego rozwiązania dla wszystkich” w chirurgii
Tradycyjnie chirurdzy usuwali duże liczby węzłów chłonnych z pachy (zabieg zwany radykalnym wycięciem węzłów pachowych), aby sprawdzić, czy rak piersi się rozprzestrzenił. Choć skuteczny w kontroli choroby, zabieg ten jest bardzo inwazyjny i może pozostawić pacjentki z infekcjami, przewlekłym obrzękiem ramienia (limfedema) oraz problemami z barkiem trwającymi przez całe życie. Nowsza metoda, biopsja węzła wartowniczego, usuwa mniej węzłów, ale nadal jest operacją i nie zawsze jest dostępna w warunkach ograniczonych zasobów. Jednocześnie współczesne programy przesiewowe powodują, że wiele kobiet jest diagnozowanych wcześniej, a w ponad trzech czwartych przypadków węzły usunięte u niektórych pacjentek okazują się wolne od nowotworu — dowód, że wiele kobiet może być leczonych zbyt agresywnie.
Duże egipskie badanie szukające mądrzejszego podejścia
Aby sprostać temu problemowi, badacze z dużego ośrodka onkologicznego w Aleksandrii w Egipcie przeanalizowali dokumentację 1 246 kobiet leczonych z powodu inwazyjnego raka piersi w latach 2018–2024. Wszystkie miały chorobę od wczesnej do miejscowo zaawansowanej (stadia I–III) i przeszły albo pełne wycięcie pachy, albo biopsję węzła wartowniczego, dzięki czemu status węzłów chłonnych był znany z pewnością. Zespół zebrał szczegółowe informacje, które zwykle są dostępne w czasie operacji: wiek pacjentki, wielkość guza i jego położenie w piersi, cechy mikroskopowe, status hormonalny i HER2 oraz wyniki badań obrazowych — mammografii i ultrasonografii. Następnie użyto metod statystycznych, aby wyszukać kombinacje czynników, które najlepiej przewidują obecność przerzutów w węzłach pachowych.
Budowa „karty wyników” ryzyka rozprzestrzenienia się do węzłów
Z analizy wynikało, że pięć cech jest najsilniejszymi niezależnymi wskazówkami zajęcia węzłów: miejsce guza w piersi (szczególnie w ogonie pachowym lub obszarach bocznych), jego rozmiar, podtyp biologiczny, obecność komórek nowotworowych w drobnych naczyniach krwionośnych lub limfatycznych oraz podejrzany wygląd węzłów w badaniu ultrasonograficznym pachy. Badacze przekształcili te czynniki w graficzną kartę punktową, nazywaną nomogramem. Każdy czynnik dodaje określoną liczbę punktów; ich suma daje oszacowane prawdopodobieństwo, że w węzłach pachowych danej kobiety występuje rak. Weryfikowany na rzeczywistych wynikach pacjentek model okazał się bardzo dokładny, poprawnie rozdzielając kobiety z przerzutami i bez nich w ponad 9 na 10 przypadków — wynik lepszy niż sama ultrasonografia oraz wielu wcześniej opublikowanych narzędzi.
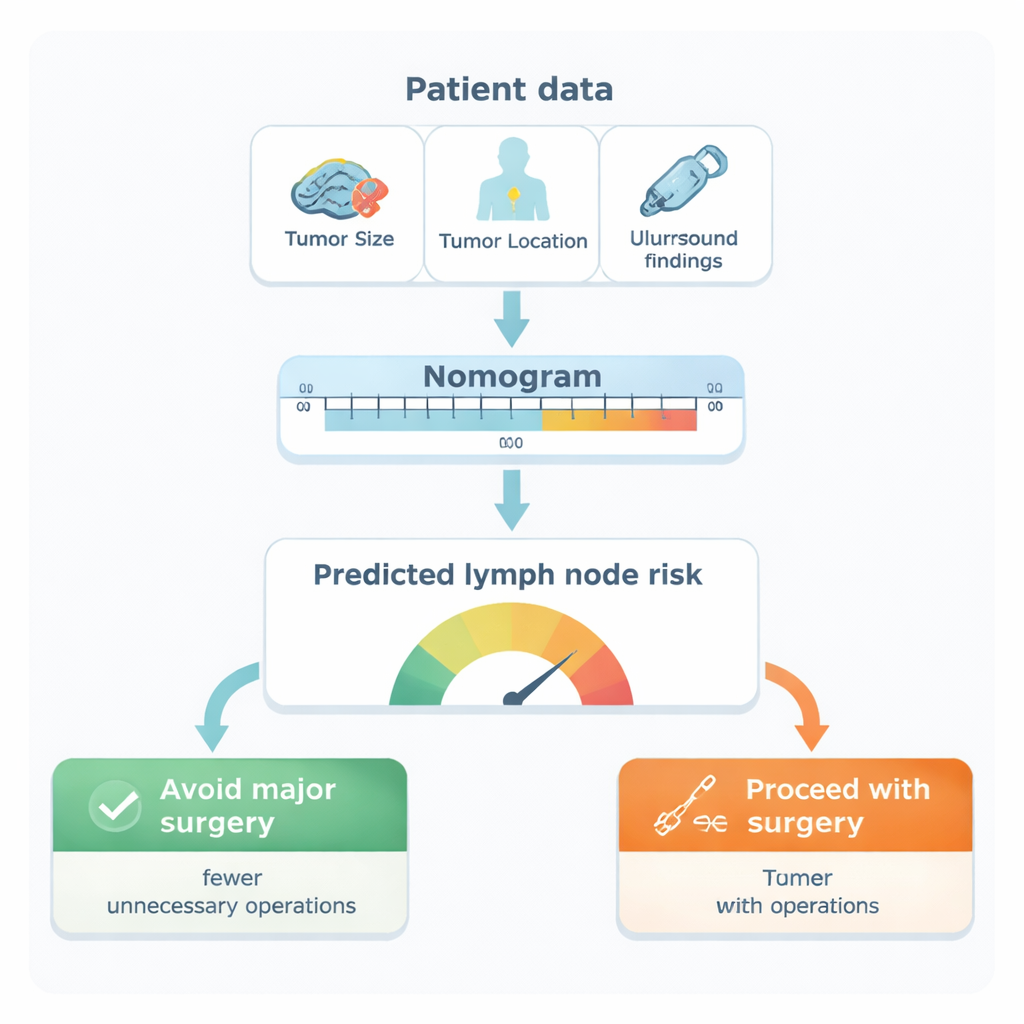
Od liczb do decyzji na sali operacyjnej
Następnie zespół zastanowił się, jak ta karta punktowa mogłaby zmienić opiekę w praktyce. Przy użyciu metody zwanej analizą krzywej decyzyjnej zbadano różne „progi ryzyka” wskazujące na wybór operacji. Przy progu ryzyka 20% model identyfikował większość kobiet, które rzeczywiście miały przerzuty do węzłów (około 94% czułości), jednocześnie oszczędzając wiele kobiet bez zajęcia przed niepotrzebnym wycięciem. W praktycznych kategoriach, kobiety z przewidywanym ryzykiem poniżej 20% miałyby tylko około 1 na 8 szansy na ukrytą chorobę w węzłach. Według analizy, stosowanie nomogramu przy tym progu mogłoby zapobiec w przybliżeniu 11 niepotrzebnym wycięciom pachy na każde 100 ocenianych kobiet, bez istotnego zwiększenia ryzyka przeoczenia poważnej choroby.
Co to oznacza dla pacjentek i systemów opieki zdrowotnej
Dla pacjentek przekaz badania jest optymistyczny: w przyszłości krótki zestaw klinicznych i obrazowych danych mógłby zostać połączony w prosty wskaźnik ryzyka, który poprowadzi do bardziej dopasowanej chirurgii. Kobiety o bardzo niskim przewidywanym ryzyku zajęcia węzłów mogłyby uniknąć dużych zabiegów pachowych — a wraz z nimi długoterminowych powikłań — szczególnie w szpitalach, gdzie brak bardziej zaawansowanych technik. Te z wyższym ryzykiem wciąż mogłyby otrzymać pełne ocenianie i leczenie. Choć narzędzie wymaga jeszcze przetestowania w innych szpitalach i krajach, zanim zostanie szeroko wdrożone, stanowi praktyczny krok w kierunku bardziej spersonalizowanej i mniej obciążającej opieki nad rakiem piersi w Egipcie i podobnych środowiskach o ograniczonych zasobach.
Cytowanie: Ismail, H.M., Arafa, M.A., Elsaid, A.A.A. et al. Development and validation of a novel nomogram predicting axillary lymph node metastasis among breast cancer patients in Egypt. Sci Rep 16, 7187 (2026). https://doi.org/10.1038/s41598-026-37354-9
Słowa kluczowe: chirurgia raka piersi, przerzuty do węzłów chłonnych, nomogram predykcyjny, postępowanie pachowe, onkologia w Egipcie