Clear Sky Science · pl
Wydajność diagnostyczna multimodalnych biomarkerów w raku jelita grubego
Dlaczego to ma znaczenie dla codziennego zdrowia
Rak jelita grubego jest jednym z najczęstszych i najgroźniejszych nowotworów na świecie, a jednocześnie w dużym stopniu wyleczalny, jeśli zostanie wykryty wcześnie. Wiele osób unika kolonoskopii, ponieważ jest inwazyjna i niewygodna, a popularne testy nieinwazyjne mogą przeoczyć nowotwory. Badanie to analizuje, czy połączenie kilku prostych badań krwi i stolca może zapewnić dokładniejszy, wygodniejszy sposób wskazywania osób, które prawdopodobnie mają raka jelita grubego, i tych, które mogą bezpiecznie uniknąć niepotrzebnych procedur.
Poszukiwanie śladów raka we krwi i stolcu
Naukowcy obserwowali 881 osób leczonych w dużym szpitalu w Chinach: 188 miało potwierdzony rak jelita grubego, a 693 miały podobne dolegliwości ze strony przewodu pokarmowego, ale bez raka. Zamiast polegać na jednym wskaźniku, zmierzyli kilka różnych sygnałów, które nowotwór lub jego otoczenie mogą pozostawiać. Obejmowały one specjalną zmianę w DNA we krwi (nazywaną metylowanym SEPT9), klasyczne markery nowotworowe stosowane w wielu szpitalach (CEA i CA19-9), test stolca wykrywający krew utajoną (test na krew utajoną w stolcu, FOBT) oraz dwa wskaźniki z podstawowego morfologii krwi odzwierciedlające zapalenie i zmiany w czerwonych krwinkach (RDW-CV i PLR). Badając, jak każdy z tych markerów zachowuje się samodzielnie i w połączeniu, postawili proste pytanie: czy panel wielotestowy wypada lepiej w wykrywaniu raka niż dowolny pojedynczy test?
Jak przeprowadzono badanie
Wszyscy uczestnicy oddali rutynowe próbki krwi, a gdy było to możliwe — także stolca. Zespół badał metylowany SEPT9 we krwi przy użyciu zestawu komercyjnego wykrywającego zmiany DNA związane z rakiem, mierzył CEA i CA19-9 za pomocą zautomatyzowanych analizatorów szpitalnych oraz obliczał RDW-CV i PLR z rutynowej morfologii krwi. FOBT wykonywano na stolcu przy użyciu powszechnie stosowanego zestawu immunochemicznego. Przy użyciu modeli statystycznych porównywano wyniki między grupami z rakiem i bez raka, identyfikowano markery niezależnie związane z obecnością raka jelita grubego, a następnie zbudowano model predykcyjny. Wydajność oceniano za pomocą krzywych ROC (receiver operating characteristic), które podsumowują, jak dobrze test równoważy wykrywanie prawdziwych nowotworów (czułość) z unikaniem fałszywych alarmów (swoistość).
Co każdy test może — a czego nie może — zrobić samodzielnie
Każdy z pojedynczych markerów wykazał istotne różnice między grupami z rakiem i bez raka. Grupa z rakiem miała znacznie wyższe wskaźniki pozytywne metylowanego SEPT9 i FOBT oraz podwyższone poziomy CEA, CA19-9, RDW-CV i PLR. Analizowane pojedynczo, metylowany SEPT9 znakomicie sprawdzał się w wykluczaniu przypadków bez raka, prawidłowo identyfikując około 95% osób bez choroby, lecz jednocześnie przeoczał znaczną część przypadków raka. FOBT wykazywał odwrotny wzorzec: wykrywał około 85% przypadków raka, ale błędnie klasyfikował w przybliżeniu jednego na pięciu pacjentów bez raka jako wysokie ryzyko. CEA zapewniał najsilniejsze wyniki jako pojedynczy test, podczas gdy CA19-9, RDW-CV i PLR same w sobie były tylko umiarkowanie informatywne. Wyniki te podkreślają podstawowy problem testów pojedynczych: każdy z nich odzwierciedla tylko jedną stronę zachowania nowotworu.
Silniejsze razem: łączenie wielu sygnałów
Ponieważ każdy marker odzwierciedla inny proces biologiczny — zmiany genetyczne w DNA guza, białka uwalniane przez komórki nowotworowe, krwawienie z ognisk w jelicie oraz zapalenie związane z rakiem — badacze sprawdzili, jak wypadają kombinacje. Połączenie metylowanego SEPT9 z FOBT znacznie zwiększyło szansę wykrycia raka, a dodanie markerów nowotworowych CEA i CA19-9 dalej poprawiło czułość. Gdy sześć kluczowych wskaźników (metylowany SEPT9, FOBT, CEA, CA19-9, RDW-CV i PLR) połączono w jeden model predykcyjny, wydajność była uderzająca: panel poprawnie wskazał około 92% pacjentów z rakiem, jednocześnie prawidłowo uspokajając około 84% osób bez raka. Statystycznie model łączony osiągnął pole pod krzywą ROC równe 0,939, znacznie wyższe niż którykolwiek pojedynczy test czy prosta para testów, co podkreśla siłę integracji wielu, wzajemnie uzupełniających się biomarkerów.
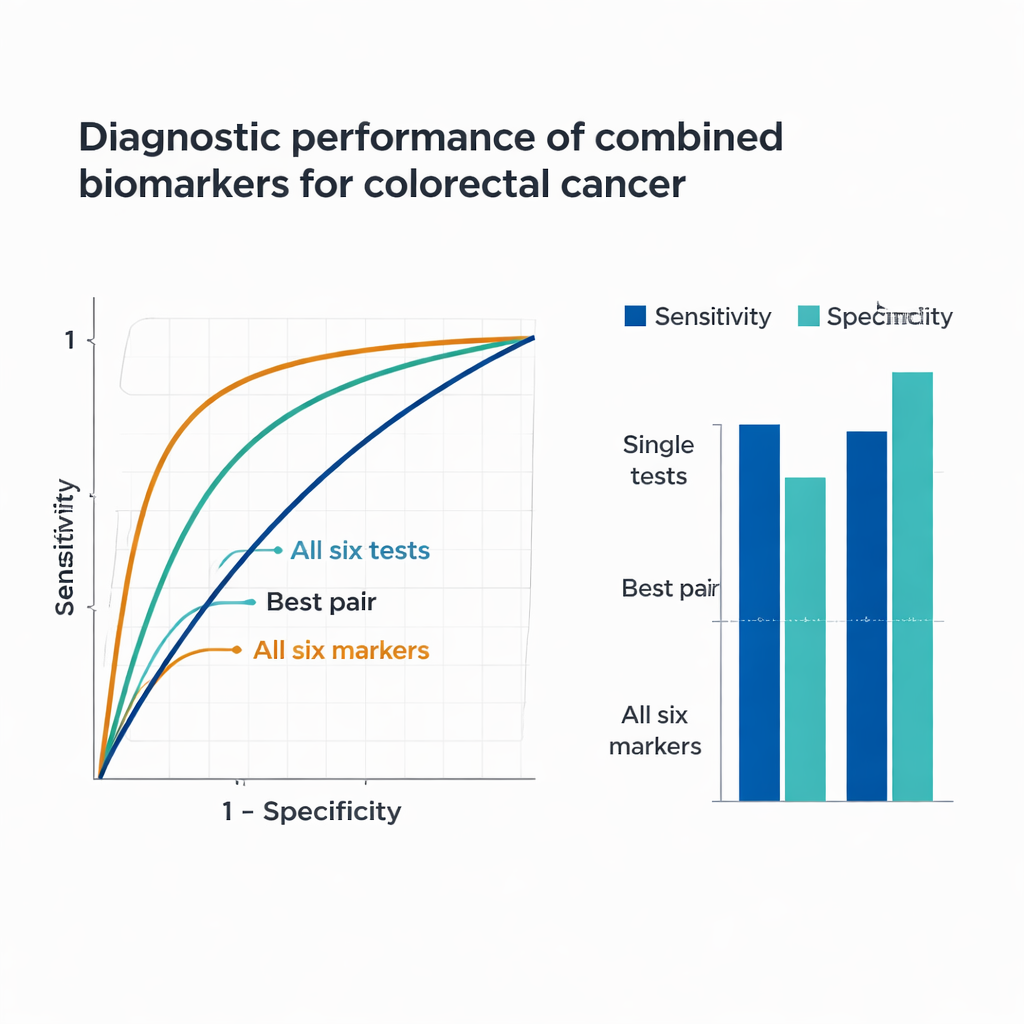
Co to może znaczyć dla badań przesiewowych i opieki
Dla osób niechętnych kolonoskopii podejście wielotestowe oferuje obiecującą, nieinwazyjną metodę oceny ryzyka raka, opartą wyłącznie na próbkach krwi i stolca. Choć nie może ono w pełni zastąpić kolonoskopii, panel o tak wysokiej czułości i dobrej swoistości mógłby pomóc zdecydować, kto pilnie potrzebuje badania inwazyjnego, a kogo można bezpiecznie monitorować. Autorzy zaznaczają, że ich badanie przeprowadzono w jednym szpitalu i nie przeanalizowano w pełni wydajności w bardzo wczesnych stadiach raka ani w długoterminowej obserwacji, więc potrzebne są szersze, wieloośrodkowe badania. Mimo to wyniki sugerują, że łączenie kilku prostych, powszechnie dostępnych testów mogłoby zmienić badania przesiewowe w kierunku raka jelita grubego — wykrywając więcej nowotworów wcześniej, przy jednoczesnym ograniczeniu niepotrzebnych procedur, kosztów i niepokoju pacjentów.
Cytowanie: Yang, S., Wang, Y., Li, J. et al. Diagnostic performance of multimodal biomarkers in colorectal cancer. Sci Rep 16, 6273 (2026). https://doi.org/10.1038/s41598-026-37280-w
Słowa kluczowe: rak jelita grubego, badania przesiewowe w kierunku raka, badanie krwi, badanie stolca, biomarkery