Clear Sky Science · pl
Interferon-λ3 w surowicy jako krótkoterminowy biomarker kontroli choroby w związanej z przeciwciałami przeciw MDA5 dermatomyositis z zajęciem płuc
Dlaczego to ważne dla pacjentów i rodzin
U niektórych osób z rzadką chorobą mięśni i skóry zwaną dermatomyositis rozwija się poważne bliznowacenie i zapalenie płuc. Ten problem może szybko się pogorszyć i zagrażać życiu, dlatego lekarze potrzebują szybkiego i wiarygodnego sposobu, by ocenić, czy wczesne leczenie rzeczywiście działa. Badanie to sprawdzało, czy substancja we krwi, nazwana interferon‑lambda 3, może pełnić rolę lampki ostrzegawczej na desce rozdzielczej, pomagając lekarzom rozróżnić — już w ciągu zaledwie miesiąca — kto dobrze reaguje na terapię, a kto nadal jest zagrożony.
Rzadka choroba z niebezpiecznym zajęciem płuc
Dermatomyositis to choroba autoimmunologiczna: układ odpornościowy błędnie atakuje mięśnie, skórę i czasami płuca. Część pacjentów ma przeciwciała przeciw białku znanemu jako MDA5 i są oni szczególnie narażeni na rozwój choroby śródmiąższowej płuc, w której tkanka płucna ulega zapaleniu i staje się sztywna. Dla tych pacjentów pierwsze tygodnie po rozpoznaniu są kluczowe. Szybko rozpoczyna się leczenie silnymi lekami immunosupresyjnymi, ale trudno jest wcześnie ocenić, czy te terapie rzeczywiście tłumią zapalenie płuc, czy choroba cicho postępuje pod powierzchnią.
Poszukiwanie krótkoterminowego sygnału we krwi
Naukowcy skupili się na cząsteczce zwanej interferon‑lambda 3 (IFN‑λ3), będącej częścią antywirusowej obrony organizmu, która także wpływa na zapalenie w tkankach barierowych, takich jak płuca. Wcześniejsze prace wykazały, że poziomy IFN‑λ3 są nietypowo wysokie u osób z dermatomyositis z obecnością MDA5 i że wysokie stężenia przy rozpoznaniu wiążą się z gorszym rokowaniem. W tym badaniu zespół postawił nowe pytanie: czy zmiany IFN‑λ3 w ciągu pierwszego miesiąca leczenia korelują z tym, jak dobrze kontrolowana jest choroba płuc? Aby to sprawdzić, retrospektywnie przeanalizowali 24 pacjentów leczonych w kilku szpitalach przez ponad dwie dekady, u wszystkich z zachowanymi próbkami krwi z czasu rozpoznania i ponownie około miesiąca po rozpoczęciu terapii.
Dwie ścieżki: dobra kontrola i słaba kontrola
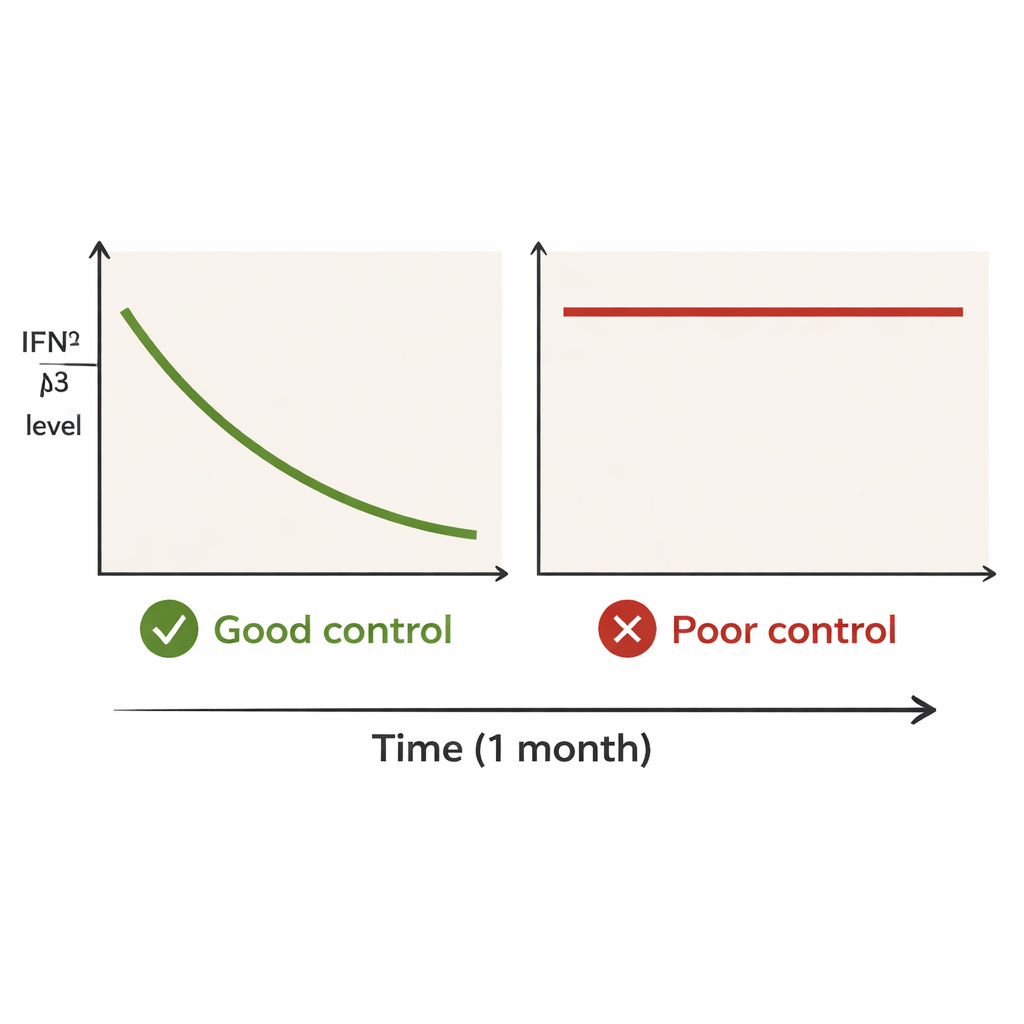
Pacjentów podzielono na dwie grupy w zależności od przebiegu choroby płuc w ciągu następnego roku. Grupa „dobrej kontroli” obejmowała osoby, które przeżyły i przez co najmniej dwanaście miesięcy nie miały zaostrzeń płuc. Grupa „słabej kontroli” obejmowała tych, którzy zmarli z powodu pogarszającej się choroby płuc lub mieli wyraźny nawrót w ciągu roku. Przy rozpoznaniu poziomy IFN‑λ3 były generalnie wysokie w obu grupach. Jednak po miesiącu pojawiło się wyraźne rozdzielenie. W grupie dobrej kontroli mediany IFN‑λ3 spadły z około 95 do 13 jednostek, co stanowi silny i szybki spadek. W grupie słabej kontroli poziomy prawie się nie zmieniły, pozostając wysokimi — około 130 do 119. Nawet pacjenci z tej grupy, którzy wykazywali pewien spadek, nadal mieli wyraźnie podwyższone wartości po miesiącu.
Jak ten marker wypada na tle innych
Lekarze już używają innych testów krwi, takich jak ferrytyna i KL‑6, aby oszacować ciężkość tego typu choroby płuc. Jednak w tym badaniu te markery prawie się nie zmieniały w ciągu pierwszego miesiąca i nie rozdzielały wyraźnie obu grup pod względem wyników. IFN‑λ3 zachowywał się inaczej: szybko spadał u pacjentów, u których choroba została opanowana, i pozostawał wysoki u tych, którzy później zmarli lub mieli nawrót. Sugeruje to, że absolutny poziom IFN‑λ3 po miesiącu — jak wysoki lub niski jest w tym momencie — może być bardziej informatywny niż sam fakt niewielkiej zmiany względem wartości wyjściowej. Co ważne, ten wzorzec utrzymywał się mimo że wielu ciężej chorych pacjentów otrzymywało bardziej agresywne kombinacje leków.
Co to może oznaczać dla opieki
Badanie było relatywnie niewielkie i miało charakter retrospektywny, więc jego wyniki muszą zostać potwierdzone w większych, prospektywnych badaniach. Mimo to wyniki wskazują na praktyczne zastosowanie: oznaczanie IFN‑λ3 przy rozpoznaniu i ponownie około miesiąca później mogłoby dać lekarzom wczesną informację, czy aktualne leczenie jest wystarczające. Jeśli poziomy pozostają wysokie, może to skłonić do bliższego monitorowania, dostosowania leków lub rozważenia dodatkowych terapii zanim dojdzie do nieodwracalnego uszkodzenia płuc. Dla pacjentów i ich rodzin prosty test krwi odzwierciedlający krótkoterminową kontrolę choroby mógłby dawać jaśniejsze wskazówki i większą szansę, by wyprzedzić groźne powikłanie płucne.
Cytowanie: Kitahara, Y., Fujisawa, T., Fukada, A. et al. Serum interferon-λ3 as a short-term biomarker of disease control in anti-MDA5-positive dermatomyositis-associated ILD. Sci Rep 16, 6134 (2026). https://doi.org/10.1038/s41598-026-37104-x
Słowa kluczowe: dermatomyositis, choroba śródmiąższowa płuc, biomarkery, interferon lambda 3, autoimmunologiczna choroba płuc