Clear Sky Science · pl
Koszty choroby wywołanej przez Mycoplasma genitalium w Australii: podejście oparte na zachorowalności z uwzględnieniem terapii ukierunkowanej na oporność
Dlaczego ta ukryta infekcja ma znaczenie
Większość osób nigdy nie słyszała o Mycoplasma genitalium — maleńkiej bakterii przenoszonej przez kontakty seksualne, która często nie wywołuje objawów. Tymczasem może po cichu zaogniać układ rozrodczy, przyczyniać się do zapalenia narządów miednicy u kobiet i staje się coraz trudniejsza do leczenia z powodu narastającej oporności na antybiotyki. Badanie stawia proste, lecz istotne pytanie dla Australii: która strategia leczenia po rozpoznaniu tej infekcji nie tylko działa lepiej, ale też mniej kosztuje system opieki zdrowotnej?
Cichy drobnoustrój o rosnącym znaczeniu
Mycoplasma genitalium to infekcja przenoszona płciowo, która może zajmować cewkę moczową, szyjkę macicy, a czasem także odbyt. Ponieważ osoby często nie czują się chore, wiele zakażeń pozostaje nierozpoznanych. W przeciwieństwie do niektórych innych infekcji przenoszonych drogą płciową nie jest ona rutynowo zgłaszana do krajowych systemów nadzoru, więc rzeczywista liczba zakażeń w Australii jest niepewna. Wiadomo jednak, że bakteria wiąże się z bolesnymi schorzeniami, takimi jak zapalenie cewki moczowej u mężczyzn oraz zapalenie szyjki macicy, zapalenie narządów miednicy i prawdopodobnie długotrwały ból miednicy u kobiet. Powikłania te mogą wymagać wizyt w klinice, podania antybiotyków, a czasem hospitalizacji, co niesie ze sobą zarówno obciążenie finansowe, jak i osobiste.
Oporność na antybiotyki zmienia zasady gry
Przez lata lekarze powszechnie stosowali jednorazową dawkę azithromycyny do leczenia Mycoplasma genitalium. Z czasem jednak drobnoustrój się zaadaptował. W Australii i większości regionu zachodniego Pacyfiku ponad połowa zakażeń ma teraz zmiany genetyczne powodujące oporność na azytromycynę i pokrewne leki. W efekcie pacjenci częściej pozostają zakażeni po standardowym leczeniu, potrzebują dodatkowych wizyt i silniejszych antybiotyków oraz mogą dalej zarażać innych. Ten trend zmusza klinicystów i planistów zdrowotnych do rozważenia korzyści nowszych, bardziej dopasowanych strategii leczenia wobec ich wyższych kosztów początkowych.
Dwie drogi opieki: zgadywanka kontra leczenie ukierunkowane
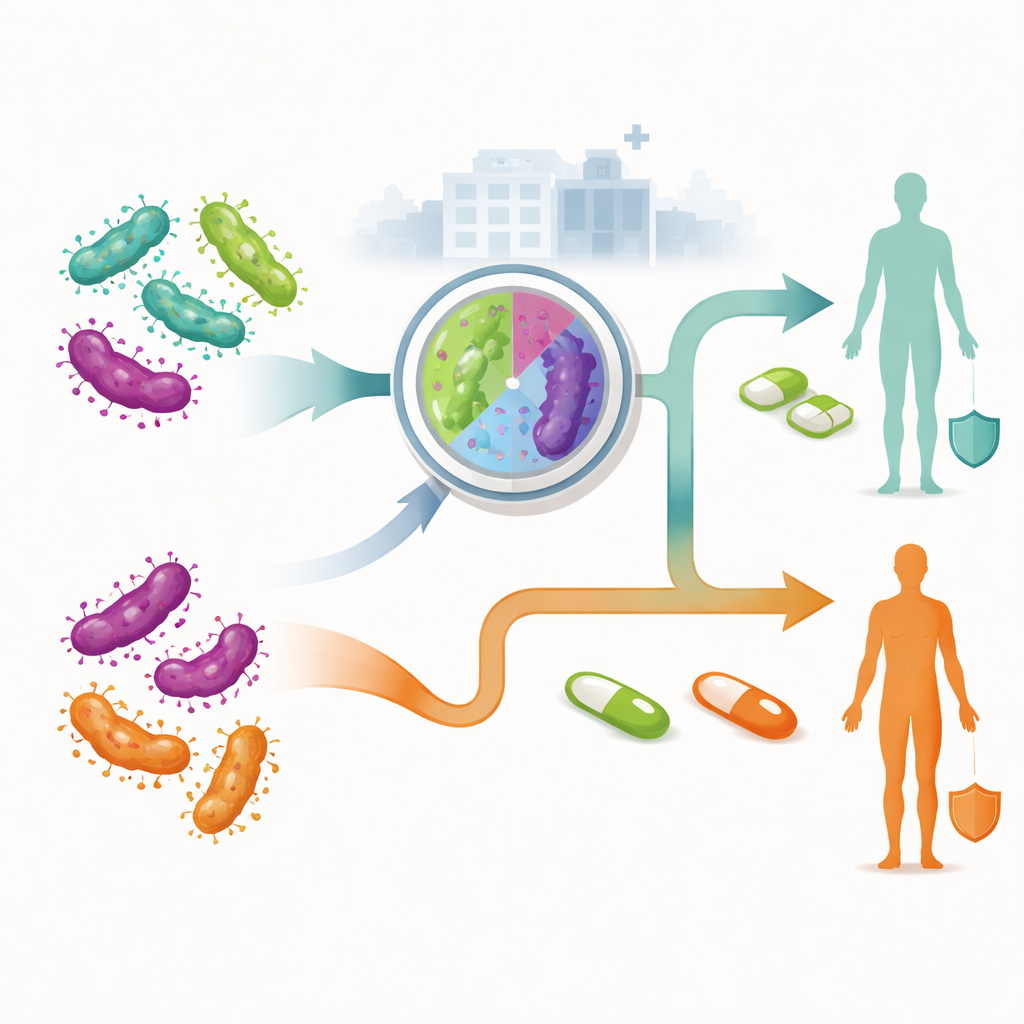
Badacze porównali dwie szerokie strategie zarządzania świeżo rozpoznanymi zakażeniami u dorosłych korzystających z usług w Australii. W tradycyjnym, nieukierunkowanym podejściu każdy otrzymuje ten sam pierwszy kurs antybiotyku bez wiedzy, czy szczep jest oporny. Dopiero w przypadku niepowodzenia leczenia przechodzi się do leków drugiego lub trzeciego rzutu. W podejściu ukierunkowanym na oporność przy rozpoznaniu wykonywane jest badanie laboratoryjne sprawdzające, czy drobnoustrój prawdopodobnie będzie oporny na makrolidy. Osoby z wrażliwymi szczepami rozpoczynają jeden schemat leczenia, natomiast te z opornymi — inny, unikający nieskutecznych leków. Zespół użył modelu drzewa decyzyjnego, aby odwzorować każdą możliwą ścieżkę pacjenta, w tym to, czy przyjmie leczenie, wróci na kontrolę wyleczenia, będzie potrzebować dalszej terapii, lub — w przypadku kobiet — rozwinie zapalenie narządów miednicy i przewlekły ból miednicy.
Liczenie kosztów za każdą decyzję
Aby oszacować koszt pojedynczego zakażenia od rozpoznania do wyleczenia, badanie zliczyło bezpośrednie wydatki medyczne: wizyty w klinice, badania laboratoryjne, koszty leków oraz opiekę szpitalną w razie powikłań. Ceny oparto na australijskich taryfach rządowych, danych o kosztach szpitalnych i cenach rynkowych na rok 2025. Model przeprowadzono oddzielnie dla trzech grup: kobiet niebędących w ciąży, mężczyzn mających seks z mężczyznami oraz mężczyzn mających seks z kobietami, ponieważ ich wskaźniki oporności i powodzenia leczenia różnią się. Badacze sprawdzili też wrażliwość wyników na niepewności, takie jak częstość oporności, prawdopodobieństwo powrotu na kontrolę i częstość występowania powikłań.
Mniej powikłań i niższe rachunki
We wszystkich trzech grupach opieka ukierunkowana na oporność okazała się ogólnie tańsza, mimo że niektóre z używanych w niej leków kosztowały więcej za receptę. U kobiet oczekiwany całkowity koszt na jedno zakażenie był o około 34 dolary australijskie niższy przy terapii ukierunkowanej niż przy podejściu tradycyjnym. U mężczyzn mających seks z mężczyznami oszczędność wyniosła około 39 dolarów na osobę, a u mężczyzn mających seks z kobietami około 23 dolary. Leczenie ukierunkowane przyniosło wyższe wskaźniki wyleczeń przy pierwszym podejściu, co oznacza mniej powtórnych wizyt, mniej kursów antybiotyków i — w przypadku kobiet — mniej przypadków zapalenia narządów miednicy i przewlekłego bólu miednicy. Testy wrażliwości wykazały, że choć pewne czynniki, takie jak cena leków pierwszego rzutu czy częstość oporności, wpływały na wielkość oszczędności, nie podważały głównego wniosku: terapia ukierunkowana pozostawała tańszą opcją.
Co to oznacza dla pacjentów i systemu opieki zdrowotnej
Krótko mówiąc, badanie Mycoplasma genitalium pod kątem oporności przed wyborem antybiotyku pomaga lekarzom dopasować właściwy lek do właściwego pacjenta, skuteczniej usuwać zakażenia i w dłuższej perspektywie oszczędzać pieniądze systemu opieki zdrowotnej. W świecie, gdzie oporność na antybiotyki systematycznie rośnie, podejście to także pomaga spowolnić rozprzestrzenianie się trudnych do leczenia szczepów przez unikanie nieskutecznych leków. Dla pacjentów przekłada się to na mniej wizyt w klinice, krótszy czas choroby i mniejsze ryzyko poważnych powikłań — korzyści wykraczające poza sam bilans finansowy.
Cytowanie: Cheng, Q., Watts, C., Al Adawiyah, R. et al. Cost of illness of Mycoplasma genitalium in Australia: an incidence-based approach incorporating resistance-guided therapy. Sci Rep 16, 8034 (2026). https://doi.org/10.1038/s41598-026-36992-3
Słowa kluczowe: Mycoplasma genitalium, oporność na antybiotyki, infekcja przenoszona drogą płciową, koszty opieki zdrowotnej, terapia ukierunkowana na oporność