Clear Sky Science · pl
Zmiany objętości i funkcji szczątkowej trzustki po różnych typach pankreatektomii: Badanie potencjału regeneracyjnego
Dlaczego chirurgom i pacjentom zależy na „pozostałej” trzustce
Gdy część trzustki zostaje chirurgicznie usunięta — by leczyć raka, torbiele lub ciężkie zapalenie — pacjenci często zastanawiają się, co dzieje się z fragmentem, który pozostaje. Czy odrasta, kurczy się, czy w jakiś sposób się adaptuje? I co najważniejsze, jak to wpływa na ryzyko rozwoju cukrzycy w przyszłości? W tym badaniu śledzono pacjentów przez dwa lata po dwóch powszechnych operacjach trzustki, aby sprawdzić, jak zmieniała się wielkość pozostałej trzustki i jak dobrze nadal produkowała insulinę — hormon kontrolujący poziom cukru we krwi.
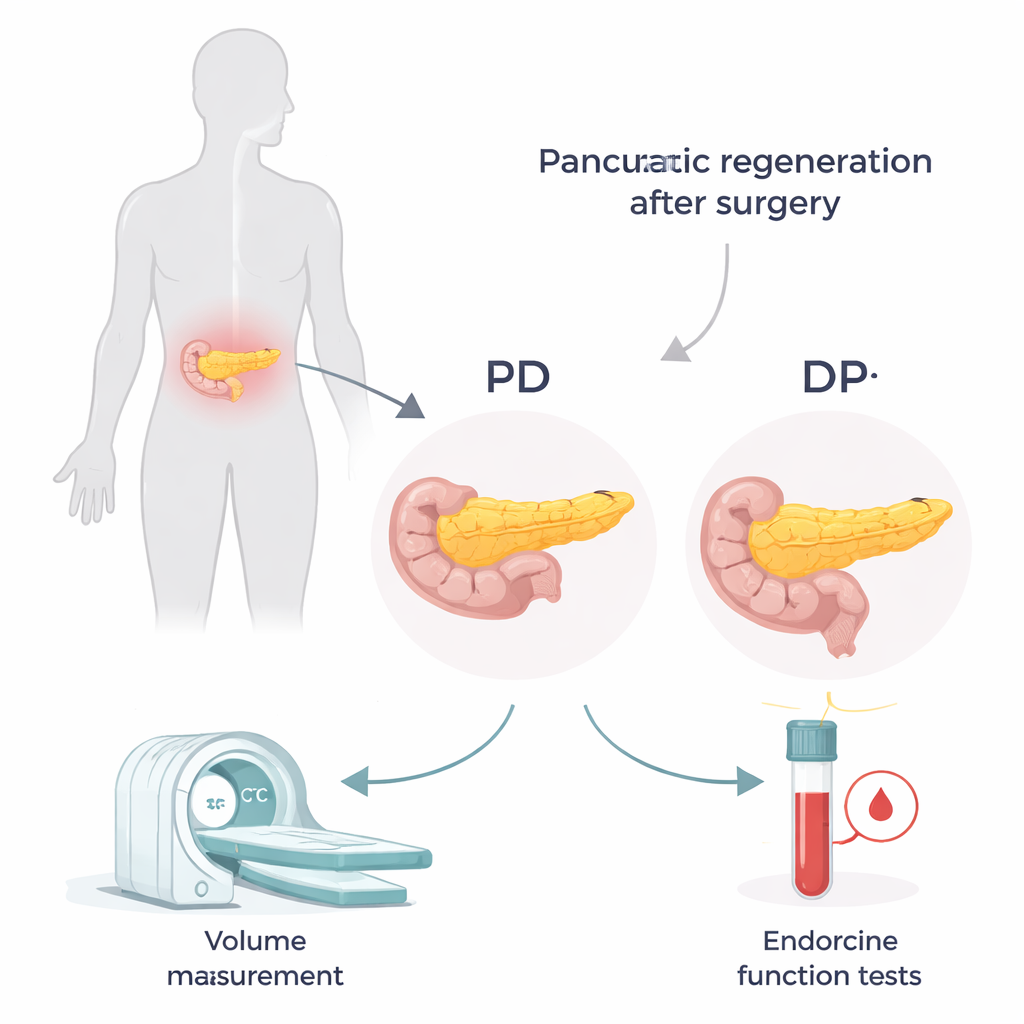
Dwie różne operacje, dwa różne pozostałości
Trzustka leży głęboko w jamie brzusznej i rozciąga się od prawej do lewej strony. Chirurdzy wybierają jedną z dwóch głównych operacji zależnie od lokalizacji choroby. Przy pankreatoduodenektomii (PD, często nazywanej zabiegiem Whipple’a) usuwana jest prawa część „głowa”, pozostawiając środkową i lewą część — „trzon i ogon”. Przy pankreatektomii dystalnej (DP) usuwany jest lewy „ogon”, pozostawiając głównie głowę. Głowa i ogon nie są sobie równe: ogon zawiera więcej drobnych skupisk komórek produkujących insulinę. Oznacza to, że utrata ogona może mieć większy wpływ na kontrolę cukru, nawet jeśli całkowita ilość usuniętej trzustki wydaje się podobna.
Pomiary wielkości i mocy hormonalnej w czasie
Aby śledzić adaptację trzustki po operacji, badacze przejrzeli dokumentację 135 pacjentów leczonych w jednym szpitalu w latach 2009–2017. Do pomiaru objętości całej trzustki przed zabiegiem oraz części pozostawionej po 3 miesiącach, 1 roku i 2 latach wykorzystano tomografię komputerową z kontrastem. W tych samych wizytach sprawdzano także badania krwi związane z metabolizmem cukrów, w tym peptyd C — marker tego, ile insuliny organizm produkuje. Łącząc peptyd C z poziomem glukozy we krwi w prosty wskaźnik, można było oszacować, jak efektywnie działa pozostała tkanka trzustkowa.
Kiedy większe nie znaczy lepsze
Obie operacje wywołały wyraźnie odmienne wzorce przerostu i zaników. Po pankreatektomii dystalnej pozostała część głowy często rosła z czasem: średnio jej objętość wzrosła do około 110% wielkości natychmiast po operacji w ciągu dwóch lat, a prawie trzy czwarte tych pacjentów wykazało wyraźny przerost, czyli powiększenie. Po pankreatoduodenektomii obserwowano odwrotny obraz: szczątkowy trzon i ogon stopniowo zanikły do około dwóch trzecich pierwotnej objętości, a prawdziwy przerost był rzadki. Poszerzenie głównego przewodu trzustkowego — oznaka, że połączenie odpływu może być zwężone — wiązało się z większymi ubytkami objętości u pacjentów po PD. Mimo że przy DP zachowywano więcej tkanki ogólnie, pacjenci ci mieli gorsze wyniki metaboliczne: około jednej trzeciej wcześniej niechorujących na cukrzycę pacjentów po DP rozwinęło nową cukrzycę, a żaden z chorych z istniejącą cukrzycą nie wszedł w remisję.
Ukryta siła pozostałych komórek wydzielniczych
Bardziej szczegółowe spojrzenie na wydzielanie hormonów wyjaśniło, dlaczego sama wielkość nie opowiada całej historii. W obu grupach produkcja insuliny spadła po 3 miesiącach, a następnie częściowo się odbudowała. Gdy badacze skorygowali wydzielanie insuliny o ilość zachowanej trzustki, okazało się, że trzustka po PD stała się zaskakująco wydajna: każda jednostka tkanki wytwarzała z czasem więcej insuliny. Natomiast pacjenci, którzy utracili bogaty w wyspy ogon w DP, mieli słabszą odbudowę funkcji endokrynnej, mimo że ich pozostała trzustka była masywniejsza, a niekiedy nawet powiększona. To wspiera badania anatomiczne pokazujące, że ogon zawiera około dwa razy więcej komórek produkujących insulinę niż głowa, i sugeruje, że przeżywające komórki mogą „pracować ciężej”, by zrekompensować utratę.
Implikacje dla chirurgii i długoterminowego zdrowia
Dla pacjentów i chirurgów te wyniki podkreślają, że najważniejsze jest nie tylko to, ile trzustki zachowano, lecz która część. Usunięcie dystalnego, bogatego w wyspy ogona niesie wyższe ryzyko cukrzycy niż usunięcie głowy, nawet gdy zachowana jest większa ilość tkanki. Zwężenie przewodu trzustkowego po zabiegu Whipple’a może dodatkowo uszkodzić szczątek poprzez bliznowacenie i zanik. Autorzy wnioskują, że operacje z powodu zmian łagodnych lub niskiego ryzyka powinny być planowane tak, by zachować jak najwięcej komórek produkujących insulinę — czasem faworyzując zabiegi oszczędzające ogon — aby pacjenci mieli najlepsze szanse na utrzymanie zdrowej glikemii w latach po operacji.
Cytowanie: Lu, WH., Tsai, HM., Liao, TK. et al. Volume and functional changes of remnant pancreas after different types of pancreatectomy: Exploring the regenerative potential. Sci Rep 16, 6947 (2026). https://doi.org/10.1038/s41598-026-36886-4
Słowa kluczowe: pankreatektomia, regeneracja trzustki, cukrzyca pankreatogenna, funkcja endokrynna, pankreatoduodenektomia kontra pankreatektomia dystalna