Clear Sky Science · pl
Interpretowalny uczeń maszynowy ujawnia nieliniowe progi zapalne i interakcje synergistyczne w przerostowych bliznach pourazowych po oparzeniach: opracowanie inteligentnego systemu wspomagania decyzji klinicznych
Dlaczego blizny po oparzeniach mają znaczenie
Dla osób, które przeżyły ciężkie oparzenia, walka nie kończy się wraz ze zasklepieniem skóry. Wiele z nich rozwija grube, wypukłe blizny, które mogą swędzieć, boleć, a nawet unieruchamiać stawy, utrudniając codzienne czynności. Lekarze wiedzą, że niektórzy pacjenci są znacznie bardziej podatni na przerostowe blizny niż inni, ale obecne narzędzia prognostyczne są prymitywne. W tym badaniu zbadano, jak „inteligentny”, a jednocześnie przejrzysty system komputerowy może pomóc lekarzom przewidzieć, kto prawdopodobnie rozwinie ciężkie bliznowacenie i podjąć wczesne działania zapobiegawcze.
Wyjście poza proste listy kontrolne
Tradycyjne medyczne narzędzia predykcyjne często działają jak ważone listy kontrolne: każdy czynnik ryzyka dodaje coś do końcowego wyniku w linii prostej. Biologia niekorzystnego gojenia po oparzeniach jest jednak daleka od prostoty. Obejmuje burzę zapalną, rozległe uszkodzenie tkanek i nadmierne uruchomienie mechanizmów naprawczych organizmu. Autorzy śledzili 520 dorosłych z rozległymi oparzeniami leczonych w jednym szpitalu. Dla każdego pacjenta zebrali 15 informacji przy przyjęciu, w tym rozmiar i głębokość oparzenia, wczesne badania krwi, status zakażenia oraz czas do zabiegu operacyjnego. Zamiast zakładać, że każdy czynnik działa niezależnie, użyli nowoczesnego podejścia do wykrywania wzorców, pozwalając danym ujawnić bardziej złożone zależności.
Inteligentny kalkulator ryzyka, którego można zajrzeć do środka
Zespół porównał kilka rodzajów modeli komputerowych i stwierdził, że metoda znana jako gradient boosting najlepiej oddzielała pacjentów, którzy później rozwinęli grube blizny, od tych, którzy ich nie mieli. Co istotne, nie ograniczyli się do oceny dokładności. Połączyli model z narzędziem wyjaśniającym o nazwie SHAP, które pokazuje, dla każdej prognozy, jak bardzo każdy wejściowy parametr przesunął ryzyko w górę lub w dół. W testach na nieznanych pacjentach system w większości przypadków poprawnie rozróżniał przypadki o wysokim i niskim ryzyku i był lepiej skalibrowany niż klasyczne modele statystyczne, co oznacza, że jego przewidywane prawdopodobieństwa dobrze odzwierciedlały rzeczywiste wyniki. Analizy decyzyjne sugerowały, że wykorzystanie tego systemu do kierowania strategią zapobiegania przyniosłoby korzyść większej liczbie pacjentów niż rutynowe leczenie wszystkich lub poleganie wyłącznie na rozmiarze oparzenia.
Ukryte punkty krytyczne zapalenia
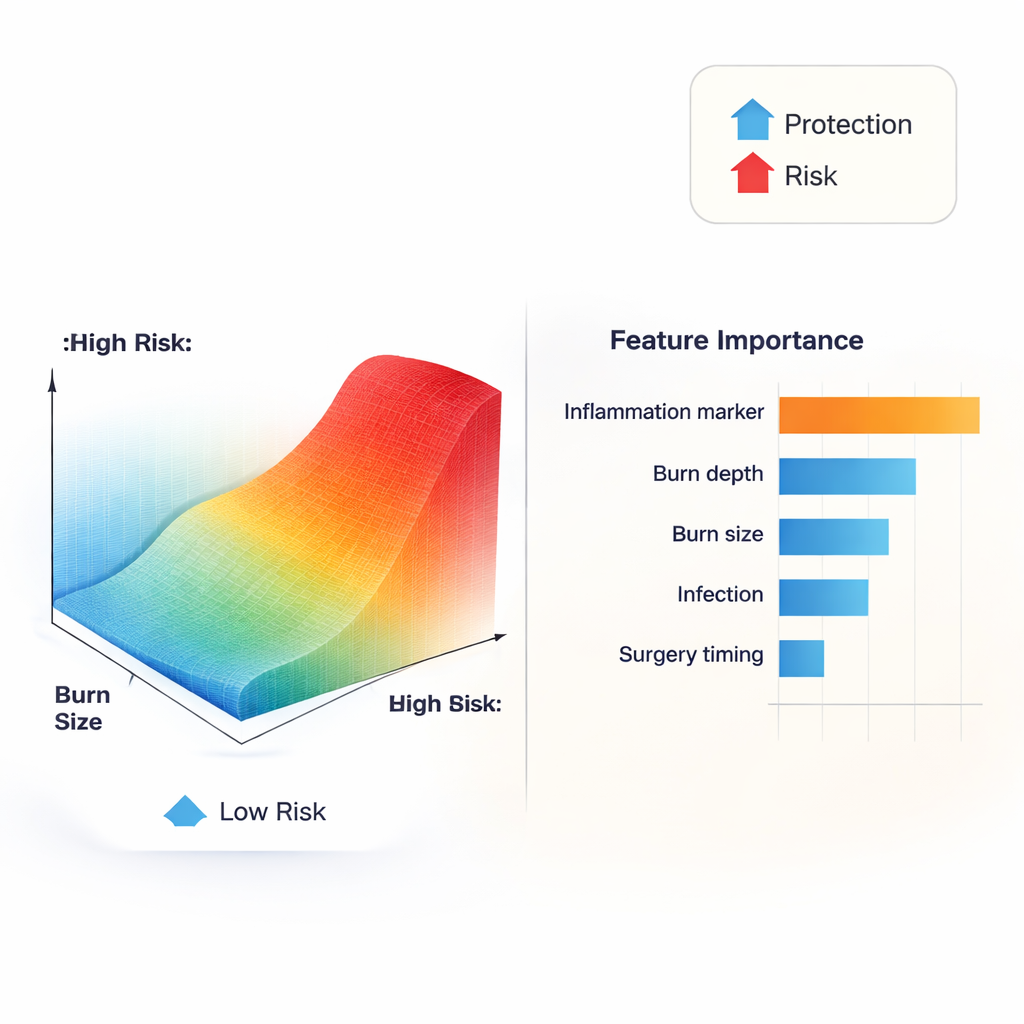
Gdy autorzy zajrzeli do „czarnej skrzynki” modelu, wyłonił się uderzający wzorzec: badanie stanu zapalnego – białko C-reaktywne (CRP) – było najsilniejszym pojedynczym predyktorem bliznowacenia. Jego wpływ nie był jednak liniowy. Przy umiarkowanych wartościach zmiany CRP niemal nie zmieniały ryzyka. Gdy CRP wzrastało w przybliżeniu do zakresu 80–120 mg/L, oszacowane przez model ryzyko gwałtownie rosło, tworząc krzywą w kształcie litery S zamiast linii prostej. Inne markery ogólnoustrojowego stresu, takie jak duże obszary oparzeń pełnej grubości, wysokie liczby leukocytów i niskie stężenie albuminy we krwi, także podnosiły ryzyko, podczas gdy lepszy stan odżywienia wydawał się mieć efekt ochronny. Te odkrycia sugerują, że istnieją praktyczne progi zapalenia, powyżej których procesy naprawcze organizmu częściej prowadzą do powstania trwałych, sztywnych blizn.
Gdy czynniki ryzyka współdziałają
Badanie pokazuje również, że czynniki ryzyka nie sumują się po prostu liniowo; mogą się wzajemnie wzmacniać. Młodsi dorośli przy tym samym rozmiarze oparzenia częściej byli klasyfikowani jako wysokiego ryzyka niż pacjenci starsi, co sugeruje, że silniejsze reakcje immunologiczne i wzrostowe w młodości mogą napędzać bardziej agresywne tworzenie blizn. Duże obszary oparzeń i wysokie poziomy CRP razem dawały znacznie większe ryzyko niż każdy z tych czynników osobno, podkreślając niebezpieczeństwo dużego oparzenia połączonego z intensywnym zapaleniem. Zakażenie i czas do operacji stworzyły kolejny istotny duet: u pacjentów bez zakażenia rany niewielkie opóźnienie w operacji nie zwiększało mocno ryzyka, ale u tych z zakażonymi ranami opóźnienia wiązały się ze zdecydowanie wyższym przewidywanym ryzykiem. Zjawiska te podkreślają potrzebę rozważania kombinacji czynników, a nie pojedynczych wartości w izolacji.
Z danych złożonych do decyzji przy łóżku pacjenta
Aby udostępnić wyniki praktykom, badacze zbudowali prototyp internetowego systemu wspomagania decyzji. Klinicysta może wprowadzić rutynowe dane kliniczne i otrzymać natychmiastowe, indywidualne oszacowanie ryzyka bliznowacenia. System następnie pokazuje prosty wizualny podział, ukazujący, które czynniki podwyższają ryzyko danego pacjenta, a które działają ochronnie. Jeden z opisanych pacjentów miał umiarkowany rozmiar oparzenia, ale niezwykle wysokie CRP i zakażenie; narzędzie wyraźnie wskazało zapalenie jako główną przyczynę. U innego pacjenta niskie ryzyko wynikało przede wszystkim z bardzo wczesnego zabiegu chirurgicznego. Choć system wymaga jeszcze testów w innych szpitalach i dłuższego okresu obserwacji, ilustruje, jak złożone modele matematyczne można przekształcić w czytelne, indywidualne wskazówki.
Co to oznacza dla pacjentów i lekarzy
Mówiąc prosto, badanie sugeruje, że lekarze wkrótce mogą dysponować inteligentniejszym sposobem wczesnego rozpoznawania, którzy pacjenci po oparzeniach zmierzają ku ciężkiemu bliznowaceniu. Ujawniając ukryte punkty krytyczne zapalenia i pokazując, jak wiek, rozległość oparzenia, zakażenie i czas leczenia na siebie wpływają, system wychodzi poza zasady oparte na uproszczeniach w kierunku spersonalizowanej prewencji. Jeśli narzędzie zostanie szerzej zweryfikowane, może pomóc zespołom zintensyfikować opiekę przeciwzapalną, zaostrzyć kontrolę zakażeń i priorytetyzować terminowe zabiegi chirurgiczne dla tych, którzy tego najbardziej potrzebują, co ostatecznie poprawi funkcję i jakość życia po wyniszczających oparzeniach.
Cytowanie: Tian, T., Liu, S. & Ji, G. Interpretable machine learning unveils non-linear inflammatory thresholds and synergistic interactions in post-burn hypertrophic scarring: development of an intelligent clinical decision support system. Sci Rep 16, 6908 (2026). https://doi.org/10.1038/s41598-026-36868-6
Słowa kluczowe: blizny po oparzeniach, zapalenie, uczenie maszynowe, wspomaganie decyzji klinicznych, medycyna precyzyjna