Clear Sky Science · pl
Korzyści i ryzyko związane z podawaniem inhibitora receptora interleukiny‑6 podczas ciężkiego COVID‑19: retrospektywne badanie wieloośrodkowe
Dlaczego to ma znaczenie dla pacjentów i rodzin
W czasie pandemii COVID‑19 lekarze pilnie potrzebowali terapii, które pomogłyby najciężej chorym przeżyć, zwłaszcza tym z problemami z oddychaniem. Jedną obiecującą opcją były leki blokujące interleukinę‑6 (IL‑6), silny mediator stanu zapalnego w organizmie. Leki takie jak tocilizumab i sarilumab mogą tłumić nadmierną reakcję odpornościową — ale mogą też osłabiać obronę organizmu przed drobnoustrojami. To badanie stawia proste, lecz istotne pytanie: stosowane w rzeczywistych warunkach szpitalnych u chorych z ciężkim COVID‑19, czy te leki pomagają bardziej, niż szkodzą?
Jak zorganizowano badanie
Naukowcy z Paryża przeanalizowali retrospektywnie dokumentację medyczną 2 587 dorosłych hospitalizowanych z ciężkim lub krytycznym COVID‑19 w okresie od marca 2020 do grudnia 2021. Niektórzy pacjenci przebywali jedynie na zwykłych oddziałach, inni wymagali opieki oddziałów intensywnej terapii (OIOM), z powodu niewydolności narządów lub konieczności wentylacji mechanicznej. W tych grupach mniejszość — 224 osoby, czyli około 9% — otrzymała co najmniej jedną dawkę inhibitora receptora IL‑6 (IL‑6Ri), głównie tocilizumabu, rzadziej sarilumabu. Zespół porównał pacjentów leczonych i nieleczonych tymi lekami, koncentrując się na poważnych skutkach ubocznych, takich jak zakażenia szpitalne, krwawienia z przewodu pokarmowego oraz zaburzenia linii komórkowych krwi, np. małopłytkowość czy leukopenia.
Co się stało z pacjentami na zwykłych oddziałach
Wśród 1 603 pacjentów przebywających na oddziałach zwykłych, ci otrzymujący IL‑6Ri byli zwykle bardziej chorzy: częściej potrzebowali wysokoprzepływowej terapii tlenowej, przebywali dłużej w szpitalu i częściej otrzymywali inne terapie, takie jak kortykosteroidy i leki przeciwzakrzepowe. W tej grupie ryzyko zgonu w szpitalu było wyższe u pacjentów leczonych IL‑6Ri (około 19%) w porównaniu z nieleczonymi (około 10%). Jednocześnie długość pobytu była większa — średnio 10 dni wobec 7 dni. Choć różnice te mogą częściowo odzwierciedlać fakt, że lekarze stosowali IL‑6Ri u najbardziej wrażliwych pacjentów, budziły wątpliwości, czy leki te wyraźnie poprawiają wyniki poza OIOM.
Co się działo na intensywnej terapii
W grupie 984 pacjentów wymagających opieki intensywnej wzorce leczenia były nieco inne. Tutaj 133 pacjentów otrzymało IL‑6Ri. Zarówno leczeni, jak i nieleczeni pacjenci OIOM wymagały często zaawansowanego wsparcia, takiego jak wentylacja mechaniczna, układanie na brzuchu i czasami pozaustrojowe wspomaganie krążenia i oksygenacji (ECMO). W tej cięższej grupie wskaźniki zgonów w szpitalu były podobne niezależnie od przyjęcia IL‑6Ri — w obu grupach umierał około co czwarty pacjent. Czas pobytu na OIOM i łączny czas hospitalizacji były również mniej więcej takie same. Innymi słowy, w tej populacji pacjentów OIOM blokada IL‑6 nie poprawiła wyraźnie przeżycia, ale też go nie pogorszyła.
Główne ryzyko: więcej zakażeń
Najbardziej uderzające odkrycie pojawiło się, gdy badacze przeanalizowali nowe zakażenia rozwijające się podczas hospitalizacji, takie jak zapalenie płuc związane z wentylacją, zakażenia dróg moczowych, bakteriemie i inne zakażenia szpitalne. W całej badanej populacji pacjenci otrzymujący IL‑6Ri mieli więcej zakażeń wtórnych niż nieleczone osoby. Po starannej korekcie względem wieku, masy ciała, współistniejących chorób i ciężkości choroby stosowanie IL‑6Ri nadal wiązało się z wyższym ryzykiem zakażeń — mniej więcej 40% do 100% wzrostu względnego, w zależności od metody analizy. To dodatkowe ryzyko nie ograniczało się do jednego rodzaju patogenu ani miejsca zakażenia. Natomiast ciężkie krwawienia z żołądka lub jelit oraz powikłania hematologiczne występowały z podobną częstością zarówno przy stosowaniu IL‑6Ri, jak i bez niego, co sugeruje, że te obawiane skutki uboczne nie były wyraźnie nasilone przez leki w tym środowisku.
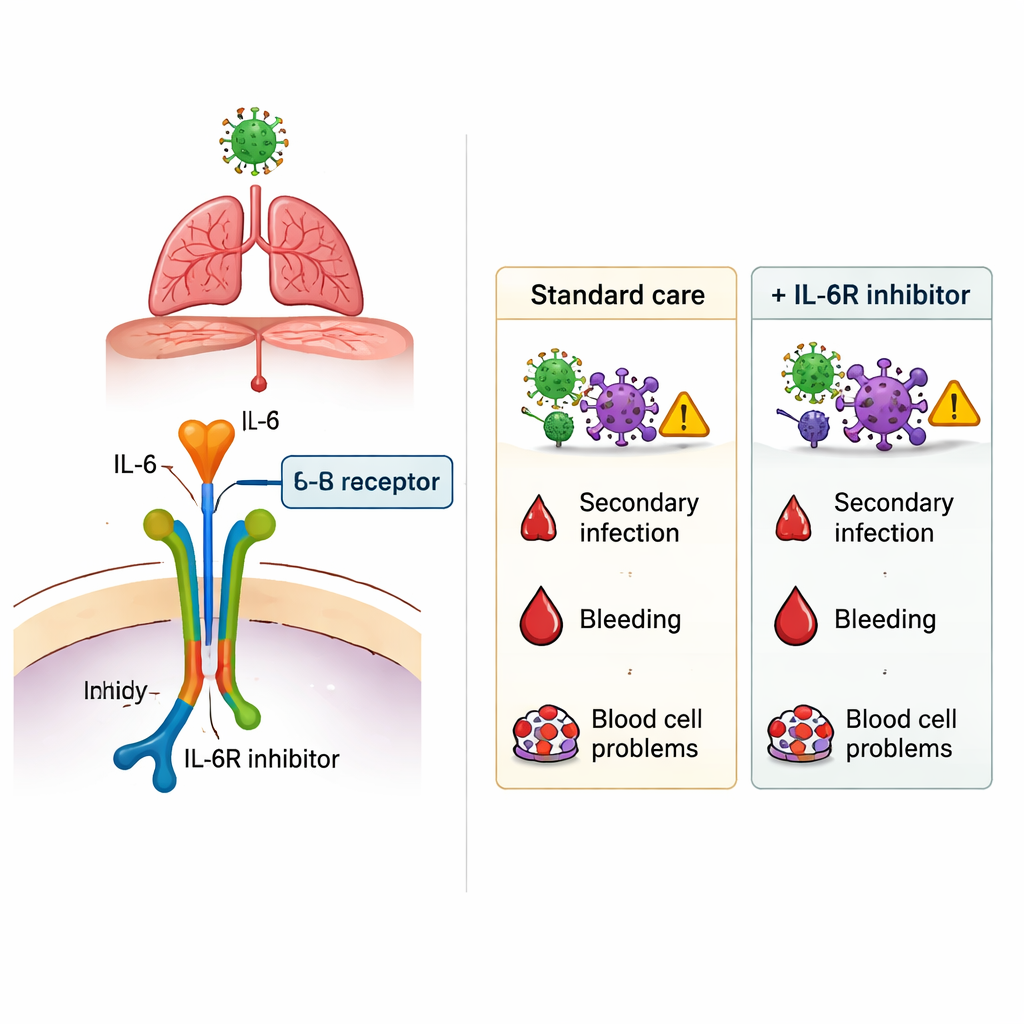
Co to oznacza na przyszłość
Dla czytelników niebędących specjalistami — wnioski są takie, że leki takie jak tocilizumab i sarilumab mogą w pewnym stopniu modyfikować przebieg ciężkiego COVID‑19, ale nie są pozbawione kosztów. W tym dużym francuskim badaniu ich stosowanie wiązało się z wyższym ryzykiem zakażeń szpitalnych, podczas gdy przeżycie wśród najcięższych pacjentów na OIOM nie poprawiło się wyraźnie, a pacjenci oddziałów zwykłych, którzy je otrzymali, częściej umierali. Badanie nie dowodzi jednoznacznie, że blokery IL‑6 bezpośrednio spowodowały te wyniki — lekarze mogli wybierać je dla osób już obarczonych największym ryzykiem — ale potwierdza potrzebę ostrożnej, indywidualnej oceny. Przy rozważaniu leków blokujących IL‑6 klinicyści muszą zważyć potencjalne korzyści spowolnienia niebezpiecznego zapalenia wobec realnego ryzyka pojawienia się nowych zakażeń, zwłaszcza u pacjentów wrażliwych.
Cytowanie: Lefèvre, C., Funck-Brentano, T., Cachanado, M. et al. Benefit and risk associated with interleukin-6 receptor inhibitor administration during severe COVID-19: a retrospective multicentric study. Sci Rep 16, 5978 (2026). https://doi.org/10.1038/s41598-026-36864-w
Słowa kluczowe: COVID-19, inhibitor interleukiny-6, tocilizumab, infekcje wtórne, intensywna opieka medyczna