Clear Sky Science · pl
Autonomiczna funkcja serca w oskrzeliektazji i u zdrowych uczestników dobranych pod względem wieku i płci: badanie przypadków i kontroli
Gdy choroba płuc sięga serca
Większość osób uważa oskrzeliektazję za problem płuc: uszkodzone drogi oddechowe, przewlekły kaszel i częste infekcje. Jednak to badanie stawia ważniejsze pytanie o codzienne konsekwencje — czy ta długotrwała choroba płuc potajemnie nadwyręża system kontroli serca, zwiększając w przyszłości ryzyko zmęczenia, słabszej tolerancji wysiłku, a nawet problemów sercowych? Zrozumienie tego ukrytego powiązania mogłoby zmienić sposób, w jaki lekarze monitorują i chronią pacjentów z oskrzeliektazją.
Cichy system komunikacji w tarapatach
Serce nie bije według własnego widzimisię. Jest nieustannie kierowane przez układ nerwowy autonomiczny — wbudowaną sieć kontrolną, która przyspiesza pracę serca, gdy jesteśmy aktywni lub zestresowani, i zwalnia ją podczas odpoczynku. Jednym ze sposobów oceny, jak dobrze ten system funkcjonuje, jest zmienność rytmu serca (HRV) — drobne, naturalne zmiany w odstępach między uderzeniami serca. Wyższa i bardziej elastyczna zmienność zwykle świadczy o zdrowszym, bardziej przystosowawczym sercu. Badacze postawili pytanie, czy osoby z oskrzeliektazją, przewlekłym schorzeniem, w którym drogi oddechowe ulegają rozszerzeniu i bliznowaceniu, wykazują oznaki zaburzonej kontroli autonomicznej w porównaniu z podobnymi osobami bez chorób płuc.
Porównanie pacjentów i zdrowych osób
Zespół przeprowadził badanie przypadków i kontroli w Indiach, włączając 60 dorosłych z potwierdzoną oskrzeliektazją oraz 60 zdrowych dorosłych dobranych pod względem wieku i płci. Wszyscy mieli prawidłowy wskaźnik masy ciała i nie występowały u nich poważne choroby, takie jak choroba serca, nadciśnienie, cukrzyca czy nowotwór, które mogłyby zafałszować wyniki. W cichym, kontrolowanym temperaturowo pomieszczeniu uczestnicy odpoczywali w pozycji leżącej, a następnie nosili pas do monitorowania pracy serca przez pięciominutowy zapis. Z tych nagrań specjalistyczne oprogramowanie obliczało kilka miar HRV, odzwierciedlających, jak intensywnie działają „przyspieszacz” (nerwy sympatyczne) i „hamulec” (nerwy przywspółczulne) serca.
Oznaki obciążonego systemu kontroli serca
W porównaniu z osobami zdrowymi, pacjenci z oskrzeliektazją mieli szybsze tętno spoczynkowe, nieco niższy poziom tlenu we krwi oraz niższą średnią masę ciała. Co ważniejsze, wykazali wyraźne różnice w HRV. Ogólna zmienność była zmniejszona, a dwie kluczowe miary — określane jako moc niskoczęstotliwościowa i wysokoczęstotliwościowa — były niższe w grupie z oskrzeliektazją. Wysokoczęstotliwościowa moc jest ściśle związana z uspokajającą, przywspółczulną gałęzią, więc jej spadek sugeruje słabsze sygnały „odpocznij i zregeneruj się” do serca. Jednocześnie stosunek mocy niskiej do wysokiej częstotliwości był wyższy, co wskazuje na przesunięcie w kierunku aktywności sympatycznej przypominającej reakcję na stres, nawet w spoczynku. Łącznie te wzorce sugerują, że serce u pacjentów z oskrzeliektazją jest przesuwane w stronę stanu bardziej obciążonego i mniej elastycznego.
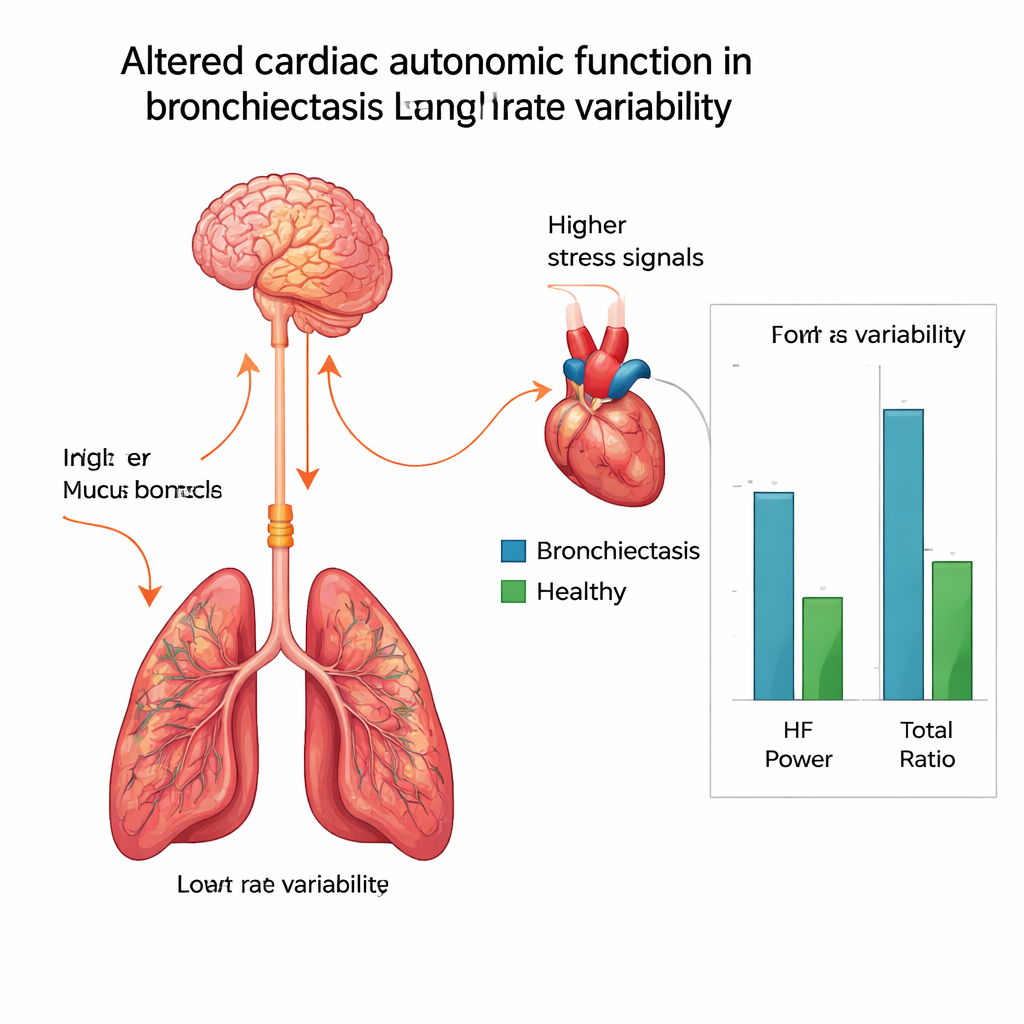
Dlaczego przewlekłe uszkodzenie płuc sięga serca
Autorzy proponują kilka przyczyn, dla których choroba płuc może zaburzać system kontroli serca. Utrzymujące się zapalenie dróg oddechowych może uwalniać sygnały chemiczne do krwiobiegu, które oddziałują na nerwy i naczynia krwionośne. Nawet łagodne obniżenie poziomu tlenu, dodatkowy wysiłek wkładany w oddychanie oraz długotrwałe stosowanie niektórych leków wziewnych mogą pobudzać reakcje stresowe organizmu. Na przestrzeni miesięcy i lat to tło obciążenia może przechylić równowagę w stronę dominacji układu sympatycznego i obniżenia HRV. Badanie zauważa również, że pacjenci w realnym świecie często mają nakładające się zaburzenia oddechowe, takie jak astma czy przewlekła obturacyjna choroba płuc, które mogą dodatkowo modyfikować kontrolę autonomiczną. Choć badacze starannie wykluczyli wiele innych chorób, przyznają, że różnice w lekach, zdrowiu psychicznym oraz okresie rekonwalescencji po niedawnych zaostrzeniach mogły również mieć wpływ.
Co to oznacza dla pacjentów i opieki
Dla osób spoza specjalizacji przekaz jest prosty: oskrzeliektazja wpływa nie tylko na płuca. Badanie pokazuje, że nawet w stosunkowo stabilnej fazie choroby wielu pacjentów już wykazuje wzorzec rytmu serca związany z wyższym ryzykiem sercowo‑naczyniowym w innych schorzeniach. Ponieważ HRV można mierzyć nieinwazyjnie za pomocą nowoczesnych monitorów serca, może stać się użytecznym wczesnym sygnałem ostrzegawczym, pozwalającym wychwycić pacjentów, którzy skorzystaliby na uważniejszych badaniach serca, rehabilitacji opartej na wysiłku oraz lepszej kontroli zapalenia i objawów oddechowych. Choć potrzebne są dalsze badania, aby rozplątać dokładne przyczyny i przetestować celowane leczenia, praca podkreśla, że ochrona zdrowia serca powinna stanowić rutynową część opieki nad osobami z długotrwałą oskrzeliektazją.
Cytowanie: Dinesh, D., Vaishali, K., Bhat, A. et al. Cardiac autonomic function in bronchiectasis and age and gender-matched healthy participants: case–control study. Sci Rep 16, 7032 (2026). https://doi.org/10.1038/s41598-026-36722-9
Słowa kluczowe: oskrzeliektazja, zmienność rytmu serca, układ nerwowy autonomiczny, przewlekła choroba płuc, ryzyko sercowo‑naczyniowe