Clear Sky Science · pl
Znaczenie kliniczne częściowego genotypowania HPV w przesiewaniu raka szyjki macicy
Dlaczego to ma znaczenie dla zdrowia kobiet
Rak szyjki macicy jest jednym z najłatwiej zapobieganych nowotworów, a mimo to co roku na świecie rozpoznawanych jest nadal wiele przypadków. Współczesne programy przesiewowe coraz częściej opierają się na testach wykrywających wirusa brodawczaka ludzkiego (HPV), który odpowiada za niemal wszystkie przypadki raka szyjki macicy. Badanie przeprowadzone w Finlandii stawia praktyczne pytanie o realne konsekwencje: czy lekarze, zamiast wykrywać jedynie obecność HPV ogólnie, powinni rozróżniać najniebezpieczniejsze typy — HPV16 i HPV18 — aby lepiej decydować, które kobiety wymagają bliższej obserwacji, a które mogą bezpiecznie uniknąć dodatkowych badań?
Bliższe spojrzenie na typy HPV
HPV to nie jeden wirus, lecz duża rodzina powiązanych typów. Niewielka grupa, określana jako wysokiego ryzyka, wiąże się z rakiem szyjki macicy. Nawet w tej grupie niektóre typy są bardziej niebezpieczne niż inne. HPV16 i HPV18 są powszechnie uważane za głównych sprawców. Fiński narodowy program przesiewowy wykorzystuje testy na HPV od 2012 roku, ale dotychczas traktował wszystkie typy wysokiego ryzyka w taki sam sposób przy zarządzaniu pacjentkami. Autorzy zbadali, czy oddzielenie HPV16 i HPV18 od pozostałych typów wysokiego ryzyka może precyzyjniej oszacować ryzyko i poprawić triage po wyniku pozytywnym.
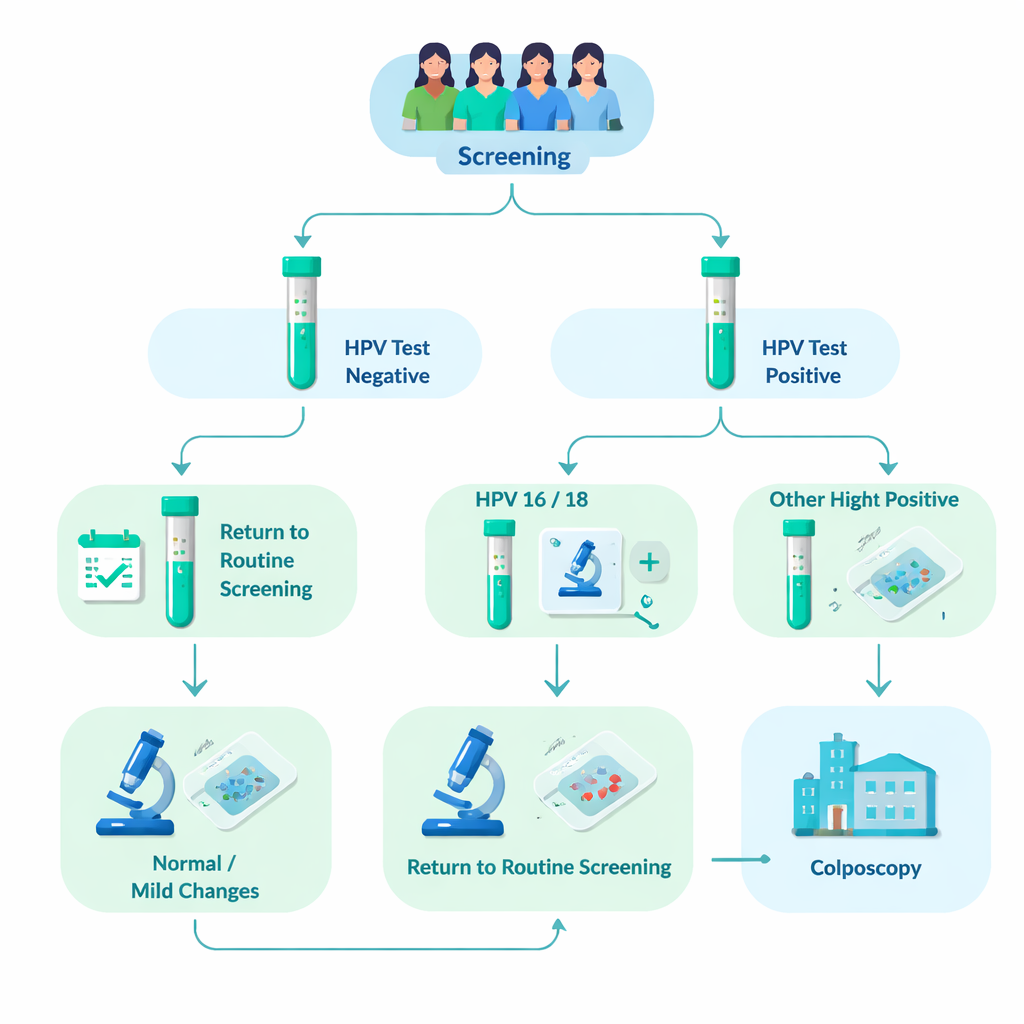
Obserwacja ponad 76 000 badanych kobiet
Zespół badawczy przeanalizował dane 76 482 kobiet, które uczestniczyły w zorganizowanym przesiewaniu szyjki macicy w Tampere i okolicznych gminach w latach 2012–2023. Około 8% (6031 kobiet) miało wynik pozytywny na HPV wysokiego ryzyka. Wszystkie te kobiety poddano dodatkowej ocenie cytologicznej. Te, u których rozmaz wykazywał już wyraźne nieprawidłowości, kierowano bezpośrednio na bliższe badanie — kolposkopię, podczas której można pobrać małe próbki tkanki (biopsje). Kobiety, których rozmazy wyglądały prawidłowo lub wykazywały jedynie łagodne zmiany, proszono o powrót na powtórne badanie HPV po 12–24 miesiącach. Jeśli infekcja się utrzymywała, one również były kierowane na kolposkopię. Ten projekt badania w warunkach rzeczywistych pozwolił badaczom sprawdzić, jak często w kolejnych latach pojawiały się istotne zmiany tkankowe w poszczególnych grupach genotypów HPV.
Ryzyko nie jest jednakowe dla wszystkich typów wysokiego ryzyka
Porównanie wyników wyraźnie uwypukliło HPV16. Wśród kobiet z wynikiem pozytywnym na HPV, poważne zmiany tkankowe — określane jako zmiany wysokiego stopnia lub gorsze — stwierdzono u około 37% nosicielek HPV16, 26% nosicielek HPV18 oraz jedynie około 20% kobiet noszących inne typy wysokiego ryzyka. Ryzyko było szczególnie wysokie u kobiet z HPV16 współwystępującym z innym typem wysokiego ryzyka. Młodsze kobiety (w wieku 30–40 lat) miały więcej wykryć zmian wysokiego stopnia niż starsze, a HPV16 i HPV18 były częściej spotykane w tych młodszych grupach wiekowych. Co istotne, nawet gdy początkowy rozmaz komórkowy wyglądał prawidłowo, kobiety z HPV16 lub HPV18 miały znacznie większe prawdopodobieństwo ukrytej choroby wysokiego stopnia niż nosicielki innych typów HPV.
Utrzymujące się infekcje i ich znaczenie
Badanie obejmowało też kobiety z łagodnymi lub prawidłowymi wynikami cytologii, które wróciły na powtórne badanie. Wśród tych, które początkowo miały HPV16, około dwie trzecie nadal miało tę samą infekcję w wizycie kontrolnej — była to większa trwałość niż w przypadku większości innych typów. Utrzymująca się infekcja HPV16 lub HPV18 często poprzedzała wystąpienie zmian wysokiego stopnia w szyjce macicy. Badacze rozważyli pytanie „co jeśli”: co by się stało, gdyby wszystkie kobiety z HPV16 lub HPV18 i łagodną cytologią były kierowane od razu na kolposkopię? Stwierdzili, że zwiększyłoby to skierowania na kolposkopię o około 7%, ale w tej kohorcie doprowadziłoby do wcześniejszego wykrycia tylko jednego przypadku raka inwazyjnego — co sugeruje, że największą korzyścią byłoby uproszczenie postępowania przez pominięcie powtórnego testu, a nie radykalna zmiana wyników rakowych.

Co to oznacza dla programów przesiewowych
Podsumowując, wyniki wspierają zastosowanie częściowego genotypowania HPV — oddzielenia HPV16 i HPV18 od innych typów wysokiego ryzyka — w fińskim programie przesiewowym raka szyjki macicy. Kobiety z HPV16 lub HPV18 wyraźnie niosą większe ryzyko i uzasadnione byłoby kierowanie ich bezpośrednio na kolposkopię, nawet gdy rozmaz komórkowy wydaje się prawidłowy lub wykazuje jedynie łagodne zmiany, zwłaszcza w młodszych grupach wiekowych. To uprościłoby obserwację, zmniejszyło liczbę powtórnych badań i skupiło intensywną kontrolę na osobach o największym ryzyku, przyjmując umiarkowany wzrost liczby badań inwazyjnych. W miarę jak szczepienia przeciw HPV będą dalej redukować występowanie HPV16 i HPV18 w populacji, badanie sugeruje też, że przyszłe programy przesiewowe mogą wymagać większej uwagi na inne typy wysokiego ryzyka. Na razie jednak ukierunkowane genotypowanie oferuje praktyczny sposób, by uczynić przesiew raka szyjki macicy bezpieczniejszym i bardziej efektywnym.
Cytowanie: Leino, A., Numminen, E., Kares, S. et al. Clinical relevance of partial HPV genotyping in cervical cancer screening. Sci Rep 16, 7204 (2026). https://doi.org/10.1038/s41598-026-36594-z
Słowa kluczowe: HPV16, przesiewanie raka szyjki macicy, genotypowanie HPV, kolposkopia, szczepienie przeciw HPV