Clear Sky Science · pl
Charakterystyka wyjściowa związana ze śmiertelnością wśród dzieci z HIV rozpoczynających ART w wiejskiej klinice HIV w dystrykcie Mozambiku
Dlaczego to badanie ma znaczenie dla zdrowia dzieci
Leczenie HIV zmieniło kiedyś śmiertelną infekcję w schorzenie możliwe do kontrolowania u wielu dorosłych, jednak dzieci — zwłaszcza w wiejskich, niskodochodowych warunkach — nadal umierają w niepokojących liczbach. To badanie z wiejskiego szpitala dystryktowego w południowym Mozambiku objęło obserwacją ponad 1 300 dzieci z HIV, które rozpoczęły terapię antyretrowirusową (ART) w latach 2002–2019. Analizując, kto przeżył, a kto zmarł, badacze zidentyfikowali, które dzieci są najbardziej narażone oraz jakie zmiany w klinikach i systemach opieki zdrowotnej mogą zwiększyć ich szanse na przeżycie.
Życie i śmierć w wiejskiej klinice HIV
W Szpitalu Carmelo w Chókwè, centrum referencyjnym obsługującym głównie populację wiejską, 1 341 dzieci poniżej 15. roku życia rozpoczęło leczenie HIV w ciągu 17 lat. Razem dostarczyły ponad 6 700 „lat‑dziecięcych” obserwacji — czasu, w którym rejestrowano ich postępy, załamania i wyniki w elektronicznym systemie medycznym. Ogółem około 14% tych dzieci zmarło podczas leczenia, co przekłada się na 2,8 zgonu na 100 lat‑dziecięcych; wskaźnik podobny do innych afrykańskich środowisk, lecz wciąż niedopuszczalny. Większość dzieci rozpoczęła opiekę jako ambulatoryjni pacjenci i nigdy wcześniej nie otrzymywała leków przeciw HIV; wielu z nich jednak już przy przyjęciu wykazywało oznaki zaawansowanej infekcji. 
Najmłodsze dzieci mają najtrudniejsze zadanie
Wiek okazał się jednym z najsilniejszych czynników prognostycznych przeżycia. Dzieci w wieku do dwóch lat w chwili rozpoczęcia leczenia miały ponad dwukrotnie wyższe ryzyko zgonu niż te, które zaczęły terapię we wczesnej adolescencji. Młodsze dzieci mają mniej dojrzały układ odpornościowy i są bardziej podatne na ciężkie zakażenia oraz niedożywienie. Wyniki badania wpisują się w szerszy wzorzec obserwowany w całej Afryce: opóźnienia w diagnozowaniu HIV u niemowląt, połączone z ograniczonym dostępem do dobrej żywności i leków profilaktycznych, tworzą niebezpieczne okno, podczas którego nawet ratująca życie ART może pojawić się za późno, aby w pełni cofnąć szkody.
Kiedy późna diagnoza spotyka poważną chorobę
Ponad samym wiekiem decydująca była też ciężkość stanu przy rozpoczęciu terapii. Dzieci, które zaczęły ART będąc na tyle chore, że wymagały hospitalizacji, miały prawie dwukrotnie wyższe ryzyko zgonu w porównaniu z tymi przyjmowanymi ambulatoryjnie. Podobnie, dzieci będące już w najbardziej zaawansowanych stadiach choroby HIV lub z bardzo niskimi liczbami limfocytów CD4 — wskaźnikiem poważnie osłabionego układu odpornościowego — miały wielokrotnie większe ryzyko zgonu. Wiele z tych dzieci jednocześnie walczyło z gruźlicą (TB). Jeżeli w ciągu trzech miesięcy od rozpoczęcia leków przeciw HIV potrzebowały terapii przeciwgruźliczej, ich ryzyko zgonu niemal się podwajało, co odzwierciedla zarówno ciężar samej TB, jak i komplikacje wynikające z gwałtownej reakcji odzyskiwanego układu odpornościowego na ukryte zakażenia.
Nie wszystkie schematy leczenia są równe
Rodzaj kombinacji leków przeciw HIV również miał znaczenie. Schematy oparte na stavudynie (D4T), starszym leku obecnie w dużej mierze wycofanym, wiązały się ze znacznie wyższym ryzykiem zgonu. Natomiast kombinacje zawierające inhibitory proteazy — silniejsze, nowocześniejsze leki przeciw HIV — lub zidovudynę (ZDV) wydawały się chronić dzieci, znacząco obniżając ryzyko śmiertelności w porównaniu z niektórymi schematami opartymi na tenofowirze. Ponieważ badanie obejmuje wiele lat, w których krajowe wytyczne leczenia się zmieniały, część tego wzoru odzwierciedla szersze ulepszenia opieki w czasie. Mimo to przekaz jest jasny: bezpieczniejsze, skuteczniejsze nowoczesne schematy są kluczowe dla ratowania dzieci, zwłaszcza gdy rozpoczyna się je zanim HIV zniszczy układ odpornościowy. 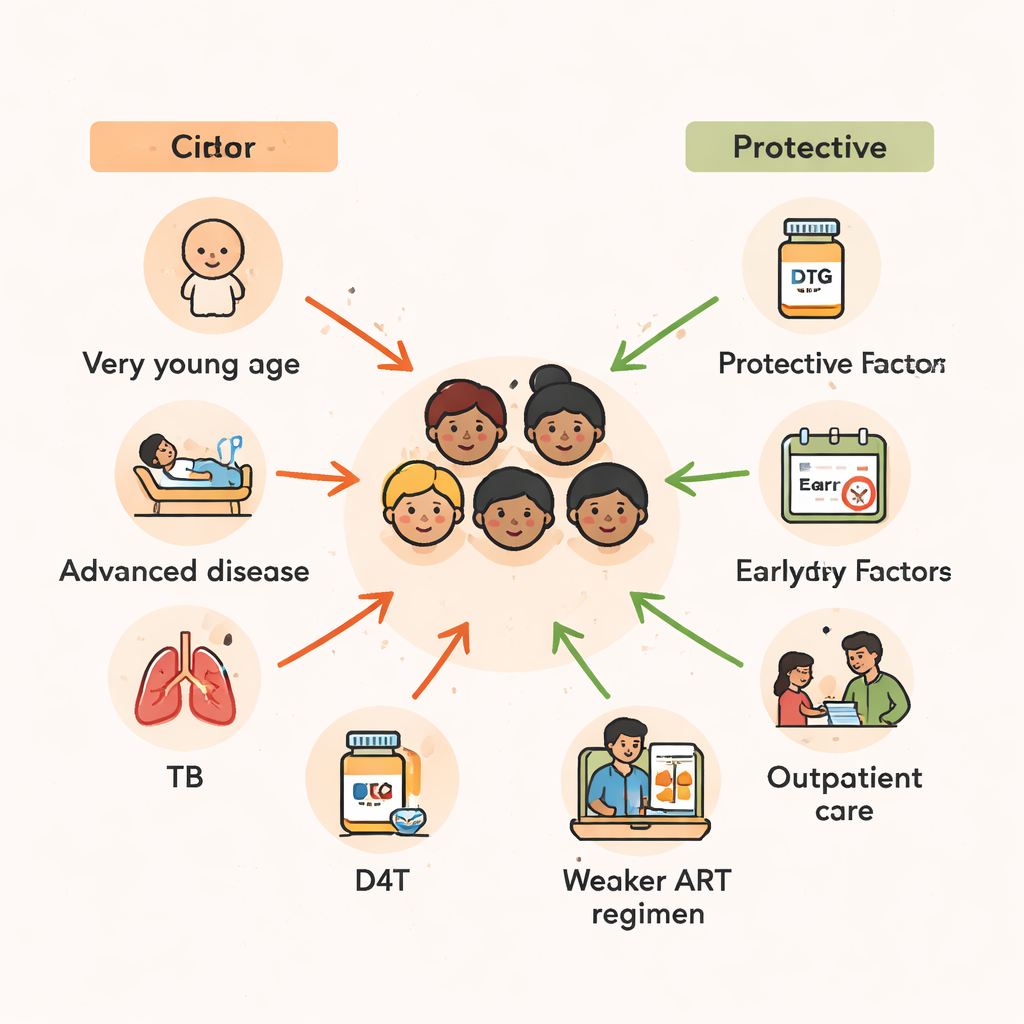
Przekuwanie dowodów w lepszą opiekę
Mówiąc prosto, badanie pokazuje, że zbyt wiele dzieci na wiejskich obszarach Mozambiku rozpoczyna leczenie HIV zbyt późno — gdy są bardzo małe, już bardzo chore lub walczą jednocześnie z HIV i TB — a to opóźnienie znacząco zwiększa ich ryzyko zgonu. Autorzy wnioskują, że aby uratować więcej istnień, kliniki muszą diagnozować HIV wcześniej, szczególnie u niemowląt; rozpoczynać terapię zanim układ odpornościowy się załamie; skrupulatnie przesiewać w kierunku ukrytych zakażeń, takich jak TB; oraz stosować najskuteczniejsze, przyjazne dzieciom kombinacje leków dostępne obecnie, na przykład oparte na inhibitorach proteazy lub dolutegravirze. Wzmacnianie szkolenia personelu i opieki skoncentrowanej na rodzinie w obszarach wiejskich, według autorów, może przekształcić te wnioski w codzienną praktykę, pomagając zamienić HIV z zabójczej choroby dziecięcej w chorobę kontrolowaną, niezależnie od miejsca urodzenia dziecka.
Cytowanie: Nacarapa, E., Maddalozzo, R., Moosa, MY.S. et al. Baseline characteristics associated with mortality among children living with HIV initiating ART at a rural district HIV clinic of Mozambique. Sci Rep 16, 6051 (2026). https://doi.org/10.1038/s41598-026-36433-1
Słowa kluczowe: HIV pediatryczny, terapia antyretrowirusowa, współinfekcja gruźlicą, Mozambik, umieralność dzieci