Clear Sky Science · pl
Prewalencja i znaczenie kliniczne terapii zgodnej z wytycznymi w ostrym niewydolności serca z obniżoną lub nieznacznie obniżoną frakcją wyrzutową
Dlaczego to ma znaczenie dla osób z problemami sercowymi
Niewydolność serca jest jedną z głównych przyczyn, dla których osoby starsze trafiają do szpitala, a wielu pacjentów wypisywanych jest do domu z kombinacją leków mających chronić serce. Jednak w praktyce codziennej nie wszyscy otrzymują pełne zestawy zalecane przez wytyczne. To badanie z japońskich szpitali postawiło proste, lecz istotne pytanie: wśród osób hospitalizowanych z powodu nagłego pogorszenia niewydolności serca, czy wypisanie ze szpitala z większą liczbą tych leków popartych wytycznymi rzeczywiście przekłada się na mniejszą śmiertelność i mniej powrotów do szpitala?
Osoby stojące za liczbami
Badanie oparło się na dużym projekcie o nazwie rejestr Kyoto Congestive Heart Failure (KCHF), który śledzi pacjentów przyjmowanych z ostrą niewydolnością serca w 19 szpitalach w Japonii. Z ponad 4 000 osób zespół skupił się na 2 086 pacjentach, którzy mieli osłabioną czynność pompową serca (obniżoną lub nieznacznie obniżoną frakcję wyrzutową) i przeżyli do wypisu. Lekarze sprawdzili, czy każdy pacjent otrzymał przy wypisie trzy główne typy leków na niewydolność serca: leki rozszerzające naczynia (inhibitory ACE lub sartany), beta-blokery, które spowalniają i chronią serce, oraz leki hamujące działanie hormonów zwane antagonistami receptora mineralokortykoidowego. Pacjentów pogrupowano według liczby tych trzech klas leków, które faktycznie otrzymali: żadnej, jednej, dwóch lub wszystkich trzech.
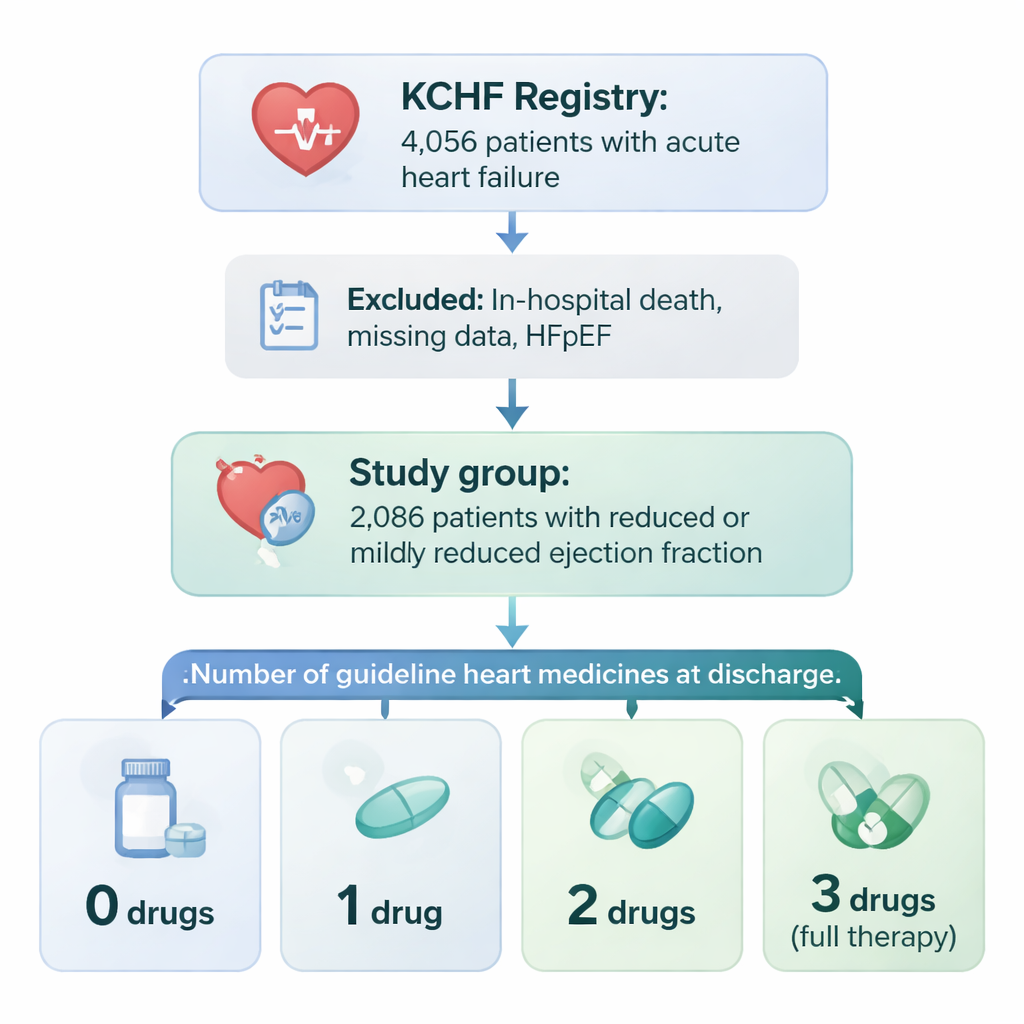
Kto otrzymuje pełne leczenie
Tylko około trzy na dziesięć osób opuściły szpital otrzymując wszystkie trzy klasy leków. Osoby takie zwykle były młodsze, częściej mężczyznami, poruszały się samodzielnie i miały mniej poważnych chorób współistniejących, takich jak niewydolność nerek czy ciężka anemia. Osoby w wieku 80 lat i więcej, te przyjęte z zawałem serca oraz pacjenci z poważnie upośledzoną funkcją nerek znacznie rzadziej otrzymywały pełną kombinację. Krótko mówiąc, lekarze chętniej lub byli w stanie przepisać wszystkie trzy leki pacjentom, którzy wyglądali na bardziej odporne i mieli mniej komplikacji medycznych, a byli bardziej ostrożni wobec pacjentów słabszych, którzy mogli gorzej tolerować skutki uboczne.
Co się stało po wypisie
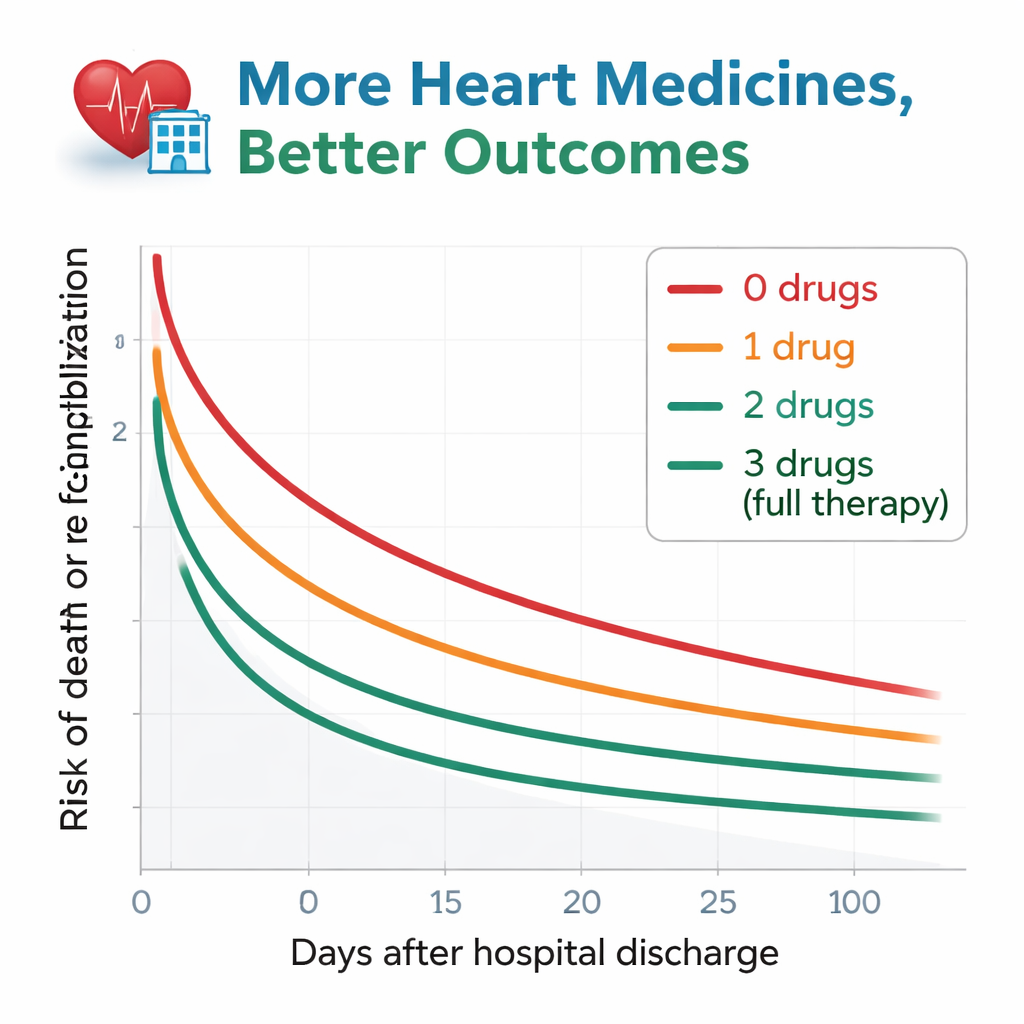
Naukowcy obserwowali pacjentów przez około rok po wypisie, śledząc dwa kluczowe zdarzenia: zgon z dowolnej przyczyny oraz ponowną hospitalizację z powodu pogorszenia niewydolności serca. Wzór był wyraźny. Wśród tych, którzy nie otrzymali żadnych leków zgodnych z wytycznymi, ponad połowa albo zmarła, albo została ponownie przyjęta w ciągu roku. To ryzyko malało stopniowo wraz ze wzrostem liczby typów leków. Pacjenci wypisani ze wszystkimi trzema lekami mieli najlepsze wyniki — tylko około jedna czwarta doświadczyła zgonu lub ponownej hospitalizacji w tym samym okresie. Nawet po starannym uwzględnieniu wieku, funkcji nerek, anemii i wielu innych czynników zdrowotnych, pacjenci na zerze lub tylko jednej z klas leków nadal mieli wyraźnie wyższe ryzyko niż ci na wszystkich trzech. Osoby otrzymujące dwie klasy leków plasowały się pośrednio i były statystycznie podobne do grupy z pełnym leczeniem.
Dlaczego niektórzy pacjenci nadal pozostają bez pełnego leczenia
Badanie rzuca również światło na przyczyny, dla których wielu pacjentów nie otrzymuje pełnej, zalecanej kombinacji. Niektóre powody są medyczne: niskie ciśnienie krwi, problemy z nerkami czy nieprawidłowe wyniki badań krwi mogą uczynić niektóre leki niebezpiecznymi. Starszy wiek, kruchość i trudności z regularnym przyjmowaniem leków także odgrywają rolę. Istotne są też przyczyny społeczne i systemowe, takie jak samoocena lekarzy co do stosowania tych leków, możliwość ścisłego monitorowania pacjentów po wypisie oraz zróżnicowanie opieki między szpitalami. Autorzy podkreślają, że pacjenci wypisani bez żadnej z trzech klas leków stanowili małą, ale szczególnie wrażliwą grupę, która może napotykać wiele barier w dostępie do leczenia.
Co to oznacza dla pacjentów i ich rodzin
Dla osób żyjących z niewydolnością serca i ich opiekunów przekaz jest prosty: jeśli jest to bezpieczne, przyjmowanie większej liczby sprawdzonych leków na niewydolność serca wydaje się chronić przed zgonem i ponownymi pobytami w szpitalu. To badanie nie dowodzi związku przyczynowo-skutkowego, ponieważ pacjenci najciężej chorzy również rzadziej otrzymywali pełne leczenie. Mimo to, na podstawie ponad dwóch tysięcy przypadków z rzeczywistej praktyki, osoby wypisane z wszystkimi trzema głównymi klasami leków konsekwentnie radziły sobie lepiej w ciągu kolejnego roku. Rozmowa z lekarzami i pielęgniarkami o tym, które leki są zalecane, na co zwracać uwagę w przypadku skutków ubocznych oraz czy można bezpiecznie dodać dodatkowe leki, może pomóc większej liczbie pacjentów skorzystać z korzyści terapeutycznych przewidzianych w wytycznych klinicznych.
Cytowanie: Miyoshi, Y., Kato, T., Morimoto, T. et al. Prevalence and clinical significance of guideline-directed medical therapy in acute heart failure with reduced or mildly reduced ejection fraction. Sci Rep 16, 5116 (2026). https://doi.org/10.1038/s41598-026-35835-5
Słowa kluczowe: niewydolność serca, terapia zgodna z wytycznymi, leki kardiologiczne, ponowna hospitalizacja, wyniki sercowe