Clear Sky Science · pl
Kompleksowe badanie integrujące analizy bioinformatyczne i wyniki eksperymentalne dotyczące HROB jako potencjalnego markera rokowniczego raka gruczołowego płuca
Dlaczego to białko w raku płuca ma znaczenie
Rak płuca pozostaje jednym z najgroźniejszych nowotworów na świecie, a lekarze wciąż mają trudności z przewidywaniem, którzy pacjenci będą mieli gorsze rokowania i którzy najlepiej odpowiedzą na leczenie. W tym badaniu skupiono uwagę na mało znanym białku o nazwie HROB, obecnym w komórkach tam, gdzie DNA jest kopiowane i naprawiane. Dzięki analizie dużych baz danych genetycznych oraz eksperymentom w laboratorium, badacze wykazali, że HROB może napędzać agresywną postać nowotworu — raka gruczołowego płuca — i może stać się nowym markerem rokowniczym oraz przyszłym celem terapeutycznym.
Ukryty uczestnik w guzach płuc
Zespół zaczął od podstawowego pytania: czy HROB jest bardziej aktywny w guzach niż w zdrowej tkance? Wykorzystując tysiące pomiarów RNA z dwóch głównych źródeł danych onkologicznych — The Cancer Genome Atlas (TCGA) i Gene Expression Omnibus (GEO) — porównali poziomy HROB w różnych typach nowotworów. Stwierdzili, że aktywność HROB była wyraźnie wyższa w kilku nowotworach, a szczególnie w raku gruczołowym płuca, w porównaniu z prawidłową tkanką płucną. Wzorzec ten utrzymywał się nawet po ograniczeniu analizy do pacjentów, u których dostępne były próbki guza i przyległej tkanki nie nowotworowej, co sugeruje, że wzrost HROB jest stałą cechą choroby, a nie przypadkiem wynikającym z pojedynczego zestawu danych.
Powiązanie poziomów HROB z rokowaniem pacjentów
Następnie badacze sprawdzili, czy HROB ma związek z przyszłością pacjenta. Podzielili pacjentów z rakiem gruczołowym płuca na grupy o wysokim i niskim poziomie HROB i śledzili czas przeżycia oraz czas wolny od progresji choroby. Pacjenci z wyższymi poziomami HROB mieli krótsze całkowite przeżycie i większą liczbę zgonów związanych z nowotworem. Nawet po uwzględnieniu tradycyjnych czynników klinicznych, takich jak rozmiar guza, zajęcie węzłów chłonnych czy odpowiedź na leczenie, wysoki poziom HROB pozostawał niezależnym wskaźnikiem złego rokowania. W ujęciu statystycznym pacjenci z podwyższonym HROB mieli około 80% wyższe ryzyko zgonu. Badanie wykazało także, że palacze cierpiący na raka gruczołowego płuca mieli skłonność do wyższych poziomów HROB oraz gorszych wyników leczenia, łącząc tę cząsteczkę z dobrze znanym czynnikiem środowiskowym.
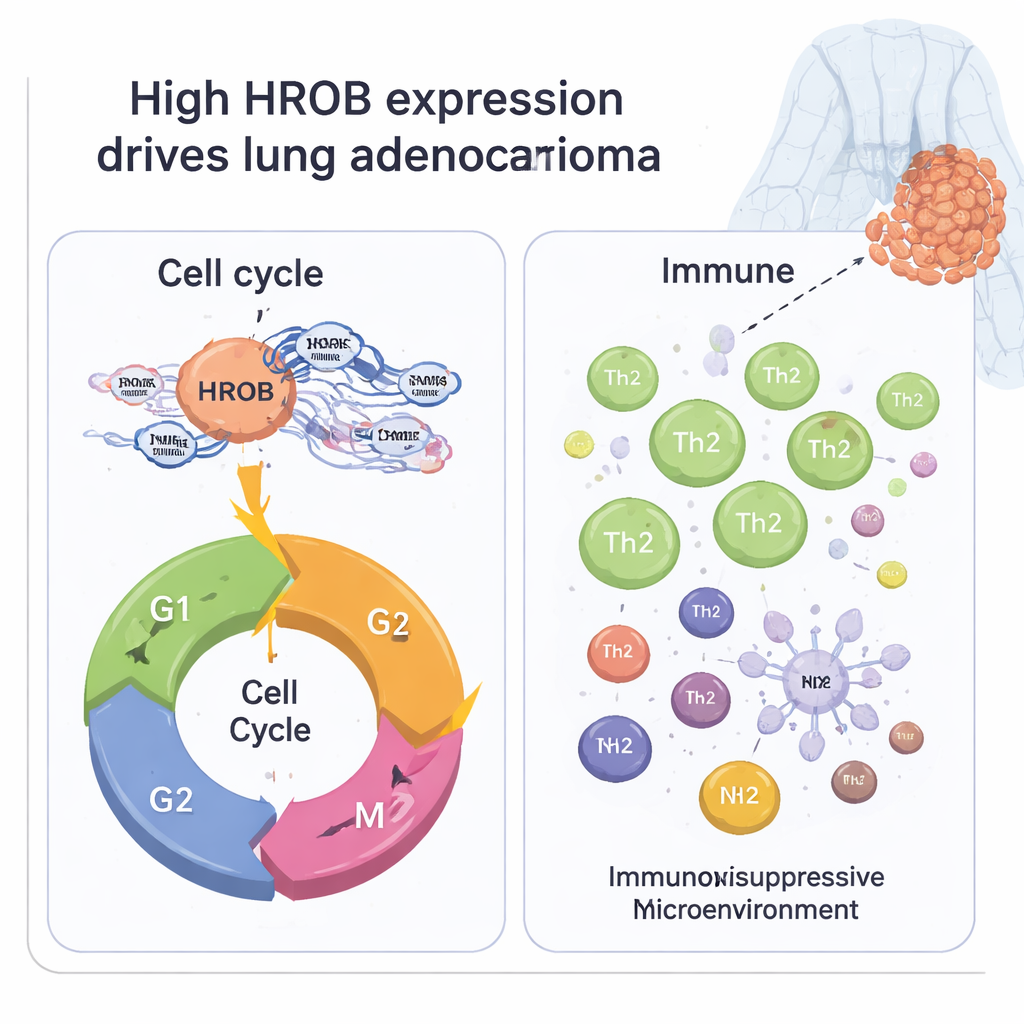
Jak HROB może wspierać wzrost komórek nowotworowych
Aby zrozumieć, co HROB może robić w komórkach nowotworowych, zespół porównał wzorce aktywności genów w guzach o wysokim i niskim poziomie HROB. Różniło się tysiące genów, ale najsilniejsze sygnały wskazywały na cykl komórkowy — ściśle kontrolowany proces wzrostu i podziału komórek. Geny zaangażowane w rozdzielanie chromosomów, organizację wewnętrznego szkielety komórkowego oraz przechodzenie przez kluczowe punkty kontrolne były bardziej aktywne razem z HROB. Analiza sieci uwydatniła zestaw genów współpracujących, będących klasycznymi regulatorami podziału komórek. W warunkach laboratoryjnych, gdy badacze wyciszyli HROB w linii komórek raka płuca, komórki rosły wolniej, rzadziej inwadowały przez sztuczne membrany i kumulowały się w fazie spoczynkowej (G1) cyklu komórkowego zamiast postępować w kierunku podziału. Razem te obserwacje sugerują, że HROB działa jak pedał przyspieszenia proliferacji komórek raka płuca.
Formowanie immunologicznego sąsiedztwa guza
Nowotwór nie rozwija się w izolacji; nieustannie oddziałuje z otaczającymi komórkami układu odpornościowego. Badanie zatem sprawdziło, jak poziomy HROB korelują z „mikrośrodowiskiem immunologicznym” guzów płuc. Guzy o wysokim poziomie HROB miały ogólnie mniej wspierających komórek zrębu i komórek odpornościowych i wydawały się „czystsze”, czyli bardziej zdominowane przez komórki nowotworowe. Szczegółowa analiza typów komórek odpornościowych wykazała, że guzy z wysokim HROB są bogate w podgrupę pomocniczych limfocytów T nazywanych komórkami Th2, które sprzyjają warunkom korzystnym dla guza, oraz uboższe w inne komórki odpornościowe, takie jak komórki dendrytyczne, komórki tuczne, limfocyty B i niektóre makrofagi, które mogą uczestniczyć w odpowiedziach przeciwnowotworowych. Ten wzorzec wskazuje na HROB jako możliwego czynnik wpływający na immunosupresyjne środowisko, które pomaga guzom unikać obrony organizmu.
W kierunku nowych terapii i dalsze kroki
Poza opisaniem roli HROB, badacze wykorzystali publiczne zasoby dopasowujące leki, aby zaproponować sześć istniejących związków małocząsteczkowych, które mogłyby przeciwdziałać wzorcowi aktywności genów związanych z HROB. Niektóre z tych leków już celują w szlaki sygnałowe związane z nowotworami. Choć to wczesny, prowadzony komputerowo krok i nie jest bezpośrednim dowodem na to, że te leki oddziałują na sam HROB, daje to tropy do przyszłych badań. Połączenie analiz dużych zbiorów danych i eksperymentów komórkowych tworzy spójny obraz: HROB jest nadaktywne w raku gruczołowym płuca, wspiera podziały i inwazję komórek nowotworowych oraz wiąże się z immunologicznym środowiskiem sprzyjającym przeżyciu guza. Dla pacjentów i klinicystów komunikat jest taki, że HROB może stać się użytecznym markerem we krwi lub w tkance do lepszego oszacowania ryzyka i — docelowo — molekularnym celem bardziej precyzyjnych terapii, o ile dalsze badania kliniczne i na modelach zwierzęcych potwierdzą jego wartość.
Cytowanie: Zhang, F., Liu, X. & Zhou, S. A comprehensive study integrating bioinformatics analysis and experimental results on HROB as a potential biomarker for the prognosis of lung adenocarcinoma. Sci Rep 16, 5056 (2026). https://doi.org/10.1038/s41598-026-35798-7
Słowa kluczowe: rak gruczołowy płuca, białko HROB, marker nowotworowy, cykl komórkowy, mikrośrodowisko immunologiczne guza