Clear Sky Science · pl
Pravastatyna w połączeniu z BMSC osadzonymi w uszczelniaczu fibrynowym poprawia regenerację przy sterydowo wywołanej martwicy niedokrwiennej głowy kości udowej
Dlaczego martwica kości biodrowej ma znaczenie
Kiedy ludzie przez długi czas przyjmują duże dawki leków steroidowych, cichy efekt uboczny może stopniowo zniszczyć „główkę” stawu biodrowego — stan zwany niedokrwienną martwicą głowy kości udowej. W miarę jak zaopatrywanie w krew zawodzi, komórki kostne obumierają, staw zapada się, a wielu pacjentów ostatecznie potrzebuje wymiany stawu biodrowego w średnim wieku. To badanie na królikach bada sposób ochrony i odbudowy uszkodzonej kości przy użyciu połączenia powszechnie stosowanego leku obniżającego cholesterol i żywych komórek macierzystych dostarczonych w biologicznym kleju. 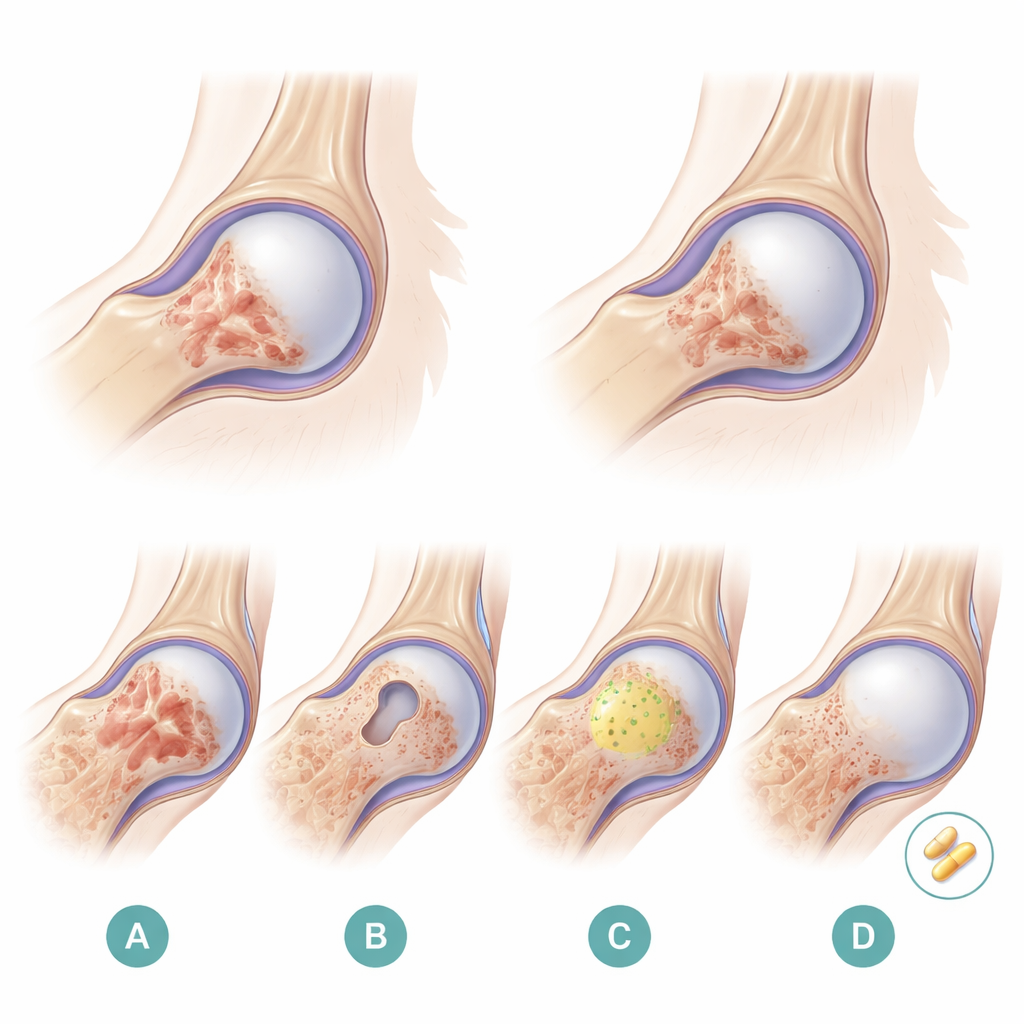
Problem ze steroidami i kością biodrową
Leki steroidowe to potężne narzędzie do zwalczania zapalenia i chorób autoimmunologicznych, ale jednocześnie zaburzają gospodarkę tłuszczową organizmu. W głowie kości udowej — zaokrąglonej „główce” na szczycie kości udowej — nadmiar tłuszczu może zatkać maleńkie naczynia krwionośne, podnieść ciśnienie wewnątrz kości i pozbawić komórki kostne tlenu. Z czasem prowadzi to do obszarów martwej kości, które osłabiają strukturę i mogą spowodować zapadnięcie stawu. We wczesnych stadiach chirurdzy czasem wiercą kanał w kości (dekompresja rdzeniowa), aby zmniejszyć ciśnienie i poprawić przepływ krwi, ale sama ta procedura często nie odbudowuje silnej, zdrowej kości.
Strategia naprawcza w trzech częściach
Naukowcy przetestowali cztery opcje na 48 królikach z wczesnym uszkodzeniem biodra wywołanym steroidami. Jedna grupa pozostała bez interwencji jako kontrola. Druga grupa poddana została jedynie dekompresji rdzeniowej. Trzecia grupa otrzymała dekompresję oraz mezenchymalne komórki macierzyste ze szpiku kostnego, które są wszechstronnymi komórkami z szpiku zdolnymi różnicować się w komórki kostne i tworzące naczynia krwionośne. Te komórki macierzyste wymieszano z uszczelniaczem fibrynowym — chirurgicznym „biologicznym klejem”, który tworzy miękkie, trójwymiarowe rusztowanie wewnątrz wywierconego kanału. Czwarta grupa otrzymała to samo przeszczepienie komórek macierzystych w kleju oraz codzienne dawki pravastatyny, leku z grupy statyn powszechnie stosowanego do obniżania cholesterolu. Zespół monitorował poziomy tłuszczów we krwi i badał stawy za pomocą rezonansu magnetycznego, oględzin, preparatów mikroskopowych oraz barwienia pod kątem VEGF, sygnału zachęcającego do wzrostu nowych naczyń krwionośnych.
Co wykazały eksperymenty
Przez 12 tygodni badania krwi wykazały, że u królików otrzymujących pravastatynę poziomy cholesterolu i triglicerydów systematycznie spadały, podczas gdy w pozostałych grupach rosły. Obrazowanie i analiza tkanek odzwierciedliły podobny obraz wewnątrz kości. U nieleczonych królików skany MRI stawały się bardziej chaotyczne i ostatecznie ukazywały zapadnięcie głowy kości udowej. W mikroskopie zwierzęta te miały liczne powiększone komórki tłuszczowe, cienkie i połamane beleczki kostne oraz wiele pustych przestrzeni po obumarłych komórkach kostnych. Sama dekompresja rdzeniowa dała jedynie skromną poprawę. Dodanie komórek macierzystych w uszczelniaczu fibrynowym zmniejszyło zakres martwej kości i nieznacznie zwiększyło tworzenie nowej kości. Najlepsze wyniki zaobserwowano jednak w grupie, która otrzymała zarówno pravastatynę, jak i przeszczep komórek macierzystych w kleju. Ich badania MRI wykazywały mniej nieprawidłowych pasm sygnału i brak zapadnięcia; głowy kości udowych zachowały niemal normalny kształt. Preparaty mikroskopowe pokazały mniej komórek tłuszczowych, grubsze i liczniejsze beleczki kostne oraz znacznie mniej pustych przestrzeni kostnych. Barwienie pod kątem VEGF było również najsilniejsze w tej grupie, co wskazuje na bogatszą sieć nowych naczyń krwionośnych odżywiających leczoną tkankę kostną. 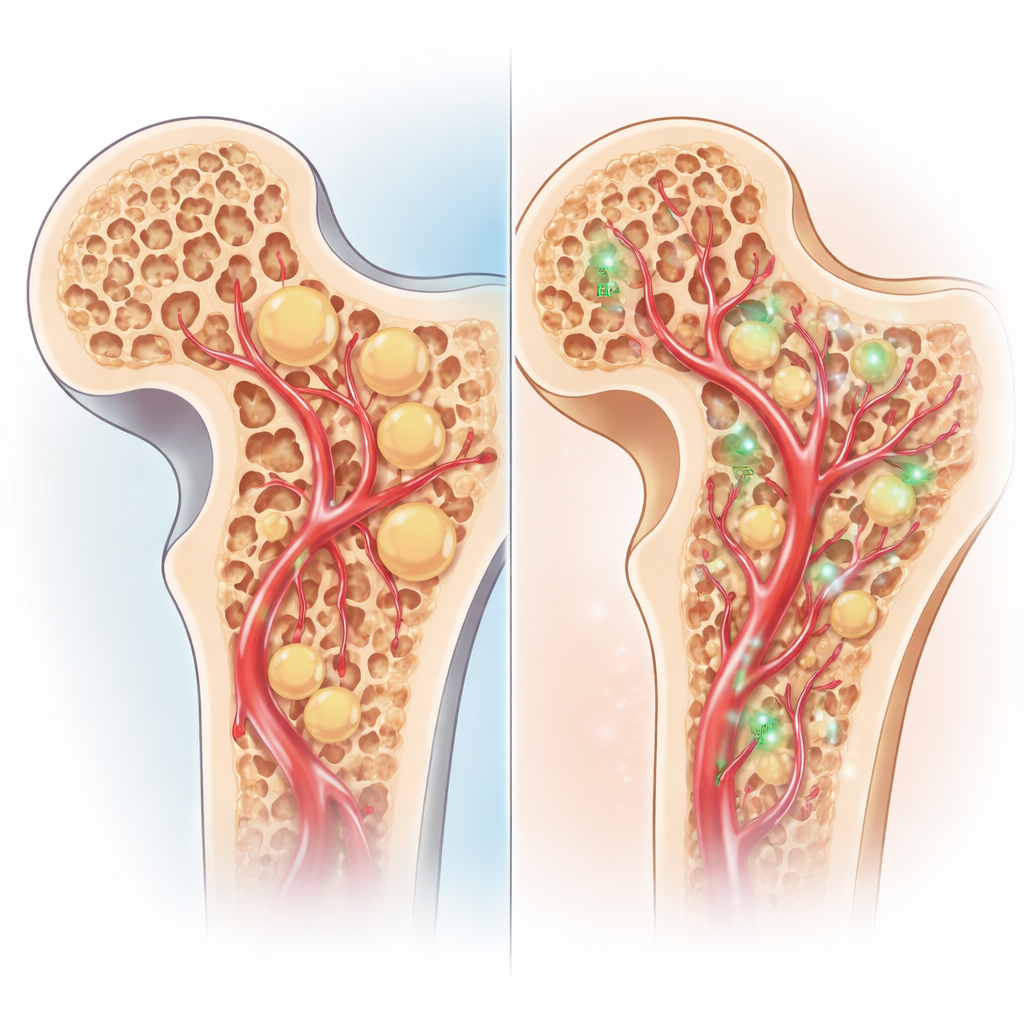
Jak może działać to połączenie
To trzyczęściowe leczenie wydaje się pomagać od wewnątrz na zewnątrz. Pravastatyna zwalcza podstawowy problem metaboliczny przez obniżenie tłuszczów we krwi, co może zmniejszyć zatkanie tłuszczem i ciśnienie w maleńkich naczyniach kości. Jednocześnie dekompresja rdzeniowa otwiera drogę dla lepszego krążenia i tworzy przestrzeń dla nowej tkanki. W tę przestrzeń uszczelniacz fibrynowy utrzymuje komórki macierzyste jak gąbkę, zapobiegając ich wypłukaniu i dając im strukturę do wzrostu. Te komórki mogą różnicować się w komórki tworzące kość i wydzielać czynniki takie jak VEGF, które przyciągają nowe naczynia krwionośne. Razem te efekty zastępują tłustą, umierającą tkankę kostną silniejszą, lepiej ukrwioną tkanką — przynajmniej w tym modelu zwierzęcym.
Co to może znaczyć dla pacjentów
Dla osób, które muszą stosować sterydy i są narażone na martwicę kości biodrowej, badanie sugeruje, że połączenie znanego leku obniżającego cholesterol z komórkami macierzystymi i prostym chirurgicznym klejem mogłoby w przyszłości opóźnić lub nawet zapobiec konieczności wymiany stawu biodrowego — o ile zastosowane odpowiednio wcześnie. Badania przeprowadzono na królikach i śledzono tylko przez trzy miesiące, więc nadal potrzebne są badania kliniczne i dłuższe obserwacje. Niemniej wyniki dają obiecującą perspektywę na przyszłość, w której lekarze nie tylko zmniejszają ciśnienie wewnątrz kości, ale też korygują problemy z tłuszczami we krwi i aktywnie odbudowują staw przy pomocy żywych komórek naprawczych.
Cytowanie: Yang, Q., Yang, Y., Li, B. et al. Pravastatin combined with fibrin sealant-embedded BMSCs enhances recovery in steroid-induced avascular necrosis of the femoral head. Sci Rep 16, 5074 (2026). https://doi.org/10.1038/s41598-026-35663-7
Słowa kluczowe: martwica kości biodrowej, skutki uboczne steroidów, terapia komórkami macierzystymi, pravastatyna, regeneracja kości