Clear Sky Science · pl
Wstępne badanie stanu zdrowia jamy ustnej i niezaspokojonych potrzeb stomatologicznych pacjentów objętych domową opieką psychiatryczną
Dlaczego zęby mają znaczenie, gdy opieka psychiatryczna przenosi się do domu
Dla wielu osób żyjących z ciężkimi zaburzeniami psychicznymi dotarcie do dentysty bywa znacznie trudniejsze niż do lekarza. To badanie przygląda się wnętrzom domów — i ustom — pacjentów w Tokio, którzy otrzymują psychiatryczną opiekę domową, zadając proste, lecz często pomijane pytanie: co dzieje się z ich zębami i dziąsłami? Odpowiedź ujawnia ukrytą ból, ryzyko zakażeń i presję finansową, które rzadko pojawiają się podczas rutynowych wizyt psychiatrycznych, a które znacząco wpływają na wygodę, odżywianie i jakość życia.
Ukryty problem stomatologiczny za zamkniętymi drzwiami
Naukowcy odwiedzili 22 dorosłe osoby, które już korzystały z regularnej domowej opieki psychiatrycznej świadczonej przez przychodnię środowiskową w Tokio. Zamiast prosić tych pacjentów o przyjście do gabinetu dentystycznego, dentysta dołączył do zespołu psychiatrycznego podczas rutynowych wizyt domowych i przeprowadził bezpłatne badania jamy ustnej na miejscu. Zespół zanotował liczbę zębów każdego pacjenta, ile z nich było zepsutych, brakujących lub wypełnionych, oraz zastosował kilka prostych skal oceniających zdrowie dziąseł, czystość jamy ustnej i nalot na języku. Przejrzano także dokumentację medyczną, aby zrozumieć diagnozy, przyjmowane leki, sytuację mieszkaniową, nawyki palenia i korzystanie z pomocy publicznej.
Co dentysta zobaczył przy kuchennym stole
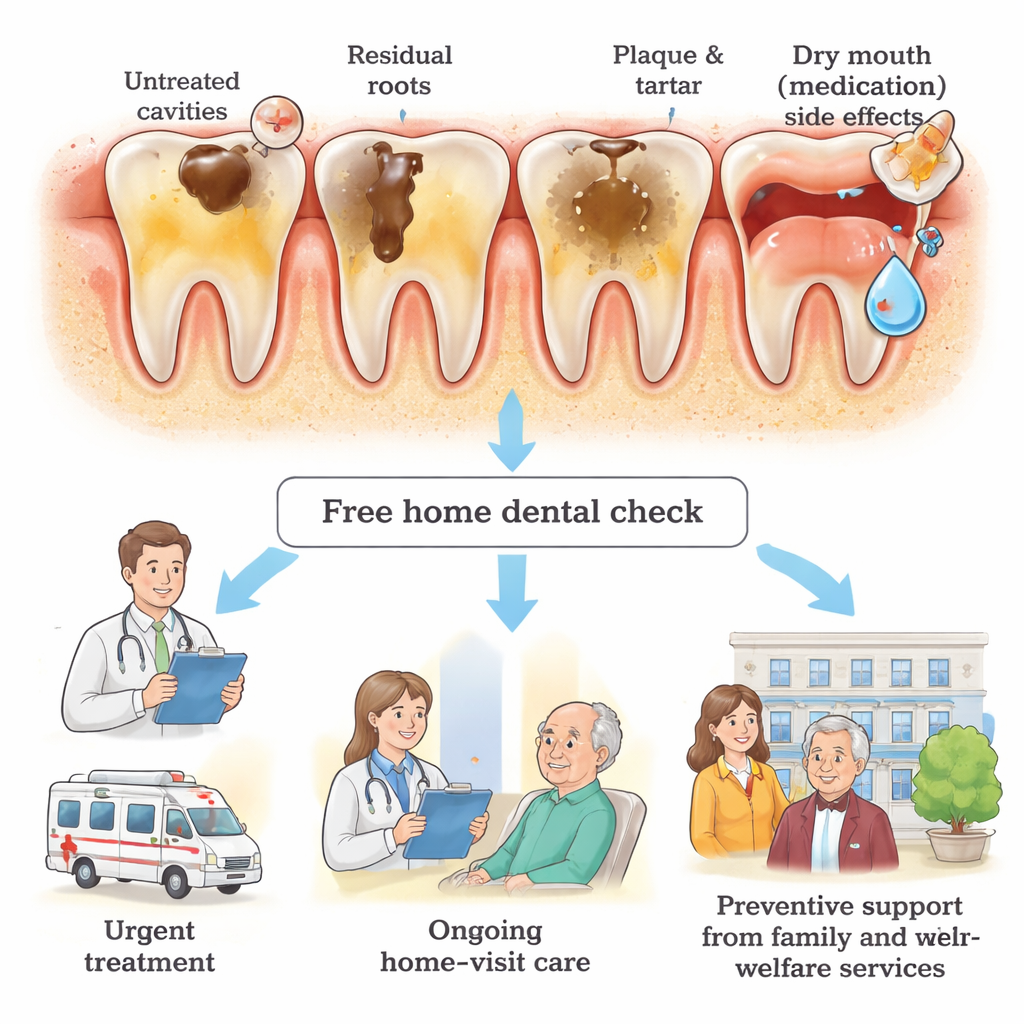
Na papierze ci pacjenci mieli mniej więcej tyle zębów, co przeciętny japoński dorosły w średnim wieku. Jednak ich stan był znacznie gorszy. Wielu miało liczne nieleczone ubytki, poważnie zniszczone „korzenie resztkowe” pozostawione zamiast ekstrakcji oraz grube warstwy płytki nazębnej i zwapniałego kamienia. Wyniki oceny języka i powierzchni zębów wykazały, że około jedna trzecia pacjentów miała bardzo złą higienę jamy ustnej. W porównaniu z innymi grupami — np. osobami starszymi objętymi opieką pielęgniarek środowiskowych czy pacjentami leczonymi z powodu chorób dziąseł w szpitalach — grupa objęta domową opieką psychiatryczną osiągała konsekwentnie gorsze wyniki niemal we wszystkich zastosowanych wskaźnikach zdrowia jamy ustnej.
Zmartwienia finansowe, niska energia i lęk przed fotelem
Badanie pomaga wyjaśnić, dlaczego te problemy się kumulują. Prawie siedem na dziesięć osób uczestniczących żyło z pomocy publicznej, a wielu pozostałych miało niskie lub niestabilne dochody. W Japonii osoby korzystające z pomocy publicznej nie płacą za objęte ubezpieczeniem usługi stomatologiczne, w tym wizyty domowe. Osoby nieobjęte taką pomocą muszą płacić za każdą wizytę domową — opłata, na którą niektórzy uczestnicy mówili, że po prostu ich nie stać. Jeden pacjent przerwał leczenie z powodu tych kosztów, inny odwlekał opiekę do poprawy sytuacji finansowej. Poza kwestiami finansowymi wielu uczestników nie widziało dentysty od lat, a ponad 40% zgodziło się na badanie dopiero pod naciskiem członka rodziny lub psychiatry. Objawy chorób psychicznych — takie jak niska motywacja, lęk przed nowymi sytuacjami i trudności w organizowaniu codziennych zadań — ułatwiały pomijanie mycia zębów i unikanie wizyt. Silne leki psychiatryczne często wysuszają jamę ustną, co dodatkowo zwiększa ryzyko próchnicy i zakażeń.
Cicha siła rodzin i wizyt domowych
Gdy rodzina lub inni opiekunowie byli mocno zaangażowani, pacjenci częściej przechodzili od bezpłatnego badania do rzeczywistego leczenia. Do połowy 2025 roku siedmiu uczestników otrzymało opiekę stomatologiczną w ramach wizyt domowych; prawie wszyscy mieli obecnych członków rodziny podczas wizyt, a wszyscy korzystali z jakiejś formy wsparcia finansowego, które znosiło koszty bezpośrednie. Autorzy uważają, że nauka prostych codziennych czynności rodzin — takich jak sprawdzanie jamy ustnej, nadzorowanie mycia zębów i pomoc w umawianiu wizyt — mogłaby znacznie poprawić stan zdrowia jamy ustnej u osób, które same nie są w stanie tym zarządzać. Wyróżniają także obiecujące podejście terapeutyczne zwane atraumatic restorative treatment, które wykorzystuje narzędzia ręczne i specjalne materiały wypełniające do łagodnego leczenia ubytków w domu, co zmniejsza stres u lękliwych lub medycznie wrażliwych pacjentów.
Co trzeba zmienić, by chronić te uśmiechy
Chociaż był to mały, jednopunktowy projekt pilotażowy, jego przesłanie jest jasne: każdy pacjent w tej grupie miał nieleczoną próchnicę i złą higienę jamy ustnej. Dla osób, których zdrowie psychiczne już utrudnia codzienne funkcjonowanie, ból zęba, zakażenia i trudności w żuciu stanowią dodatkowe, avoidowalne obciążenie. Autorzy apelują o silniejsze powiązania między psychiatrią, stomatologią a opieką społeczną, tak aby kontrole stanu jamy ustnej stały się standardową częścią wizyt domowych, a skierowania do dentystów wykonujących wizyty domowe były łatwe i rutynowe. Postulują rozszerzenie wsparcia finansowego dla usług stomatologicznych w domu, oferowanie regularnych, bezpłatnych przesiewowych badań oraz budowanie programów edukacji dla opiekunów, co mogłoby zapobiec przemianie drobnych problemów w kryzysy. Mówiąc prosto: dbanie o usta powinno być traktowane jako podstawowa część dbania o zdrowie psychiczne — zwłaszcza u tych, którzy rzadko opuszczają dom.
Cytowanie: Suga, T., Tu, T.T.H., Gamo, Y. et al. A preliminary study on oral health status and unmet dental needs in patients with home-based psychiatric services. Sci Rep 16, 4919 (2026). https://doi.org/10.1038/s41598-026-35661-9
Słowa kluczowe: zdrowie jamy ustnej, ciężkie zaburzenia psychiczne, opieka domowa, dostęp do stomatologa, pomoc publiczna