Clear Sky Science · pl
Pragmatyczne podejście do rozpoznawania dysfagii po ekstubacji u krytycznie chorych pacjentów chirurgicznych z wykorzystaniem testu połykania wody
Dlaczego połykanie ma znaczenie po usunięciu rurki oddechowej
Wielu pacjentów opuszcza salę operacyjną lub oddział intensywnej terapii (OIOM) z rurką oddechową, która pomogła im przetrwać stan krytyczny. Jednak po jej usunięciu może ujawnić się ukryty problem: część chorych nagle ma trudności z bezpiecznym połykaniem. Badanie postawiło proste pytanie o dalekosiężnych konsekwencjach dla powrotu do zdrowia — czy szybki przyłóżkowy test picia wody może wiarygodnie wskazać, którzy pacjenci chirurgiczni z OIOM są zagrożeni trudnościami w połykaniu i poważnymi powikłaniami, takimi jak zapalenie płuc?
Prosty test przy łóżku chorego dla złożonego problemu
Po usunięciu rurki oddechowej niektórzy pacjenci rozwijają dysfagię po ekstubacji — trudność w połykaniu, która może kierować pokarm lub płyny do płuc zamiast do żołądka. To nieprawidłowe kierowanie, zwane zachłyśnięciem, może wywołać zapalenie płuc, ponowną potrzebę wsparcia oddechu i dłuższy pobyt w szpitalu. Specjalistyczne badania z użyciem rentgena lub małych kamer przez nos pozwalają precyzyjnie ocenić połykanie, ale wymagają sprzętu, wyszkolonego personelu i czasu. Zespół dużego szpitala w Tajlandii szukał praktyczniejszego sposobu przesiewania wielu pacjentów chirurgicznych na OIOM jednocześnie. Wybrali ustrukturyzowany test połykania wody, w którym pacjent tuż po ekstubacji najpierw pije małe łyżeczki wody, a potem większą ilość, podczas gdy klinicysta uważnie obserwuje objawy krztuszenia się, kaszlu, zmiany głosu lub spadku nasycenia tlenu.
Kto był badany i co się działo
W ciągu niemal dwóch lat 123 dorosłych pacjentów na OIOM chirurgicznym, którzy byli pod respiratorem co najmniej 12 godzin, byli przytomni, stabilni i zdolni do wykonywania poleceń, przystąpiło do testu połykania wody kilka godzin po usunięciu rurki oddechowej. Wykluczono pacjentów z oczywistymi przyczynami trudności w połykaniu — takimi jak operacje głowy i szyi, poważne uszkodzenia mózgu czy długie okresy bez przyjmowania pokarmu doustnie — aby skupić się na wpływie samej rurki i stanu krytycznego. Jeśli pacjent nie poradził sobie z testem wodnym, kierowano go na bardziej szczegółowe badanie kamerą elastyczną (fiberoptyczna endoskopowa ocena połykania) przy łóżku, aby potwierdzić, czy rzeczywiście występuje dysfagia.
Jak często występowały problemy z połykaniem
Większość pacjentów — 114 z 123 — wydawała się zdać test połykania wody bez oczywistych objawów trudności. Trzynaście osób nie przeszło testu przy łóżku; dziesięciu z nich poddano następnie badaniu kamery. W tej grupie u ośmiu potwierdzono problemy z połykaniem. Ogólnie oznaczało to, że około 1 na 15 pacjentów (6,5%) w tej starannie wybranej grupie chirurgicznej na OIOM miało potwierdzoną dysfagię po ekstubacji. Pacjenci z trudnościami w połykaniu byli zwykle starsi, szczuplejsi i ciężej chorzy. Byli intubowani znacznie dłużej — zwykle około sześciu dni w porównaniu z półtora dnia — i częściej wymagali ponownej intubacji, czyli ponownego wprowadzenia rurki po wcześniejszej próbie usunięcia.
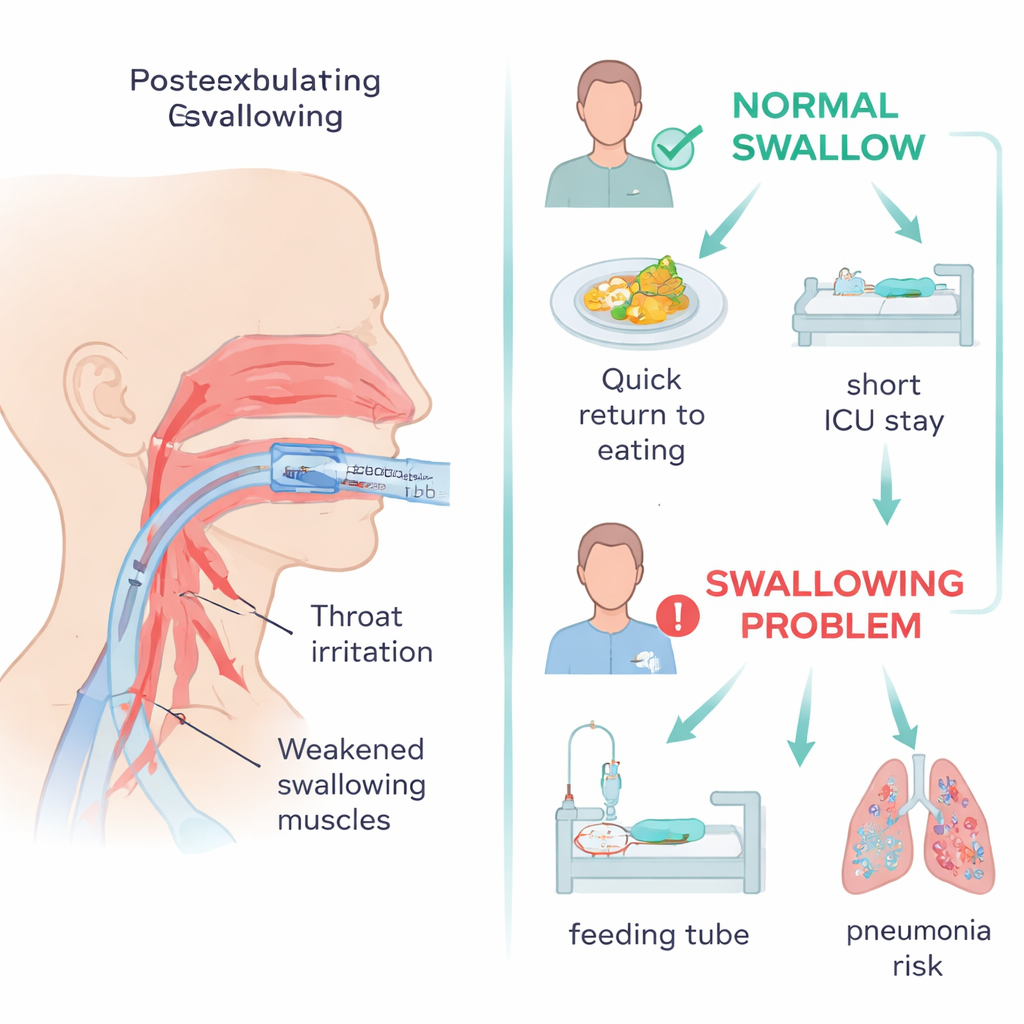
Bardziej ryzykowne drogi i wolniejsze rekonwalescencje
Badanie śledziło również dalszy los pacjentów po teście. Osoby z dysfagią potrzebowały znacznie więcej czasu, by ponownie przyjmować pokarm doustnie, i polegały na karmieniu dojelitowym przez dni lub tygodnie zamiast przez dzień czy dwa. Spędzały więcej czasu na OIOM i w szpitalu ogólnie oraz częściej wymagały ponownego założenia rurki oddechowej w ciągu miesiąca. Pewne cechy wyraźnie wskazywały na ryzyko dysfagii: wywiad z ponowną intubacją, większa liczba dni stosowania podtrzymujących ciśnienie lekoopornego (leków wspomagających ciśnienie krwi), wyższe stężenia azotu mocznikowego we krwi (marker, który może odzwierciedlać ciężkość choroby i obciążenie nerek) oraz dłuższy czas intubacji. Czynniki te prawdopodobnie odzwierciedlają zarówno bezpośrednie uszkodzenie i podrażnienie gardła przez rurkę, jak i szerszą osłabienie oraz zmiany nerwowe towarzyszące ciężkiej chorobie krytycznej.
Co to oznacza dla pacjentów i zespołów opieki
Dla pacjentów i rodzin przesłanie badania jest jednocześnie uspokajające i ostrzegawcze. W tej chirurgicznej OIOM większość starannie przesiewanych pacjentów nie miała poważnych trudności z połykaniem po usunięciu rurki, a zachłystowe zapalenie płuc było rzadkie. Jednocześnie mała, lecz istotna grupa rozwijała znaczące trudności, które spowalniały rekonwalescencję. Szybki test połykania wody okazał się praktycznym, przyjaznym dla pielęgniarek narzędziem do wczesnego wykrywania wielu z tych pacjentów wysokiego ryzyka, choć może nie wychwycić „cichego” zachłyśnięcia, które nie powoduje widocznego kaszlu. Autorzy stwierdzają, że OIOM-y powinny rutynowo przesiewać pacjentów pod kątem problemów z połykaniem po ekstubacji, zwracać szczególną uwagę na pacjentów starszych, długo intubowanych lub ponownie intubowanych oraz uważnie monitorować każdego, kto zaczyna ponownie pić lub jeść. Może to pomóc zapobiegać zapaleniom płuc, zmniejszyć potrzebę powtórnej intubacji i szybciej oraz bezpieczniej wypuszczać pacjentów do domu.
Cytowanie: Yuyen, T., Intusut, M., Phothikun, N. et al. A pragmatic approach to identifying postextubation dysphagia in critically ill surgical patients using the water swallow test. Sci Rep 16, 5253 (2026). https://doi.org/10.1038/s41598-026-35533-2
Słowa kluczowe: problemy z połykaniem, usunięcie rurki oddechowej, oddział intensywnej terapii, zachłystowe zapalenie płuc, test połykania wody